Варусная деформация нижних конечностей у детей — это распространенная проблема, которая может существенно повлиять на качество жизни и развитие ребенка. В данной статье мы рассмотрим основные причины возникновения этой деформации, а также методы профилактики и лечения, включая принципы лечебной физкультуры и реабилитации после оперативного вмешательства. Понимание этих аспектов поможет родителям и специалистам своевременно выявлять и корректировать варусную деформацию, обеспечивая детям возможность вести активный и здоровый образ жизни.
Врожденная косолапость
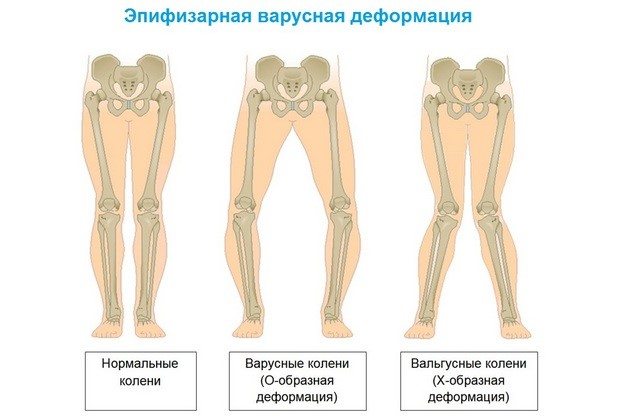
Косолапие, или косолапость, — это врожденное нарушение опорно-двигательной системы, проявляющееся двусторонней деформацией нижних конечностей, при которой ноги ставятся на внешнюю сторону.
Основные признаки этой ортопедической аномалии у новорожденных:
- варусная деформация стопы, когда подошва направлена вниз и внутрь;
- супинация стопы, при которой подошва обращена внутрь, а опорной частью становится край предплюсны или плюсны;
- аддукция, когда свод стопы увеличивается и приводится внутрь в передней части.
Степень выраженности этих признаков может варьироваться. В некоторых случаях супинация конечностей у ребенка может быть настолько выраженной, что внутренняя поверхность пятки касается лодыжки. Ярко выраженная варусная деформация подтягивает пятку вверх, выворачивая ее внутрь.
С медицинской точки зрения, врожденную двустороннюю косолапость можно классифицировать как легкую (варусная контрактура Остена-Сакена), когда при малоподвижной коже наблюдается выступание головки таранной кости, и как мягкотканевую форму, при которой кожный покров хорошо развит, а костные выступы отсутствуют.
Варусная деформация стопы у детей с двусторонней косолапостью приводит к смещению голени внутрь, что ограничивает подвижность опорного аппарата в голеностопном суставе.
Ситуация усугубляется, когда ребенок начинает ходить. На наружной поверхности стопы возникает огрубение кожи, постепенно развивается мышечная атрофия в области голеностопа, а также происходит Х-образная рекурвация коленного сустава.
По мнению медицинских специалистов, варусная деформация нижних конечностей у детей с двусторонней косолапостью имеет различные причины:
- контактное сращение амниона (зародышевой оболочки) с эмбрионом, что приводит к давлению амниотической тяжести;
- давление пуповины на нижнюю конечность плода;
- маточное давление на наружную поверхность стопы зародыша из-за недостатка околоплодных вод;
- компрессия маточной опухоли;
- нарушения спинномозговой иннервации у плода.
При рождении у ребенка фиксируется стойкая приводящая разгибательная контрактура стопы, что связано с врожденным недоразвитием, укорочением задних мышечно-связочных групп и сгибателей сухожилий.
Лечение варусной деформации нижних конечностей при двусторонней косолапости необходимо начинать как можно раньше, пока ткани грудного ребенка остаются податливыми. Их можно удерживать, растягивать и приводить в корректное состояние. Оперативное вмешательство начинается сразу после заживления пупочной ранки.
После операции нижние конечности начинают нормально функционировать и развиваться. Однако родителям следует запастись терпением, так как восстановление требует дополнительных усилий.
На протяжении некоторого времени ребенок будет находиться в гипсовых лонгетах, а затем в течение нескольких лет ему понадобятся корригирующие ночные супинаторы, а также ежедневный массаж и занятия специальной гимнастикой.
Последствия врожденной косолапости полностью не устраняются. Прооперированный человек будет вынужден на протяжении всей жизни носить ортопедическую обувь.
https://youtube.com/watch?v=_5ONyZ8KMeM
Врачи отмечают, что варусная деформация стопы и ног у детей может быть вызвана различными факторами, включая наследственность, неправильное развитие мышечно-связочного аппарата и особенности походки. Важно своевременно выявлять данное состояние, так как оно может привести к серьезным проблемам с опорно-двигательным аппаратом в будущем. Профилактика включает в себя регулярные осмотры у ортопеда, правильный выбор обуви и активные физические нагрузки, способствующие укреплению мышц ног. Лечение может варьироваться от консервативных методов, таких как физиотерапия и ортопедические стельки, до хирургического вмешательства в более сложных случаях. Врачи подчеркивают, что ранняя диагностика и комплексный подход к лечению играют ключевую роль в успешной коррекции деформации.
Лечебная реабилитация детей первого года жизни
Лечебная физическая культура (ЛФК) для детей с врожденной косолапостью рекомендуется с первых дней жизни в сочетании с общим ортопедическим лечением. Наиболее эффективное воздействие на связочно-мышечный аппарат малыша можно осуществить в возрасте 7-10 дней.
Комплексный подход ЛФК включает поэтапное применение корректирующих гипсовых повязок. Используется метод лечения положением, который дополняется специальным массажем. После снятия гипса массажист проводит гимнастику для стоп и голени, а затем вновь фиксирует положение с помощью корригирующего лонгета.
Комплекс массажных процедур должен способствовать полному расслаблению мышц стопы и голени. Для этого применяются техники поглаживания, вибрации, разминания, потряхивания мышц и растягивания сухожилий пяток.
После расслабляющего массажа наблюдается снижение мышечного тонуса, и массажист переходит к следующему этапу лечебной реабилитации – физической гимнастике:
- Исходное положение ребенка – лежа на спине. Цель — устранение наружного приведения стопы. Рассмотрим работу массажиста с правой ногой. Голеностоп фиксируется левой рукой: первый палец располагается на наружной лодыжке, а второй – на внутренней, чтобы пятка малыша находилась на ладони массажиста. Охватив правую стопу правой рукой, первый палец помещается на наружном крае, согнутый второй палец массажиста – на тыльной стороне конечности, а третий палец – на внутренней поверхности. Производится отведение стопы ребенка наружу. То же самое выполняется с левой ногой.
- Исходное положение остается прежним. Цель — устранение поворота стопы относительно продольной оси. Массажист охватывает правую стопу ребенка правой рукой, располагая первый палец на подошве, а остальные – на тыльной стороне. Второй рукой фиксируется пятка. Массаж выполняется надавливанием первого пальца снизу вверх на наружной краевой части конечности малыша, а сверху вниз – на внутреннем крае.
- Исходное положение не меняется. Цель — устранение подошвенного сгибания. Правая рука массажиста прижимает левую голень ребенка к столу, упираясь первым и вторым пальцем в лодыжку. Левая рука массажиста движением ладони снизу вверх прижимает подошву стопы.
Такой комплекс лечебной физкультуры и массажа с повторением каждого движения 3-5 раз можно выполнять самостоятельно.
Родителям достаточно пройти обучение у массажиста-инструктора ЛФК, чтобы заниматься с ребенком физкультурой в домашних условиях, проводя по пять занятий каждый день.
Другим эффективным методом лечебно-профилактического воздействия станет плавание и водная гимнастика. Описанные массажные процедуры можно выполнять в ванне с температурой воды 36-37 ºС. Теплая вода способствует расслаблению спастических мышц.
https://youtube.com/watch?v=uyKmi929_KE

| Параметр | Описание | Рекомендации по профилактике и лечению |
|---|---|---|
| Причины | Наследственность, неправильная обувь, плоскостопие, травмы, заболевания | Выбор правильной обуви, регулярные осмотры у врача |
| Симптомы | Неправильное положение стопы, боль в ногах, усталость, нарушение походки | Физическая терапия, массаж, упражнения для укрепления мышц |
| Методы лечения | Ортопедические стельки, физиотерапия, хирургическое вмешательство | Консультация с ортопедом, использование ортопедической обуви |
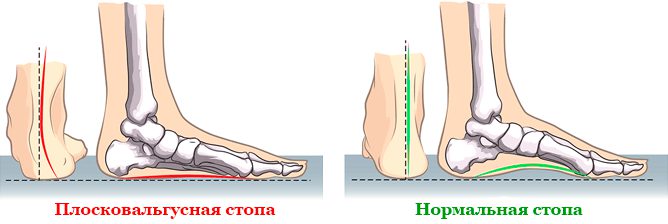
Плоская и плоско-вальгусная стопа
Существует не только врожденная варусная деформация стопы, но и вальгусная.
Плоскостопие — это ортопедическая патология, характеризующаяся уплощением сводов стопы. Оно приводит к утрате амортизирующих функций и является одним из наиболее распространенных видов деформации.
В ортопедической практике выделяют несколько типов плоскостопия.
| Тип деформации | Причины и особенности заболевания |
| Врожденное плоскостопие | Возникает из-за недоразвития малоберцовой кости, амниотической перетяжки зародышевого мешка или аномалий в развитии эмбриона. |
| Рахитическое плоскостопие | Образуется как следствие рахита у детей младшего возраста. Происходит размягчение костных тканей и ослабление мышечного и связочного аппарата. Стопа становится податливой под весом тела, своды опускаются, а передняя часть отклоняется наружу. |
| Паралитическое плоскостопие | Возникает в результате детского спинномозгового паралича, например, полиомиелита. Степень выраженности зависит от количества пораженных большеберцовых мышц — одной или обеих. |
| Травматическое плоскостопие | Может быть вызвано переломом предплюсны или неправильным сращением лодыжки. |
| Статическое плоскостопие | Основной причиной вальгусной деформации является слабость мышечного тонуса. |
Статическое плоскостопие — наиболее распространенная форма этого заболевания. Ранние признаки статической деформации проявляются в быстрой утомляемости голеностопного сустава и болях в икроножных мышцах во время бега или ходьбы.
Лечение вальгусной деформации представляет собой сложную задачу. Поэтому профилактике плоскостопия следует уделять особое внимание:
- выбирать удобную обувь;
- укреплять мышечный аппарат с помощью физической активности и спорта;
- следить за правильной осанкой;
- при первых признаках дискомфорта или болей в стопе обращаться к врачу-ортопеду.
Ходьба босиком по песку и траве станет отличной профилактикой, так как активирует рефлекс щажения. Полезны также ежедневные солевые или хвойные ванны с погружением ног до колен в теплую (35-36 ºС) воду.
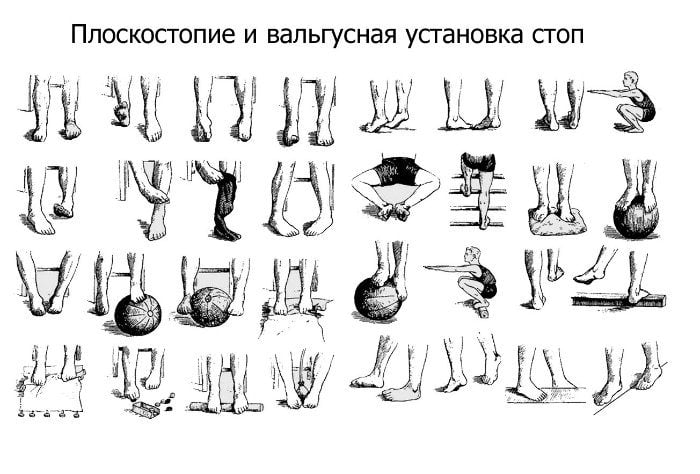
Лечебная физкультура для плоско-вальгусной стопы
Гимнастические тренировки при плоско-вальгусной деформации помогают укрепить мышцы и связки голени и стопы, формируя поддерживающий тонус продольного свода и исправляя общее положение. В данной методике лечебных занятий предусмотрены следующие задачи:
- коррекция положения;
- массаж;
- физические упражнения.
Коррекция положения при выраженной деформации свода стопы предполагает его поднятие. Для этого рекомендуется использовать специальные ортопедические стельки, которые устанавливаются на внутреннюю сторону обуви и имеют высоту 2-5 мм, постепенно сужаясь к наружной стороне.
Не стоит носить такую обувь постоянно. Чтобы избежать привыкания стопы к «комфорту», коррекция положения должна проводиться в течение 2-3 часов.
Оптимально сочетать корректирующую обувь с обычными ботинками или туфлями, избегая при этом мягкой или валяной обуви.
Массаж направлен на улучшение супинаторных функций передних и внутренних групп пальцев ног, а также мышц голени и стоп. Необходимо массировать и наружные части опорных органов. Массажист выполняет растирающие, поглаживающие и вибрационные движения.
Физические упражнения следует выполнять плавно и медленно, следуя указаниям инструктора:
- Исходное положение – лежа на спине. Инструктор правой рукой сгибает и разгибает правую стопу, фиксируя жесткое положение в левом голеностопном суставе.
- Не меняя исходного положения, пациент самостоятельно сводит и разводит ступни ног, стараясь, чтобы они касались друг друга.
- Пациент лежит на спине. Массажист правой рукой выполняет вращательные и поступательные движения правой стопы вправо и влево, удерживая левую голень в нижней части. Аналогичные действия проводятся с другой ногой.
- Если при стоянии или ходьбе у пациента наблюдается отклонение переднего отдела стопы наружу, необходимо выполнить гимнастическую гиперкоррекцию. Инструктор ЛФК левой рукой фиксирует левый голеностоп, а правой рукой охватывает передний отдел левой стопы так, чтобы желоб ладони находился снаружи, а пальцы – на тыльной стороне. Цель – перевести передний отдел стопы внутрь.
Помимо упражнений с инструктором, можно самостоятельно выполнять активные движения. Например, сидя на стуле, поднимать с пола мелкие предметы пальцами ног – карандаши, ручки и т.д.
https://youtube.com/watch?v=V_OKQa-c-PA
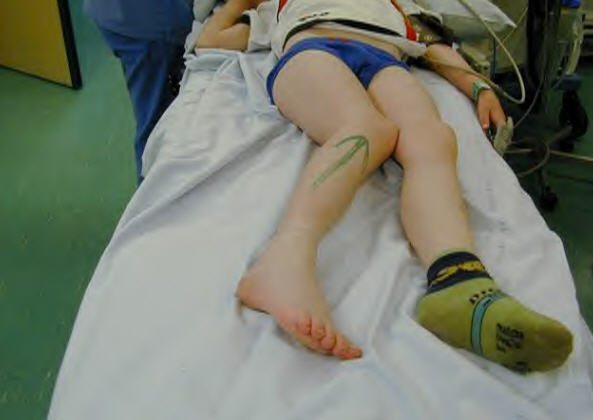
Вывих в коленном суставе
Врожденный вывих коленного сустава, приводящий к варусной деформации голени у детей, является редким ортопедическим заболеванием.
Согласно статистике, данная патология в три раза чаще встречается при одностороннем искривлении, чем при двустороннем О-образном искривлении нижних конечностей.
У девочек случаи врожденной деформации фиксируются в три раза чаще, чем у мальчиков. Варусная деформация голени возникает при смещении проксимального конца большеберцовой кости вперед.
Основными причинами данного состояния считаются врожденная дистрофия или нарушения клеточного обмена в четырехглавой бедренной мышце, возникающие из-за внутриутробного поражения костно-суставной структуры плода.
Некоторые специалисты предполагают, что такая внутриутробная ситуация может быть связана с неправильным положением плода в материнском чреве, когда тазобедренные суставы находятся в согнутом состоянии, а коленные суставы — в разогнутом.
Лечение коленного вывиха
При врожденном вывихе колена и варусной деформации голени у детей лечение должно начинаться сразу после рождения. Ортопед проводит мануальную попытку вправления суставов с использованием закрытого метода.
Сначала осуществляется осевое вытяжение голени с акцентом на разгибание. Затем врач вправляет верхнюю часть голени, оказывая давление пальцами на мыщелки бедра. Вправленный сустав фиксируется гипсовым лонгетом под углом 90º.
Ребенок должен находиться в этом положении не менее месяца. После этого специалист назначает курс лечебной гимнастики и массажа для укрепления мышц. Если мануальное вправление не дало результатов, применяется вертикальное вытяжение с введением релаксантов в мышцы.
Тракцию голени и вправление коленного вывиха следует осуществлять незамедлительно, так как задержка может привести к осложнениям в сочленении суставов.
Если мануальные методы или вытяжение оказываются неэффективными, удлинение прямой мышцы бедра и сгибателей голени выполняется оперативным путем.
При хирургическом вмешательстве на ортопедическую проблему прогноз на выздоровление обычно благоприятный. В противном случае возможны неправильные анатомические сращения, что может привести к развитию артроза и ограничению движений в опорно-двигательном аппарате.
Берегите себя и своих детей, оставайтесь здоровыми!
Роль обуви в профилактике варусной деформации
Обувь играет ключевую роль в профилактике варусной деформации стопы и ног у детей. Правильный выбор обуви может значительно снизить риск развития данной патологии, а также помочь в коррекции уже имеющихся деформаций. Важно учитывать несколько факторов при выборе обуви для детей, чтобы обеспечить их здоровье и комфорт.
1. Размер и посадка обуви
Обувь должна быть правильно подобрана по размеру. Слишком тесная или, наоборот, слишком свободная обувь может способствовать неправильному формированию стопы. Рекомендуется, чтобы между самым длинным пальцем и носком обуви оставалось около 1-1,5 см свободного пространства. Также важно, чтобы обувь не сжимала стопу и не вызывала дискомфорта при носке.
2. Поддержка свода стопы
Обувь должна обеспечивать достаточную поддержку свода стопы. Это особенно важно для детей, у которых свод стопы еще формируется. Обувь с ортопедической стелькой или специальными вставками может помочь поддерживать правильное положение стопы и предотвратить развитие варусной деформации.
3. Материалы и конструкция
Выбор материалов также имеет значение. Обувь должна быть выполнена из натуральных дышащих материалов, которые обеспечивают комфорт и предотвращают потливость. Конструкция обуви должна быть гибкой, чтобы не ограничивать движения ребенка, но в то же время достаточно прочной для защиты стопы.
4. Высота каблука
Для детей рекомендуется выбирать обувь с низким или средним каблуком. Высокие каблуки могут нарушать баланс и способствовать неправильному распределению нагрузки на стопу, что может привести к развитию варусной деформации. Обувь с плоской подошвой или небольшой платформой будет более безопасным вариантом.
5. Регулярная проверка и замена обуви
Детская обувь должна регулярно проверяться на предмет износа и замены. Дети быстро растут, и обувь, которая была удобной в начале, может стать слишком маленькой или неудобной через несколько месяцев. Родителям следует следить за тем, чтобы обувь не была изношена и не теряла своих поддерживающих свойств.
6. Консультация с врачом
Если у ребенка уже есть предрасположенность к варусной деформации или наблюдаются ее первые признаки, рекомендуется проконсультироваться с ортопедом. Специалист сможет дать рекомендации по выбору подходящей обуви и, при необходимости, назначить дополнительные меры профилактики, такие как ортопедические стельки или специальные упражнения.
Таким образом, правильный выбор обуви является важным аспектом профилактики варусной деформации стопы и ног у детей. Обеспечение комфортной и поддерживающей обуви поможет сохранить здоровье стоп и предотвратить развитие различных деформаций в будущем.
Хирургические методы коррекции деформации
Хирургические методы коррекции варусной деформации стопы и ног у детей применяются в тех случаях, когда консервативные методы лечения не дают желаемых результатов или когда деформация значительно влияет на качество жизни ребенка. Оперативное вмешательство может быть рекомендовано в зависимости от возраста пациента, степени деформации и наличия сопутствующих заболеваний.
Существует несколько типов хирургических вмешательств, направленных на коррекцию варусной деформации. К ним относятся:
- Остеотомия: Это операция, при которой производится разрезание и изменение положения костей. Остеотомия может быть выполнена на уровне голеностопного сустава или на уровне костей стопы. Целью операции является восстановление нормального анатомического положения костей и улучшение функции стопы.
- Артидодез: Это процедура, при которой сращиваются суставы, что позволяет устранить патологическую подвижность и стабилизировать стопу. Артидодез может быть выполнен на различных уровнях, в зависимости от локализации деформации.
- Коррекция мягкотканевых структур: В некоторых случаях необходимо вмешательство на мягких тканях, таких как связки и сухожилия. Это может включать в себя укорочение или удлинение сухожилий, что позволяет улучшить положение стопы и восстановить ее функциональность.
- Протезирование: В редких случаях, когда деформация стопы сопровождается серьезными повреждениями суставов, может потребоваться замена сустава на искусственный. Это позволяет восстановить подвижность и уменьшить болевой синдром.
Перед проведением хирургического вмешательства необходимо провести тщательное обследование пациента, включая рентгенографию и, при необходимости, МРТ. Это поможет врачу определить степень деформации и выбрать наиболее подходящий метод коррекции.
После операции пациенту требуется реабилитация, которая может включать физиотерапию, лечебную физкультуру и использование ортопедических средств. Важно помнить, что успешность хирургического вмешательства во многом зависит от соблюдения рекомендаций врача и регулярного контроля за состоянием пациента.
Хирургические методы коррекции варусной деформации стопы и ног у детей могут значительно улучшить качество жизни, восстановить функциональность конечностей и предотвратить развитие осложнений в будущем. Однако решение о необходимости операции должно приниматься индивидуально, с учетом всех факторов и особенностей конкретного случая.
Психологические аспекты и поддержка детей с деформацией стопы
Варусная деформация стопы и ног у детей может оказывать значительное влияние не только на физическое состояние ребенка, но и на его психологическое здоровье. Дети, страдающие от данной патологии, могут сталкиваться с различными эмоциональными и социальными трудностями, что требует особого внимания со стороны родителей и специалистов.
Одним из основных психологических аспектов является восприятие своего тела. Дети с варусной деформацией могут испытывать комплексы по поводу своей внешности, особенно если они замечают, что отличаются от сверстников. Это может привести к снижению самооценки, чувству неполноценности и даже к социальной изоляции. Важно, чтобы родители поддерживали своих детей, подчеркивая их достоинства и помогая им развивать уверенность в себе.
Социальные взаимодействия также могут быть затруднены. Дети могут бояться насмешек или осуждения со стороны сверстников, что может привести к избеганию активных игр и физической активности. Важно создать поддерживающую среду, где ребенок будет чувствовать себя комфортно и безопасно. Родители и учителя могут помочь, организуя игры и занятия, которые будут включать всех детей, независимо от их физических особенностей.
Психологическая поддержка может включать в себя работу с детским психологом, который поможет ребенку справиться с негативными эмоциями и научит его методам саморегуляции. Групповые занятия с другими детьми, имеющими схожие проблемы, могут стать отличным способом для обмена опытом и формирования чувства принадлежности.
Кроме того, важно информировать ребенка о его состоянии и процессе лечения. Понимание своей проблемы и осознание того, что она поддается коррекции, могут значительно снизить уровень тревожности и страха. Родители должны объяснять ребенку, что варусная деформация — это не приговор, а временная проблема, которую можно решить с помощью лечения и реабилитации.
В заключение, психологические аспекты варусной деформации стопы и ног у детей требуют комплексного подхода. Поддержка со стороны семьи, специалистов и сверстников играет ключевую роль в формировании положительного отношения к себе и улучшении качества жизни ребенка. Важно помнить, что каждый ребенок уникален, и его потребности в поддержке могут варьироваться в зависимости от индивидуальных обстоятельств.