Реактивный артрит — это воспалительное заболевание суставов, которое возникает как реакция на инфекцию в организме, часто затрагивающее молодое население. Важно понимать причины, симптомы и методы лечения этого состояния, чтобы своевременно обратиться за медицинской помощью и предотвратить возможные осложнения. В данной статье мы рассмотрим основные факторы, способствующие развитию реактивного артрита, его клинические проявления, а также эффективные подходы к диагностике и лечению, включая медикаментозные и народные методы. Знание этих аспектов поможет читателям лучше ориентироваться в вопросах здоровья и своевременно принимать меры для профилактики и лечения заболевания.
Общие сведения о реактивном артрите
Реактивный артрит — это воспалительное заболевание, поражающее как крупные, так и мелкие суставы. Он может развиваться на фоне урогенитальных или кишечных инфекций, а также спустя время после их полного выздоровления. Для этого состояния характерно поэтапное вовлечение в воспалительный процесс органов мочеполовой системы, глаз и суставов. Однако не у всех, у кого выявлены инфекционные агенты, развивается реактивный артрит. Исследования показывают связь между воспалением суставов и наличием антигена HLA-B27. В таких случаях риск возникновения аутоиммунного заболевания возрастает в 50 раз.

Реактивный артрит вызывает интерес у врачей, так как его причины часто связаны с инфекциями, которые могут быть как бактериальными, так и вирусными. Врачи отмечают, что у многих пациентов заболевание развивается после перенесенной инфекции мочеполовой или кишечной системы. Симптомы, такие как боль и отечность суставов, могут проявляться через несколько недель после инфекции, что затрудняет диагностику. Важно, чтобы пациенты обращались за медицинской помощью при первых признаках, так как раннее вмешательство может предотвратить хронические осложнения. Лечение обычно включает нестероидные противовоспалительные препараты для облегчения боли и воспаления, а в некоторых случаях могут быть назначены кортикостероиды или иммуномодуляторы. Врачи подчеркивают важность комплексного подхода, включая физическую терапию и изменение образа жизни, что способствует улучшению состояния пациентов и снижению риска рецидивов.
Причины возникновения патологии
Избирательность реактивного артрита связана с генетической предрасположенностью. Возбудители урогенитальных и кишечных инфекций проникают в синовиальную жидкость через кровь. Взаимодействуя с антигенами HLA-B27, они формируют сложные белковые комплексы, напоминающие клетки суставных тканей. Иммунная система начинает вырабатывать антитела для борьбы с чуждыми белками, но в результате атакует и собственные клетки организма. Это приводит к асептическому воспалительному процессу.
| Причины реактивного артрита | Симптомы реактивного артрита | Лечение реактивного артрита |
|---|---|---|
| Инфекции (например, кишечные или мочеполовые) | Боль в суставах | Нестероидные противовоспалительные препараты (НПВП) |
| Генетическая предрасположенность | Утреннее скованность | Кортикостероиды |
| Автоиммунные реакции | Отек и покраснение суставов | Иммунодепрессанты |
| Психосоматические факторы | Лихорадка | Физиотерапия |
| Аллергические реакции | Усталость | Антибиотики (при наличии инфекции) |
Хламидиоз
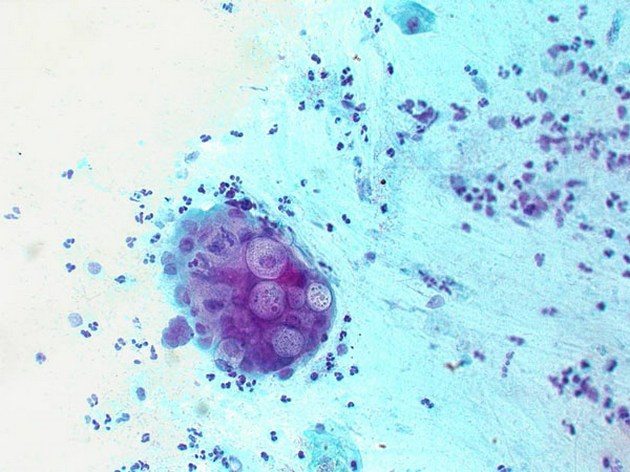
Хламидии — это шаровидные патогенные бактерии, которые паразитируют в человеческом организме в виде цитоплазматических включений. Возбудителем урогенитального реактивного артрита является C. trachomatis. Инфекция чаще всего передается при незащищенных половых контактах. В редких случаях хламидии могут передаваться бытовым путем, например, через постельные принадлежности или туалетные аксессуары. Существует также риск заражения ребенка при прохождении через родовые пути.
Другие мочеполовые инфекции
В редких случаях возбудителями реактивного артрита могут быть микроорганизмы, вызывающие уреаплазмоз и микоплазмоз. Эти организмы из семейства микоплазм представляют собой промежуточную форму между вирусами и бактериями, так как не имеют ДНК и клеточной оболочки. В 70-80% случаев заболевание протекает без явных симптомов. Однако при нарушении иммунной системы и попадании бактерий в организм может начаться воспалительный процесс в суставах.
Кишечные инфекции
Развитие реактивного артрита может быть вызвано возбудителями кишечных инфекций, такими как иерсинии, сальмонеллы, дизентерийная палочка, кампилобактерии и клостридии. Эти патогенные микроорганизмы передаются от человека к человеку, чаще всего через бытовые контакты, и могут попасть в организм с пищей. Вероятность заражения кишечными инфекциями возрастает при употреблении продуктов, не прошедших термическую обработку.
Дыхательные инфекции
Инфекционные агенты, вызывающие заболевания дыхательных путей, редко приводят к реактивному артриту. Однако в медицинских источниках описаны такие случаи. Чаще всего этиологическими факторами являются вирусы. Они содержат специфические белки, которые по структуре напоминают клетки синовиальных оболочек. В результате иммунная система начинает атаковать не только вирусы, но и ткани суставов.
Другие инфекционные болезни
Реактивный артрит может развиваться на фоне вирусных гепатитов, ВИЧ и других бактериальных или вирусных инфекций. Ключевым моментом в патогенезе является то, что возбудители не находятся непосредственно в суставах. Воспалительный процесс запускается антителами, вырабатываемыми иммунной системой, что создает риск ошибочной диагностики. Лечение инфекционного артрита требует комплексного подхода, включая применение иммуномодуляторов.
Характерные признаки и симптомы патологии
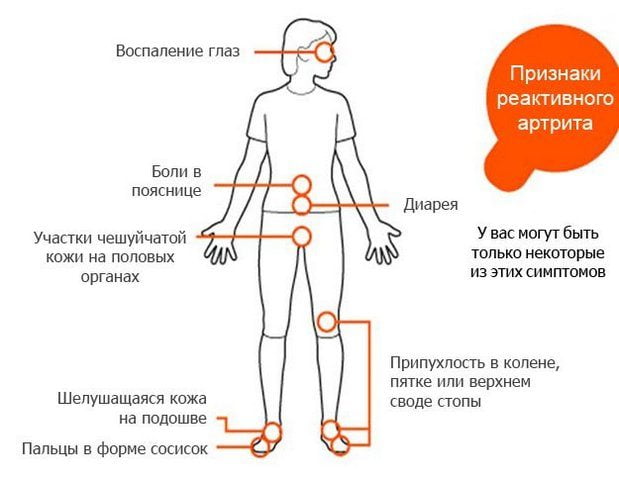
Реактивный артрит характеризуется классической триадой симптомов: поражением глаз, урогенитальной системы и суставов. Первые признаки заболевания могут появиться через 2-4 недели после инфекционных симптомов. Клинические проявления сохраняются от 3 до 12 месяцев. Постепенно интенсивность симптомов снижается, и они могут полностью исчезнуть. Однако это не означает полного выздоровления пациента. Под воздействием различных факторов возможно повторное развитие реактивного артрита, при этом могут вовлекаться и здоровые суставы.
Суставные
Реактивный артрит проявляется внезапно и затрагивает несколько суставов нижних конечностей. Чаще всего воспаление охватывает межфаланговые, плюснефаланговые, пяточные, коленные и голеностопные суставы. У пациентов возникают тянущие и давящие боли, усиливающиеся при движении. Суставы увеличиваются в объеме, кожа над ними отекает, становится красной и горячей на ощупь. Температура тела может повышаться до 37-38 градусов, также наблюдаются симптомы слабости, недомогания и быстрой утомляемости.
Внесуставные
Внесуставные проявления реактивного артрита возникают раньше суставных. Сначала развивается уретрит — воспаление стенок мочеиспускательного канала. Это состояние сопровождается болезненными ощущениями, жжением и зудом при мочеиспускании. Увеличивается частота позывов, при этом выделяется небольшое количество мочи.
Вскоре к уретриту присоединяется конъюнктивит. Веки становятся красными и отечными, воспаляется слизистая оболочка. Появляются светобоязнь и нарушения зрения, перед глазами могут возникать черные точки и цветные пятна.
К какому врачу обратиться
Реактивным артритом занимается ревматолог. Однако определить источник болей в суставах самостоятельно сложно. Поэтому разумно сначала обратиться к врачу общей практики — терапевту. Он проведет необходимые исследования и, основываясь на их результатах, направит пациента к ревматологу. В процессе обследования и лечения могут участвовать специалисты из других областей: инфекционисты, венерологи, урологи, гинекологи, отоларингологи и гастроэнтерологи.

Методы диагностики болезни
Симптомы реактивного артрита могут напоминать проявления других заболеваний суставов нижних конечностей. К ним относятся деформирующий остеоартрит (включая гонартрит), инфекционный, ревматоидный и подагрический артрит, а также бурсит, тендовагинит и синовит. Поэтому необходима тщательная дифференциальная диагностика, которая поможет исключить эти заболевания и выявить причину ухудшения состояния пациента.
Сбор анамнеза
Первичный диагноз устанавливается на основе одновременного поражения глаз, мелких и крупных суставов нижних конечностей, а также уретры. Важную роль играют сведения из анамнеза. На возникновение реактивного артрита могут указывать недавние или продолжающиеся урогенитальные, кишечные и респираторные инфекции. Врач также интересуется у пациента о наличии аутоиммунных заболеваний у членов семьи, таких как псориаз или анкилозирующий спондилоартрит.
Лабораторные исследования
Воспалительные процессы в организме можно выявить на ранних стадиях с помощью общеклинических анализов. Они показывают увеличение количества лейкоцитов и ускорение скорости оседания эритроцитов. В биохимической и серологической диагностике реактивного артрита наиболее эффективен метод полимеразной цепной реакции, который позволяет определить вид инфекционных агентов.
Также проводится анализ синовиальной жидкости. Признаки патологии включают низкую вязкость этой жидкости, повышенное содержание лейкоцитов и недостаточное образование муциновых сгустков.
Инструментальные исследования
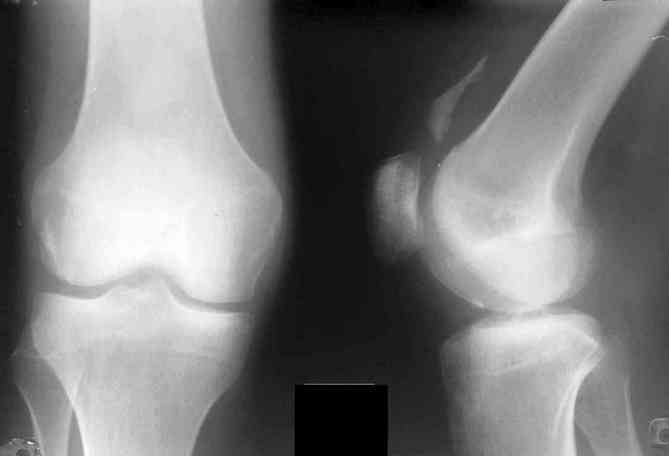
Рентгенография позволяет выявить повреждения суставов, такие как сужение суставной щели и эрозии на костных поверхностях. На снимках, выполненных в двух проекциях, можно увидеть пяточные шпоры, оссификацию в области позвоночника и периостит костей стоп. В большинстве случаев артроскопия не требуется.
Для более детального анализа суставных структур иногда назначают магнитно-резонансную томографию (МРТ). Она позволяет оценить состояние хрящей, мышц, связок, сухожилий, а также нервных стволов и кровеносных сосудов.
Как проходит лечение реактивного артрита
Пациентам рекомендуется комплексный подход к лечению заболевания. Параллельно проводится терапия инфекции, вызвавшей артрит, а также работа по устранению симптомов, затрагивающих уретру, слизистую оболочку глаз и суставы. Главная цель лечения — достижение стабильной ремиссии.
Медикаменты
В схемы лечения включаются антибиотики, к которым патогенные микроорганизмы проявляют наибольшую чувствительность. Наиболее часто применяются тетрациклины, макролиды, фторхинолоны, цефалоспорины и полусинтетические пенициллины. Для предотвращения осложнений, связанных с антибиотикотерапией, используются противогрибковые препараты, гепатопротекторы, эубиотики и сбалансированные витаминно-минеральные комплексы.
| Группа препаратов для терапии реактивного артрита | Наименования лекарственных средств |
|---|---|
| Иммуносупрессоры | Азатиоприн, Сульфасалазин, Метотрексат |
| Ингибиторы ФНО | Этанерцепт, Инфликсимаб |
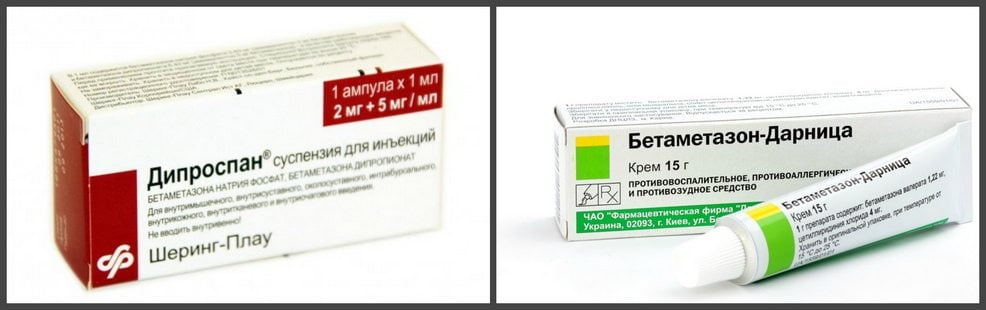
| Глюкокортикостероиды | Метилпреднизолон, Дипроспан, Флостерон, Дексаметазон |
| Нестероидные противовоспалительные средства | Диклофенак, Индометацин, Мелоксикам, Кеторолак, Нимесулид, Лорноксикам, Ибупрофен, Эторикоксиб, Целекоксиб, Рофекоксиб |
| Препараты для местного применения | Димексид, Вольтарен, Ортофен, Найз, Кеторол, Нурофен, Долгит, Быструмгель |
Физиолечение
В лечении реактивного артрита в физиотерапии применяются различные методы: магнитотерапия, синусоидально-модулирующие токи, криотерапия, лазеротерапия, озокеритолечение, парафинотерапия и УВЧ-терапия.
Для облегчения сильной боли используются фонофорез или электрофорез с глюкокортикостероидами, анестетиками, витаминами группы B и хондропротекторами.
Оперативное лечение
Хирургическое вмешательство для лечения пациентов не требуется. В некоторых случаях проводится пункция, во время которой из сустава удаляется экссудат, а его полость обрабатывается антисептическими и противомикробными растворами.
Лечебная гимнастика и массаж
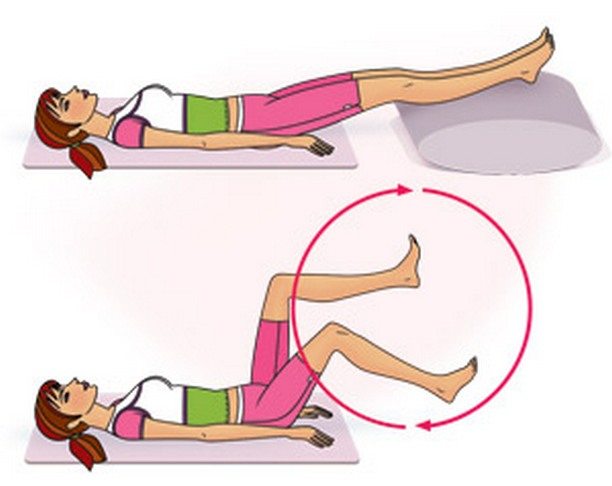
Занятия лечебной физкультурой начинаются под наблюдением врача ЛФК сразу после устранения острых болей и воспалительных процессов. Основные цели ежедневных упражнений — укрепление мышечной массы, улучшение кровообращения и увеличение подвижности суставов. Пациентам рекомендуются неглубокие выпады, приседания и имитация езды на велосипеде в горизонтальном положении.
Лечебная гимнастика всегда сопровождается сеансами различных видов массажа: классического, вакуумного и акупунктурного. Специалист воздействует на напряженные участки, применяя техники разминания, поглаживания и вибрации. После 10-20 сеансов значительно уменьшаются болевые ощущения, восстанавливается чувствительность, улучшается подвижность суставов и снимаются мышечные спазмы.
Народные методы
На этапе ремиссии специалисты рекомендуют пациентам справляться с оставшимися неприятными ощущениями с помощью народных рецептов. Используются мази, приготовленные в домашних условиях, настои и отвары из целебных трав, настойки на водке и масле, а также компрессы. Их умеренный лечебный эффект обусловлен местнораздражающим, согревающим и отвлекающим действием.
Диета
Лечебное питание не является самостоятельным методом лечения реактивного артрита. Соблюдение такой диеты не уменьшает симптомы и не снижает воспалительные процессы. Ревматологи рекомендуют исключить из рациона продукты с высоким содержанием жиров и алкоголь, так как они могут спровоцировать обострение болезни.
Возможные последствия
У одного из десяти пациентов с реактивным артритом может развиться деформация стоп, приводящая к плоскостопию. Без медицинской помощи хроническое воспаление может вызвать разрушение хрящевых и костных тканей, что способствует развитию деформирующего артроза. В результате частичного или полного сращения суставной щели может возникнуть анкилоз — потеря подвижности сустава.
Прогноз заболевания
Только в 35% случаев при постановке диагноза можно говорить о полном выздоровлении. Симптомы заболевания исчезают в течение 5-6 месяцев и не возвращаются. Примерно такое же количество пациентов сталкивается с рецидивами артрита спустя несколько лет. У 25% больных заболевание развивается медленно, но неумолимо. В 5% случаев реактивный артрит приводит к серьезным повреждениям суставов и позвоночника.
Меры профилактики
Главной мерой профилактики заболеваний является предотвращение урогенитальных и кишечных инфекций. Если избежать заражения не удалось, важно обратиться к врачу при первых симптомах. Специалисты также рекомендуют проходить полное медицинское обследование 1-2 раза в год, особенно если в семье есть случаи аутоиммунных заболеваний.

Роль иммунной системы в развитии реактивного артрита
Реактивный артрит является воспалительным заболеванием суставов, которое возникает как реакция на инфекцию в организме. Важную роль в его развитии играет иммунная система, которая отвечает за защиту организма от патогенов. При реактивном артрите иммунный ответ становится чрезмерным и приводит к воспалению суставов, даже если инфекция уже устранена.
Иммунная система состоит из различных клеток и молекул, которые взаимодействуют друг с другом для распознавания и уничтожения инфекционных агентов. В случае реактивного артрита, инфекция может быть вызвана бактериями, вирусами или другими микроорганизмами, которые, попадая в организм, активируют иммунный ответ. Однако, в отличие от обычной реакции на инфекцию, при реактивном артрите иммунная система начинает атаковать собственные ткани, что приводит к воспалению и повреждению суставов.
Одним из ключевых компонентов иммунного ответа являются Т-лимфоциты, которые играют важную роль в распознавании и уничтожении инфицированных клеток. При реактивном артрите наблюдается повышенная активация Т-лимфоцитов, что может привести к избыточному воспалению. Кроме того, вырабатываются провоспалительные цитокины, такие как интерлейкин-1 и фактор некроза опухоли альфа, которые способствуют дальнейшему воспалению и повреждению суставов.
Также стоит отметить, что генетическая предрасположенность может влиять на реакцию иммунной системы. У людей с определенными генетическими маркерами, такими как HLA-B27, риск развития реактивного артрита значительно выше. Это связано с тем, что такие маркеры могут способствовать аномальному иммунному ответу на инфекцию.
Важным аспектом является то, что реактивный артрит может развиваться после перенесенной инфекции, даже если она была легкой и не оставила серьезных последствий. Например, инфекции мочевыводящих путей или кишечника могут спровоцировать развитие артрита. В этом случае иммунная система продолжает атаковать суставы, даже когда инфекция уже устранена, что приводит к хроническому воспалению.
Таким образом, роль иммунной системы в развитии реактивного артрита заключается в ее способности реагировать на инфекции, но в некоторых случаях эта реакция может быть чрезмерной и привести к повреждению собственных тканей организма. Понимание механизмов, лежащих в основе этого процесса, является ключом к разработке эффективных методов лечения и профилактики заболевания.
Психологические аспекты и влияние на качество жизни
Реактивный артрит, как и многие другие хронические заболевания, может оказывать значительное влияние на психологическое состояние пациента. Столкновение с постоянной болью, ограниченной подвижностью и необходимостью изменения образа жизни может привести к различным эмоциональным и психологическим проблемам.
Одним из наиболее распространенных психологических аспектов, связанных с реактивным артритом, является депрессия. Исследования показывают, что пациенты с хроническими заболеваниями, такими как артрит, имеют более высокий риск развития депрессивных расстройств. Это может быть связано с постоянной болью, физическими ограничениями и изменениями в социальной жизни. Депрессия, в свою очередь, может усугубить симптомы артрита, создавая замкнутый круг, из которого сложно выбраться.
Кроме депрессии, у пациентов могут возникать тревожные расстройства. Боязнь обострений, неопределенность в отношении будущего и страх перед потерей независимости могут вызывать постоянное чувство тревоги. Это может привести к избеганию социальных взаимодействий и физической активности, что еще больше ухудшает качество жизни.
Социальная изоляция — еще один важный аспект, который стоит учитывать. Ограниченные физические возможности могут затруднить участие в общественной жизни, что может привести к чувству одиночества и отчуждения. Пациенты могут испытывать трудности в поддержании отношений с друзьями и семьей, что также негативно сказывается на их эмоциональном состоянии.
Качество жизни пациентов с реактивным артритом может значительно снижаться из-за сочетания физических и психологических факторов. Исследования показывают, что уровень боли, функциональные ограничения и психологическое состояние тесно связаны между собой. Поэтому важно учитывать не только физические симптомы, но и эмоциональные аспекты при разработке плана лечения.
Для улучшения качества жизни пациентов с реактивным артритом важно применять комплексный подход к лечению, который включает не только медикаментозную терапию, но и психологическую поддержку. Психотерапия, группы поддержки и методы релаксации могут помочь пациентам справиться с эмоциональными трудностями и улучшить общее состояние.
Таким образом, понимание психологических аспектов реактивного артрита и их влияние на качество жизни является важным шагом в обеспечении комплексного подхода к лечению и поддержке пациентов. Это может помочь не только в снижении физических симптомов, но и в улучшении эмоционального состояния, что, в свою очередь, способствует более активной и полноценной жизни.
Советы по реабилитации после лечения
Реабилитация после лечения реактивного артрита играет ключевую роль в восстановлении функции суставов и улучшении качества жизни пациента. Важно помнить, что процесс реабилитации индивидуален и должен учитывать особенности каждого человека, его состояние здоровья и степень поражения суставов. Ниже представлены основные рекомендации, которые могут помочь в восстановлении.
1. Физическая активность
Регулярные физические упражнения являются важной частью реабилитации. Они помогают укрепить мышцы, поддерживающие суставы, и улучшают их подвижность. Рекомендуется начинать с легких упражнений, таких как:
- Ходьба на свежем воздухе;
- Плавание или занятия аквааэробикой;
- Легкие растяжки и упражнения на гибкость.
Важно избегать чрезмерных нагрузок и резких движений, чтобы не усугубить состояние суставов.
2. Физиотерапия
Физиотерапевтические процедуры могут значительно ускорить процесс восстановления. Специалисты могут предложить различные методы, такие как:
- Ультразвуковая терапия;
- Электростимуляция мышц;
- Массаж для улучшения кровообращения и снятия напряжения.
Физиотерапия помогает уменьшить боль и воспаление, а также улучшить подвижность суставов.
3. Правильное питание
Сбалансированное питание играет важную роль в процессе реабилитации. Рекомендуется включать в рацион продукты, богатые омега-3 жирными кислотами, антиоксидантами и витаминами. Полезные продукты:
- Рыба (лосось, скумбрия);
- Орехи и семена;
- Фрукты и овощи, особенно те, которые содержат витамин C (цитрусовые, ягоды, брокколи).
Также стоит избегать продуктов, способствующих воспалению, таких как сахар, переработанные продукты и трансжиры.
4. Психологическая поддержка
Психологический аспект реабилитации не менее важен. Реактивный артрит может вызывать стресс и депрессию, поэтому важно получать поддержку от близких и, при необходимости, обращаться к психологу или психотерапевту. Группы поддержки также могут быть полезны для обмена опытом и получения моральной поддержки.
5. Регулярные медицинские осмотры
После завершения основного лечения важно продолжать регулярные осмотры у врача. Это поможет контролировать состояние суставов и при необходимости корректировать план реабилитации. Врач может рекомендовать дополнительные обследования, чтобы следить за возможными рецидивами или осложнениями.
Следуя этим рекомендациям, пациенты могут значительно улучшить свое состояние и вернуться к активной жизни после лечения реактивного артрита. Важно помнить, что реабилитация — это процесс, требующий времени и терпения, но с правильным подходом можно достичь значительных результатов.