Спондилез — это дегенеративное заболевание позвоночника, которое может затрагивать различные его отделы, включая шейный, грудной и поясничный. Важно понимать, что данное состояние может проявляться разнообразными симптомами, такими как боль, ограничение подвижности и дискомфорт, что значительно влияет на качество жизни пациента. В этой статье мы подробно рассмотрим симптомы и методы диагностики спондилеза в разных отделах позвоночника, а также современные подходы к его лечению. Знание этих аспектов поможет читателям своевременно распознать заболевание и обратиться за медицинской помощью, что является ключевым для успешного восстановления и предотвращения осложнений.
Причины и механизм развития
Спондилез редко встречается как самостоятельное заболевание позвоночника. Обычно он развивается на фоне различных нарушений в позвоночном столбе и некоторых системных заболеваниях. Наиболее подвержены этой патологии люди с остеохондрозом, сколиозом, а также с патологическими формами кифоза или лордоза.
Врачи отмечают, что спондилез может проявляться различными симптомами в зависимости от пораженного отдела позвоночника. Шейный спондилез часто сопровождается головными болями, ограничением подвижности шеи и онемением рук. Поясничный спондилез, в свою очередь, может вызывать боли в пояснице, иррадиирующие в ноги, а также затруднения при движении. Грудной спондилез реже встречается, но может проявляться болями в грудной клетке и нарушениями дыхания.
Лечение спондилеза включает консервативные методы, такие как физиотерапия, массаж и медикаментозная терапия для снятия боли и воспаления. В некоторых случаях может потребоваться хирургическое вмешательство. Врачи подчеркивают важность ранней диагностики и комплексного подхода к лечению, чтобы предотвратить прогрессирование заболевания и улучшить качество жизни пациентов. Регулярные физические упражнения и поддержание правильной осанки также играют ключевую роль в профилактике и лечении спондилеза.
Провоцирующие факторы
Существует множество причин, способствующих развитию остеохондроза, а затем и деформирующего спондилеза и спондилоартроза в шейном, грудном и поясничном отделах позвоночника. Наиболее подвержены этим заболеваниям офисные работники, люди с избыточным весом и те, кто занимается тяжелым физическим трудом.
Факторы, способствующие возникновению заболеваний:
- возраст. Остеохондроз чаще всего диагностируется у пожилых людей. Это связано с замедлением обмена веществ, нарушением питания тканей и развитием дегенеративных изменений в позвоночнике. По статистике, у каждого второго человека старше 50 лет выявляются признаки этой патологии;
- неправильные или чрезмерные нагрузки на позвоночник. Интенсивная физическая активность, длительное сидение в неудобной позе, поднятие тяжестей и постоянные вибрации могут привести к травмам позвонков, межпозвоночных дисков и суставов. Со временем это вызывает дегенеративные изменения. У женщин остеохондроз и спондилез могут развиваться из-за ношения обуви на высоких каблуках;
- травмы. Дегенеративные изменения в позвоночнике могут возникнуть после компрессионных переломов позвонков или других травм. Регулярные травмы позвоночника в повседневной жизни также способствуют развитию патологии;
- недостаток физической активности. Постоянное сидение может привести к миофасциальным синдромам, остеохондрозу и нарушениям в работе межпозвоночных суставов, а также другим заболеваниям;
- эндокринные расстройства и обменные нарушения. Спондилез часто встречается у людей с сахарным диабетом, заболеваниями надпочечников или щитовидной железы. Развитию болезни могут способствовать наследственные факторы, нарушения обмена веществ или нехватка кальция;
- ожирение. Избыточный вес создает дополнительную нагрузку на позвоночник, что приводит к постепенному разрушению межпозвоночных дисков, суставов и позвонков.
Спондилез также часто встречается у пожилых собак, затрагивая как крупных, так и мелких пород. Это заболевание приводит к ограничению подвижности позвоночника, из-за чего питомцы становятся менее активными, отказываются от игр и быстро устают.

| Отдел позвоночника | Симптомы | Лечение |
|---|---|---|
| Шейный | Боль в шее, головные боли, онемение рук | Физиотерапия, массаж, противовоспалительные препараты |
| Поясничный | Боль в пояснице, иррадиация в ноги, ограничение подвижности | Упражнения, мануальная терапия, обезболивающие средства |
| Грудной | Боль в грудной клетке, дискомфорт при дыхании, нарушение осанки | Лечебная гимнастика, коррекция осанки, медикаментозное лечение |
Механизм развития спондилеза
Существует две главные теории, объясняющие развитие данного заболевания. Некоторые исследователи считают, что оно возникает из-за возрастных дегенеративных изменений в позвоночнике. Другие утверждают, что причиной болезни является постепенное разрушение межпозвонковых дисков (МПД) или регулярные травмы передней продольной связки. Спондилез можно рассматривать как заболевание с комплексной этиологией, на которое влияют как дегенеративные процессы, так и травматические факторы.
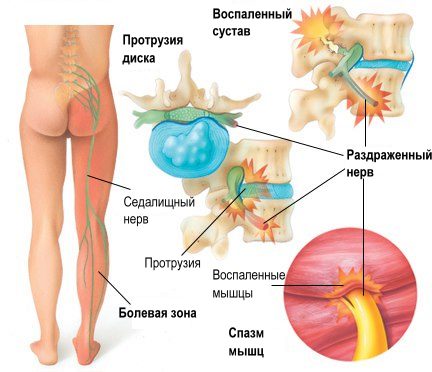
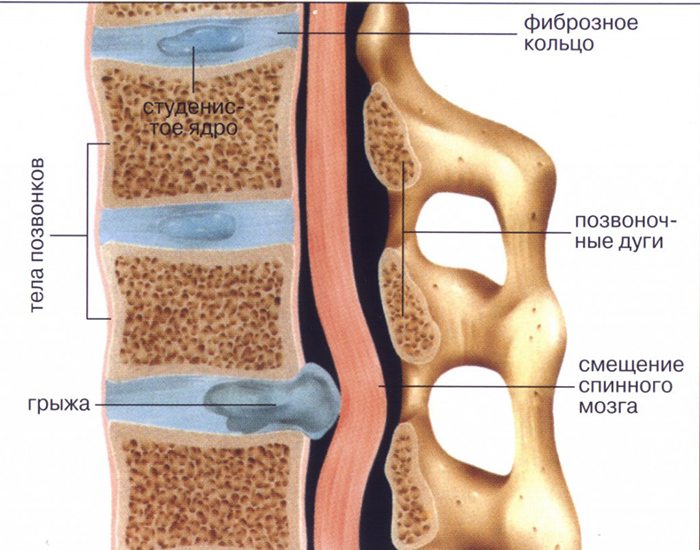
У людей с остеохондрозом возникают трещины и микроразрывы в фиброзном кольце межпозвонкового диска. Это создает условия для формирования протрузий и грыж. Дегенеративные изменения в дисках приводят к уменьшению расстояния между позвонками и их смещению, что называется спондилолистезом.
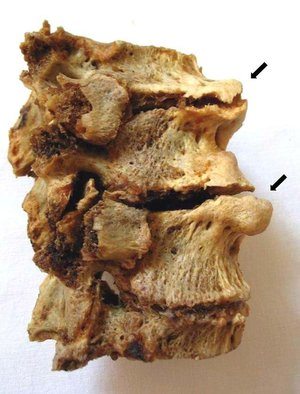
Постоянные травмы связок, суставов и позвонков нарушают их нормальную структуру. В этих тканях начинают откладываться соли кальция, что приводит к оссификации позвоночных структур. На боковых и передних поверхностях позвонков образуются остеофиты — патологические костные наросты, которые на рентгеновских снимках выглядят как усики, крючки или клювы.
Повреждение межпозвонковых дисков и сужение пространств между позвонками вызывают перенагрузку фасеточных суставов позвоночника. Это может привести к развитию спондилоартроза. При распространении воспалительного процесса или защемлении спинномозговых корешков у пациента может возникнуть радикулит.
Разрастание остеофитов выполняет определенную функцию. Эти костные образования фиксируют позвонки, стабилизируя позвоночный столб и предотвращая образование протрузий и грыж межпозвонковых дисков.
Возможные осложнения
Болезнь редко возникает изолированно; чаще всего она развивается на фоне других заболеваний позвоночника. Обычно это состояние сопровождается патологическими изменениями в сегментах позвоночника и его движениях.
Наиболее распространенные осложнения болезни:
- остеопороз. Это состояние характеризуется медленным разрушением тел позвонков и снижением плотности костной ткани. Остеопороз возникает из-за постоянной травматизации костей, вызванной дегенеративными изменениями межпозвонковых дисков;
- спондилоартроз. Это заболевание проявляется дегенеративными изменениями, воспалительными процессами и ухудшением функции фасеточных суставов. Спондилоартроз приводит к сильным болям в спине и ограничению подвижности позвоночника;
- радикулит. Эта патология сопровождается воспалением одного или нескольких корешков, выходящих из спинного мозга. Радикулит проявляется резкими «стреляющими» болями, а также чувствительными, двигательными и вегетативными расстройствами в областях, иннервируемых пораженным нервом.
Какой специалист занимается лечением спондилеза и связанных с ним заболеваний? В борьбе с этими патологиями участвуют ортопеды, вертебрологи, невропатологи, травматологи и другие врачи. При появлении симптомов болезни важно обратиться именно к этим специалистам.
Классификация
Деформирующий спондилез может затрагивать различные отделы позвоночника: шейный, грудной, поясничный и крестцовый. Поражаться может как один, так и несколько отделов одновременно. Если вовлечен один позвоночно-двигательный сегмент, это называется моносегментарным спондилезом, а если несколько — полисегментарным. Полисегментарный спондилез, как правило, имеет более тяжелое течение.
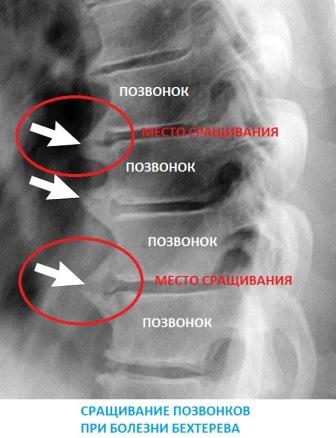
Особое внимание стоит уделить болезни Бехтерева (анкилозирующий спондилез или спондилоартроз). Эта патология обычно проявляется в молодом возрасте (от 15 до 30 лет). Заболевание вызывает хроническое воспаление и деформацию межпозвоночных суставов, что может привести к образованию анкилозов.
Анкилоз — это сращение суставных поверхностей костей, образующих сустав. Причинами его возникновения являются хронические воспалительные и дегенеративно-деструктивные заболевания суставов. Анкилозирование фасеточных суставов может привести к полной неподвижности позвоночника.
Классификация спондилеза по рентгенологическим признакам выглядит следующим образом:
- На начальной стадии остеофиты небольшого размера не выходят за пределы тел позвонков. Спондилез 1 степени обычно протекает без симптомов.
- Остеофиты начинают расти в сторону друг друга, обвивая межпозвоночный диск. В некоторых случаях они могут образовывать неоартрозы.
- Сросшиеся остеофиты формируют костную скобу, которая соединяет тела двух соседних позвонков, что нарушает работу позвоночно-двигательного сегмента.
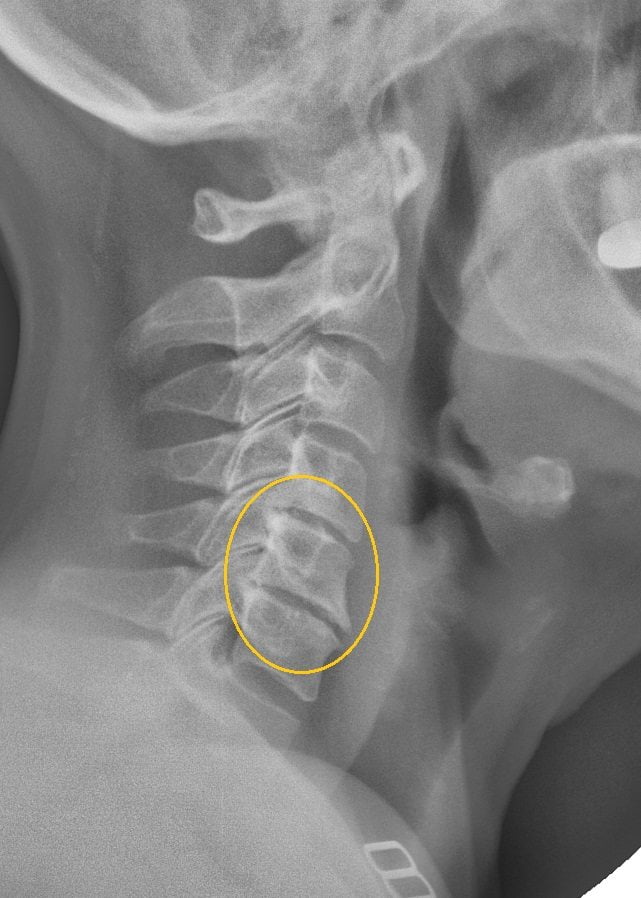
Спондилез шейного отдела
Встречается в 75% случаев. Это заболевание чаще всего наблюдается у людей с малоподвижным или сидячим образом жизни. Наиболее подвержены патологии лица старше 55 лет. Если симптомы болезни проявляются в молодом возрасте, это может указывать на деформирующий спондилез. Заболевание Бехтерева чаще затрагивает мужчин.
Обсуждения на форумах показывают, что шейный спондилез может долго протекать без выраженных симптомов. Остеофиты, оссификация передней продольной связки и признаки остеопороза часто выявляются случайно при рентгенографии позвоночника. Боль в шее и другие неприятные ощущения возникают при развитии спондилоартроза, грыж межпозвонковых дисков, радикулита, миофасциального болевого синдрома и других состояний.
Наиболее распространенные симптомы шейного спондилеза:
- боль в шейной области, отдающая в затылок, голову, уши, глаза и руки;
- частые головные боли, усиливающиеся к вечеру и исчезающие после хорошего отдыха;
- хруст при движениях, снижение подвижности, ощущение напряжения и дискомфорта в шее;
- нарушения чувствительности, покалывание и онемение в области шеи, затылка и плеч;
- периодические головокружения, появление мушек перед глазами, проблемы со сном, снижение слуха и обмороки.
Для диагностики заболевания применяются рентгенография и МРТ. Магнитно-резонансная томография предоставляет более полную информацию и позволяет выявить патологические изменения в позвоночнике на ранних стадиях.
Как лечить это заболевание? Даже при наличии характерных симптомов лечение шейного спондилеза должно начинаться только после консультации с врачом и подтверждения диагноза. Терапия должна быть направлена на облегчение болевого синдрома, снятие мышечного напряжения, восстановление подвижности позвоночника и улучшение состояния позвонков, межпозвонковых дисков и суставов.
При спондилезе избегайте народных средств. В отличие от гимнастики, массажа и медикаментов, они вряд ли помогут справиться с заболеванием. Применение непонятных настоек, отваров и компрессов может привести к непредсказуемым последствиям.
Спондилез грудного отдела
Спондилез грудного отдела позвоночника чаще всего развивается у людей, чья работа связана с длительным сидением в неудобной позе. На ранних стадиях заболевание может протекать бессимптомно. Боли, ощущение скованности и снижение подвижности в грудной области позвоночника начинают проявляться только на 2-3 стадии болезни.
Правильное лечение этой патологии может значительно снизить дискомфорт и улучшить общее состояние пациента. Врачи рекомендуют при грудном спондилезе больше двигаться, заниматься плаванием и выполнять специальные упражнения.
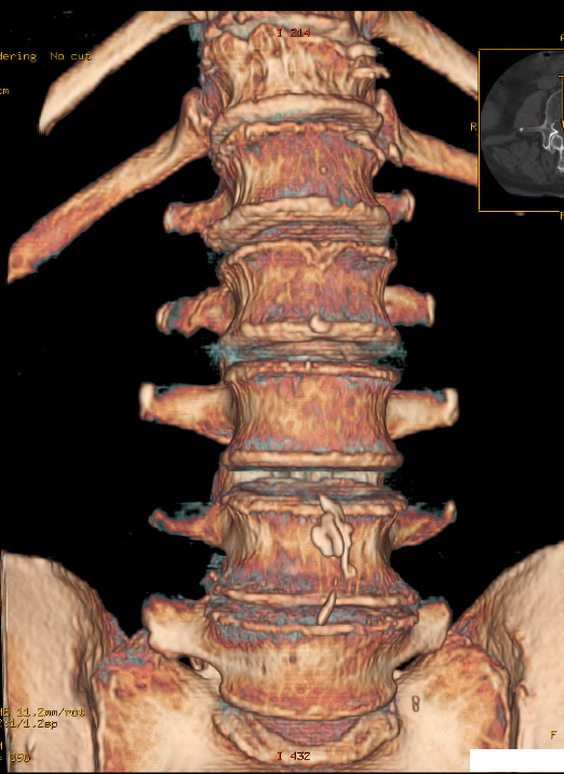
Спондилез пояснично-крестцового отдела
Что такое спондилез поясничного и крестцового отделов, и кто подвержен этому заболеванию? Чаще всего оно встречается у людей с избыточным весом и тех, кто занимается тяжелым физическим трудом. Также патология может развиваться у женщин, регулярно носящих обувь на высоких каблуках.
Основной причиной пояснично-крестцового спондилеза являются травмы позвоночника или неправильное распределение нагрузки. Дегенеративные изменения затрагивают несколько позвоночно-двигательных сегментов одновременно, чаще всего третьи, четвертые и пятые поясничные позвонки.
Симптомы поясничного спондилеза включают:
- дискомфорт и скованность в пояснице;
- тянущие боли в спине, отдающие в ягодицу и ногу;
- напряжение мышц в поясничной области;
- ощущение покалывания или мурашек по спине.
Если затрагиваются спинномозговые корешки, могут возникать чувствительные, двигательные и вегетативные расстройства в иннервируемых ими областях. Боль может ощущаться в пояснице, ягодицах и нижних конечностях.
Отдельно стоит упомянуть болезнь Бехтерева, которая чаще всего развивается у молодых мужчин и может привести к быстрой утрате трудоспособности. Характерные признаки деформирующего спондилеза включают быстрое ограничение подвижности позвоночника, острые боли в крестце ниже поясницы, а также поражение периферических суставов и глаз.
Как лечить пояснично-крестцовый спондилез? Первым шагом необходимо устранить факторы, способствующие заболеванию. На ранних стадиях могут помочь специальные упражнения, лечебная физкультура (ЛФК) и массаж. Для снятия мышечных спазмов в пояснице применяются миорелаксанты. Для облегчения боли врачи могут назначить нестероидные противовоспалительные препараты в форме мазей или таблеток.
Нужно ли отказываться от каблуков при спондилезе? Да, в большинстве случаев это необходимо. Постоянное ношение обуви на высоких каблуках способствует развитию заболевания и может привести к деформации позвоночника. Рекомендуется выбирать красивую, удобную и практичную обувь.
https://youtube.com/watch?v=nkYu9-HVun8
Методы лечения
Лечение данной болезни обычно проводится амбулаторно, то есть в домашних условиях. Госпитализация требуется только при серьезных осложнениях. Периодические стационарные курсы необходимы пациентам с деформирующим спондилезом, находящимся под наблюдением врачей-ревматологов.
При появлении настораживающих симптомов не откладывайте визит к специалисту для обследования. Врач подтвердит диагноз и предложит подходящий план лечения. Избегайте народных средств, так как они могут быть неэффективными или даже вредными.
Таблица 1. Средства для лечения спондилеза позвоночника
| Средство | Механизм действия | Особенности применения |
| Лечебная физкультура | ЛФК при спондилезе улучшает подвижность суставов позвоночника и укрепляет мышцы спины. Комплекс упражнений помогает сохранить работоспособность и замедлить прогрессирование заболевания. | Заниматься гимнастикой следует после устранения болевого синдрома. Лучше, если упражнения подберет специалист. |
| Массаж | Улучшает кровообращение в мягких тканях, формирует крепкий мышечный корсет и стимулирует приток крови к позвоночнику. | Выполняется квалифицированным массажистом или мануальным терапевтом при отсутствии выраженных болей в спине. |
| Нестероидные противовоспалительные средства (Индометацин, Диклофенак, Ремесулид, Мелоксикам) | Обладают обезболивающим и противовоспалительным эффектом. Эти препараты снимают симптомы, но не влияют на развитие болезни. | Применяются при сильных болях в спине. Доступны в виде мазей, гелей или таблеток, реже – в инъекциях. |
| Миорелаксанты центрального действия (Мускулофлекс, Толперизон) | Устраняют мышечные спазмы, возникающие у большинства пациентов со спондилезом. | Используются в таблетках. Часто комбинируются с нестероидными противовоспалительными средствами (например, комбинированный препарат Миолгин). |
| Препараты, улучшающие микроциркуляцию и обмен веществ в тканях (Бетагистин, Кокарнит, Агапурин) | Замедляют дегенеративные процессы в позвоночнике, что позволяет замедлить прогрессирование заболевания. | Назначаются в таблетках. Их следует принимать длительное время. |
| Физиотерапия (чрескожная электростимуляция, диадинамотерапия, лазеротерапия, УВЧ-терапия) | Физиотерапевтические методы улучшают состояние мышц, межпозвоночных дисков и суставов, что заметно улучшает общее состояние пациента. | Врачи назначают физиотерапию курсами, в сочетании с лечебной физкультурой и медикаментозной терапией. |
| Ударно-волновая терапия | Современный метод, который улучшает микроциркуляцию и обмен веществ в тканях, а также частично разрушает остеофиты. | Курс ударно-волновой терапии можно пройти в медицинских учреждениях. |
Людям с шейным остеохондрозом важно больше двигаться и избегать длительного сидения в одной позе. Если вы относитесь к этой категории, старайтесь делать перерывы на гимнастику в течение рабочего дня, приобретите абонемент в бассейн, займитесь плаванием, запишитесь на танцы или начните посещать спортзал.
При лечении спондилеза поясничного отдела позвоночника важно ограничить физическую нагрузку. Если у вас болит спина, откажитесь от поднятия тяжестей, избегайте монотонной работы и не носите неудобную обувь.
Для успешной борьбы со спондилезом необходим комплексный подход. Не стоит надеяться, что периодические занятия физкультурой или несколько курсов массажа полностью избавят вас от проблемы. Чтобы устранить боли, дискомфорт и скованность в спине, необходимо регулярно следить за своим здоровьем.
Помимо коррекции образа жизни и занятий гимнастикой, вам потребуется периодически проходить курсы физиотерапии. Для снятия болей и мышечных спазмов показаны лекарственные средства (миорелаксанты, НПВС). Чтобы замедлить развитие спондилеза, обратитесь к врачу для назначения препаратов, нормализующих кровообращение и обмен веществ.
Если в течение нескольких месяцев вам не удалось достичь улучшений с помощью консервативного лечения, стоит рассмотреть возможность хирургического вмешательства. Операция поможет устранить компрессионный фактор и стабилизировать позвоночник, что значительно улучшит ваше самочувствие.


Прогноз и возможные последствия
На ранних этапах развития спондилеза прогноз обычно положительный. Если следовать рекомендациям специалиста, можно долго вести активную жизнь, несмотря на заболевание. Однако важно помнить, что спондилез — это хроническое состояние с медленным прогрессированием, и полностью избавиться от него невозможно.
Шейный спондилез может вызывать постоянные головные боли, нарушения двигательной активности и чувствительности в руках, а также мышечные параличи и парезы. Эти осложнения возникают из-за сжатия нервов, отвечающих за иннервацию шеи и верхних конечностей. Спондилез грудного отдела может сопровождаться межреберной невралгией, болями в области груди и нарушениями сердечной деятельности. При поражении пояснично-крестцового отдела часто наблюдаются люмбаго, радикулит и ишиас.
Инвалидность при спондилезе шейного, грудного или поясничного отделов устанавливается только при 2-3 степени тяжести. Диагноз подтверждается с помощью рентгенографии или магнитно-резонансной томографии. Для получения группы инвалидности необходимо наличие стойкого снижения работоспособности.
Диагностика спондилеза
Диагностика спондилеза включает в себя комплексный подход, который сочетает в себе клинические методы обследования и инструментальные исследования. Основная цель диагностики – определить наличие заболевания, его стадию и степень выраженности, а также исключить другие патологии, которые могут вызывать схожие симптомы.
Первоначально врач проводит анамнез – собирает информацию о симптомах, их продолжительности и характере. Важно выяснить, есть ли у пациента предрасполагающие факторы, такие как травмы, наследственность, возраст, профессиональная деятельность и уровень физической активности. Также врач уточняет, какие методы лечения уже были использованы и как они повлияли на состояние пациента.
После сбора анамнеза проводится физикальное обследование, которое включает в себя:
- Оценку подвижности шейного, грудного и поясничного отделов позвоночника;
- Проверку рефлексов и мышечной силы;
- Выявление болевых точек и зон напряжения в мышцах;
- Оценку осанки и симметрии тела.
Для более точной диагностики применяются инструментальные методы, среди которых:
- Рентгенография – позволяет выявить изменения в костной ткани, такие как остеофиты (костные наросты), сужение межпозвоночных щелей и другие изменения, характерные для спондилеза.
- Магнитно-резонансная томография (МРТ) – дает возможность получить более детальные изображения мягких тканей, включая межпозвоночные диски, спинной мозг и нервные корешки. Это особенно важно для оценки степени компрессии нервных структур.
- Компьютерная томография (КТ) – используется для более детального изучения костных структур и может быть полезна в случаях, когда рентгенография недостаточна.
- Ультразвуковое исследование – иногда применяется для оценки состояния мягких тканей и сосудов в области шеи и спины.
В некоторых случаях может потребоваться лабораторное исследование, чтобы исключить воспалительные или инфекционные процессы, которые могут имитировать симптомы спондилеза. Это может включать общий анализ крови, анализ на уровень воспалительных маркеров и другие специфические тесты.
Важно отметить, что диагностика спондилеза должна проводиться квалифицированным специалистом, так как неправильная интерпретация результатов может привести к неэффективному лечению и ухудшению состояния пациента. На основании полученных данных врач разрабатывает индивидуальный план лечения, который может включать консервативные методы или, в более тяжелых случаях, хирургическое вмешательство.
Профилактика спондилеза
Профилактика спондилеза является важным аспектом, который может значительно снизить риск развития этого заболевания и улучшить качество жизни. Основные меры профилактики включают в себя изменение образа жизни, физическую активность, правильное питание и регулярные медицинские осмотры.
1. Поддержание активного образа жизни: Регулярные физические упражнения помогают укрепить мышцы спины и шеи, что, в свою очередь, способствует поддержанию правильной осанки и снижению нагрузки на позвоночник. Рекомендуются упражнения на растяжку, укрепление мышц и аэробные нагрузки, такие как плавание, йога или пилатес. Важно избегать чрезмерных нагрузок и травм, которые могут усугубить состояние позвоночника.
2. Правильная осанка: Соблюдение правильной осанки при сидении, стоянии и подъеме тяжестей играет ключевую роль в профилактике спондилеза. При работе за компьютером следует использовать эргономичную мебель, а также делать перерывы для разминки. При подъеме тяжестей необходимо сгибать колени и держать груз близко к телу, чтобы минимизировать нагрузку на позвоночник.
3. Правильное питание: Здоровое питание, богатое витаминами и минералами, особенно кальцием и витамином D, способствует укреплению костей и суставов. Включение в рацион свежих фруктов, овощей, рыбы, орехов и молочных продуктов поможет поддерживать здоровье позвоночника. Также стоит избегать избыточного потребления алкоголя и табака, так как они могут негативно влиять на здоровье костей.
4. Регулярные медицинские осмотры: Профилактические осмотры у врача помогут выявить ранние признаки спондилеза и других заболеваний позвоночника. При наличии предрасполагающих факторов, таких как наследственность или профессиональная деятельность, важно проходить регулярные обследования и следовать рекомендациям специалиста.
5. Избегание травм: Спондилез может развиваться в результате травм и перегрузок. Поэтому важно соблюдать осторожность при занятиях спортом и физической активности, использовать защитное снаряжение и избегать резких движений, которые могут привести к повреждениям.
Следуя этим рекомендациям, можно значительно снизить риск развития спондилеза и сохранить здоровье позвоночника на долгие годы. Важно помнить, что профилактика всегда проще и эффективнее, чем лечение уже возникших заболеваний.
Рекомендации по образу жизни
При спондилезе, независимо от его локализации, важным аспектом лечения и профилактики является изменение образа жизни. Правильные привычки могут значительно улучшить качество жизни пациента и замедлить прогрессирование заболевания. Ниже представлены ключевые рекомендации, которые помогут в управлении симптомами спондилеза.
1. Физическая активность
Регулярные физические упражнения играют важную роль в поддержании здоровья позвоночника. Умеренные аэробные нагрузки, такие как ходьба, плавание или езда на велосипеде, способствуют улучшению кровообращения и укреплению мышечного корсета. Рекомендуется выполнять упражнения на растяжку и укрепление мышц спины и шеи, что поможет снизить напряжение и улучшить подвижность.
2. Правильная осанка
Соблюдение правильной осанки как в сидячем, так и в стоячем положении может существенно снизить нагрузку на позвоночник. Важно следить за тем, чтобы спина была прямой, а плечи расслабленными. При работе за компьютером следует использовать эргономичное кресло и поддерживать экран на уровне глаз, чтобы избежать наклона головы вперед.
3. Контроль веса
Избыточный вес создает дополнительную нагрузку на позвоночник, что может усугубить симптомы спондилеза. Поддержание здорового веса через сбалансированное питание и регулярные физические нагрузки поможет снизить риск обострений и улучшить общее состояние здоровья.
4. Правильное питание
Рацион, богатый витаминами и минералами, особенно кальцием и витамином D, способствует укреплению костей и суставов. Включение в меню продуктов, содержащих омега-3 жирные кислоты (рыба, орехи), может помочь уменьшить воспаление. Избегайте избыточного потребления сахара и обработанных продуктов, так как они могут способствовать воспалительным процессам в организме.
5. Избегание вредных привычек
Курение и чрезмерное употребление алкоголя негативно влияют на здоровье позвоночника. Курение ухудшает кровообращение и замедляет процесс заживления тканей, а алкоголь может способствовать обезвоживанию и снижению мышечного тонуса. Отказ от этих привычек поможет улучшить общее состояние здоровья и снизить риск обострений.
6. Психологическое здоровье
Стресс и эмоциональное напряжение могут усугублять симптомы спондилеза. Практики релаксации, такие как йога, медитация или дыхательные упражнения, помогут снизить уровень стресса и улучшить общее самочувствие. Важно уделять время отдыху и восстановлению, чтобы предотвратить переутомление.
7. Регулярные медицинские осмотры
Регулярные визиты к врачу помогут контролировать состояние позвоночника и своевременно выявлять возможные осложнения. Важно следовать рекомендациям специалиста и не пренебрегать назначенными процедурами или терапией.
Следуя этим рекомендациям, пациенты со спондилезом могут значительно улучшить качество своей жизни и снизить риск обострений заболевания. Однако перед внесением изменений в образ жизни всегда стоит проконсультироваться с врачом или специалистом по реабилитации.