Сакроилеит — это воспалительное заболевание, поражающее сакроилиакальные суставы, и может иметь различные причины, включая инфекционные, неинфекционные, реактивные и ревматические факторы. В данной статье мы подробно рассмотрим симптомы и признаки двухстороннего и анкилозирующего сакроилеита, а также предоставим информацию о стадиях заболевания, методах диагностики, таких как МРТ и рентген, и подходах к лечению, включая упражнения, гимнастику и лечебную физкультуру. Знание этих аспектов поможет читателям лучше понять свое состояние, своевременно обратиться за медицинской помощью и выбрать оптимальные методы лечения для улучшения качества жизни.
Классификация и описание видов сакроилеита
Воспаление крестцово-подвздошного сустава может быть самостоятельным заболеванием или развиваться вторично на фоне аутоиммунных или инфекционных патологий. Сакроилеит может проявляться односторонне или двусторонне, а также различаться по течению: острое, подострое или хроническое.
| По локализации | Односторонний – воспалительный процесс затрагивает одно крестцово-подвздошное сочленение, правое или левое. |
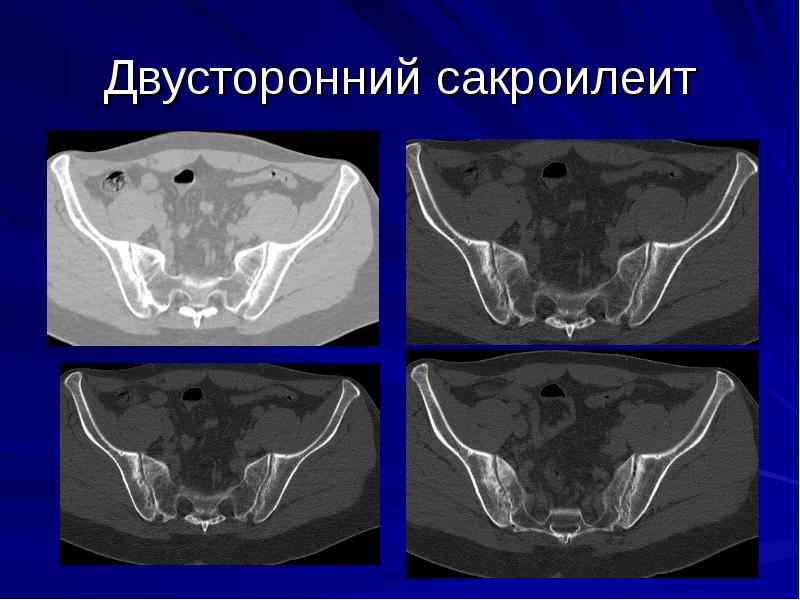
| Двусторонний – патологические изменения охватывают оба сустава. Это чаще всего наблюдается при анкилозирующем спондилоартрите и бруцеллезе. | |
| По распространенности и активности воспалительного процесса | Синовит – легкая форма сакроилеита, характеризующаяся изолированным воспалением синовиальной оболочки, выстилающей полость сустава. Обычно имеет реактивный характер. Если в суставной полости накапливается гнойный экссудат, заболевание протекает остро и тяжело. |
| Остеоартрит (деформирующий остеоартроз) – хроническое поражение крестцово-подвздошного сочленения, при котором вовлекаются все структуры сустава, а также соседние кости, мышцы и связки. Обычно развивается на фоне хронических дегенеративно-дистрофических или ревматических заболеваний опорно-двигательной системы. | |
| Панартрит (флегмона) – острое гнойное воспаление, охватывающее сустав, его оболочки, связки и сухожилия. Воспаление также затрагивает прилегающие мягкие ткани и кости. Сакроилеит в форме панартрита часто возникает при остром гематогенном остеомиелите. | |
| В зависимости от причины возникновения | Неспецифический инфекционный – развивается в результате проникновения в сустав золотистого или эпидермального стафилококка, стрептококка, энтеробактерий или синегнойной палочки. Обычно возникает на фоне остеомиелита и имеет острое течение. |
| Специфический инфекционный – вызывается специфическими патогенами, такими как микобактерии туберкулеза, бледные трепонемы или бруцеллы. К таким сакроилеитам относятся туберкулезный, сифилитический, бруцеллезный и другие. В большинстве случаев заболевание имеет хроническое, медленно прогрессирующее течение, хотя может проявляться и остро. | |
| Инфекционно-аллергический (асептический, реактивный) – развивается на фоне кишечных или урогенитальных инфекций, при этом патогенные микроорганизмы в суставной полости не обнаруживаются. Воспаление имеет реактивный характер и сложный механизм развития. Болезнь может протекать остро или подостро и проходит через 4-6 месяцев. | |
| Ревматический – возникает на фоне ревматических заболеваний (болезнь Уиппла, синдром Бехчета, подагра, анкилозирующий спондилоартрит). Имеет хроническое, медленно прогрессирующее, но тяжелое течение, часто приводящее к деформации суставов, выраженному болевому синдрому и даже инвалидности. Лечение позволяет лишь замедлить прогрессирование заболевания и достичь ремиссии. | |
| Неинфекционный – возникает первично и не связан с другими заболеваниями. Причинами могут быть травмы, чрезмерные физические нагрузки, активные занятия спортом или малоподвижный образ жизни. Сакроилеит неинфекционной природы может развиваться у беременных женщин и рожениц из-за чрезмерной нагрузки на крестцово-подвздошные суставы или травмирования во время родов. | |
| По течению | Острый гнойный – начинается внезапно, быстро прогрессирует и имеет бурное течение. Возникает на фоне остеомиелита или после серьезных травм. Очень опасен, так как может привести к тяжелым осложнениям и распространению инфекции на спинной мозг. Требует немедленного лечения, часто необходима хирургическая интервенция. |
| Подострый – может иметь специфическую инфекционную или реактивную природу. Проявляется сильными болями и трудностями при ходьбе, но не сопровождается накоплением гноя в суставной полости. Обычно хорошо поддается лечению и полностью излечивается в течение 6 месяцев. | |
| Хронический – имеет длительное течение и поначалу проявляется слабо выраженной симптоматикой. Со временем боли в области копчика и поясницы становятся более частыми и доставляют пациенту все больше дискомфорта. Хронический сакроилеит чаще развивается у людей с аутоиммунными нарушениями или длительно текущими инфекционными заболеваниями. |
Врачи отмечают, что лечение сакроилеита зависит от его природы. При инфекционной форме основное внимание уделяется антибиотикотерапии, направленной на устранение возбудителя. Важно также проводить дренирование абсцессов, если они имеются. В случае неинфекционного сакроилеита, связанного с травмами или перегрузками, рекомендуется физиотерапия и противовоспалительные препараты для снятия боли и воспаления. Реактивный сакроилеит, часто возникающий после инфекций, требует комплексного подхода, включая иммуносупрессоры и противовоспалительные средства. Ревматическая природа заболевания требует назначения специфических препаратов, таких как НПВП и биологические агенты, для контроля воспалительного процесса. Врачи подчеркивают важность индивидуального подхода к каждому пациенту и необходимости регулярного мониторинга состояния.

Одно- и двухсторонний
Воспаление крестцово-подвздошного сустава чаще всего проявляется односторонне. Если процесс локализуется справа, это называется правосторонним сакроилеитом, а если слева — левосторонним.
Двусторонний сакроилеит — это одновременное воспаление обоих крестцово-подвздошных суставов. Часто он сигнализирует о болезни Бехтерева, которая может иметь тяжелое течение и привести к ранней инвалидности.
Степени активности двустороннего сакроилеита:
- 1 степень — минимальная. У пациента наблюдаются умеренные боли в пояснице и легкая утренняя скованность. При наличии сопутствующих заболеваний межпозвоночных суставов могут возникать трудности при сгибании и разгибании поясницы.
- 2 степень — умеренная. Больной испытывает постоянные ноющие боли в области поясницы и крестца. Скованность и дискомфорт сохраняются на протяжении всего дня, что мешает вести привычный образ жизни.
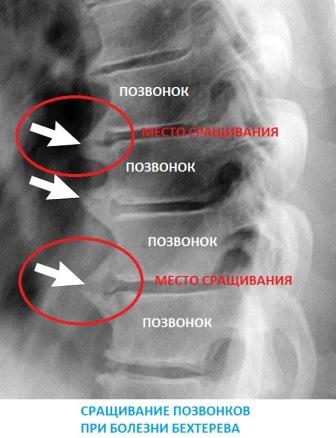
- 3 степень — выраженная. У пациента возникают сильные боли и значительное ограничение подвижности в спине. В области крестцово-подвздошных суставов могут образовываться анкилозы — полные сращения костей. В патологический процесс также вовлекаются позвоночник и другие суставы.
На ранних стадиях заболевания рентгенологические признаки могут отсутствовать или быть едва заметными. Очаги остеосклероза, сужение межсуставных щелей и признаки анкилозов становятся видимыми только на 2 и 3 стадиях сакроилеита. Для диагностики болезни на начальном этапе рекомендуется использовать МРТ. Большинство пациентов с сакроилеитом обращаются к врачу лишь на 2 стадии заболевания, когда боли начинают вызывать значительный дискомфорт.
| Тип сакроилеита | Методы лечения | Примечания |
|---|---|---|
| Инфекционный | Антибиотики, противовирусные препараты | Лечение зависит от типа инфекции |
| Неинфекционный | Нестероидные противовоспалительные препараты | Физиотерапия, упражнения для укрепления мышц |
| Реактивный | НПВП, кортикостероиды | Лечение основного заболевания |
| Ревматический | Иммунодепрессанты, биологическая терапия | Необходима консультация ревматолога |
Инфекционный неспецифический
Заболевание чаще всего возникает из-за заноса инфекции в организм через кровь при остром гематогенном остеомиелите. Патогенные микроорганизмы могут также попадать в сустав из соседних инфекционных очагов. Причинами патологии могут быть проникающие травмы и перенесенные операции.
Основные симптомы острого гнойного сакроилеита:
- интенсивные боли в области крестца, усиливающиеся при движении;
- вынужденное положение пациента — «эмбриональная поза»;
- резкое повышение температуры тела до 39-40 градусов;
- общая слабость, озноб, головные боли и другие проявления интоксикации.
В общем анализе крови у пациента наблюдается увеличение скорости оседания эритроцитов (СОЭ) и лейкоцитоз. На ранних рентгенограммах изменений не видно, но позже можно заметить расширение суставной щели, вызванное накоплением гноя в синовиальной полости сустава. В дальнейшем инфекция может распространиться на соседние органы и ткани. Пациенту с гнойным сакроилеитом необходимо срочное хирургическое вмешательство и курс антибиотикотерапии.
Туберкулезный
Крестцово-подвздошный сустав — одно из наиболее уязвимых мест для микобактерий туберкулеза. Согласно статистике, сакроилеит диагностируется у 40% пациентов с костно-суставной формой этого заболевания. Женщины страдают от него в два раза чаще, чем мужчины. Воспалительный процесс обычно проявляется с одной стороны.
Симптомы данной патологии:
- локализованная боль, отек и покраснение кожи в области подвздошно-крестцового соединения;
- болезненные ощущения в ягодичной области, крестце и задней части бедра, усиливающиеся при движении;
- сколиоз с искривлением в сторону здоровой стороны, а также трудности и ощущение скованности в пояснице из-за рефлекторного сокращения мышц;
- постоянное повышение температуры тела до 39-40 градусов и признаки воспалительного процесса в общем анализе крови.
Рентгенологические изменения при туберкулезном сакроилеите становятся заметными по мере разрушения костных структур, образующих подвздошно-крестцовый сустав. Сначала на подвздошной кости или крестце возникают очаги деструкции с секвестрами. Со временем патологический процесс охватывает весь сустав, его контуры становятся нечеткими, что может привести к частичному или полному исчезновению суставной щели.
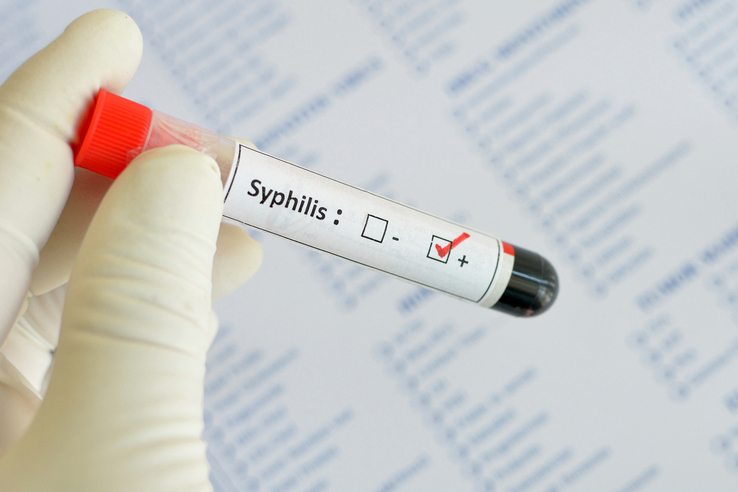
Сифилитический
Сакроилеит может возникать на фоне вторичного сифилиса, хотя это редкость. Он проявляется артралгиями — болями в суставах, которые быстро проходят после адекватной антибиотикотерапии. Чаще воспаление подвздошно-крестцового сустава наблюдается при третичном сифилисе, где сакроилеит обычно проявляется как синовит или остеоартрит.
В костных или хрящевых тканях сустава могут образовываться сифилитические гуммы — плотные округлые образования. Рентгенологическое исследование предоставляет значимую информацию только при наличии выраженных деструктивных изменений в костях подвздошно-крестцового сустава.
Бруцеллезный
У пациентов с бруцеллезом сакроилеит встречается довольно часто. Подвздошно-крестцовый сустав страдает у 42% людей с артралгиями. Для этого заболевания характерны периодические боли, которые могут менять локализацию: в один день болит плечо, на следующий — колено, а затем — поясница. Также могут проявляться симптомы поражения других органов, таких как сердце, легкие, печень и мочеполовая система.
Сакроилеит в виде артрита, периартрита, синовита или остеоартрита у пациентов встречается значительно реже. В воспалительный процесс может быть вовлечен как один сустав, так и оба одновременно. Установить диагноз бруцеллезного сакроилеита с помощью рентгенографии невозможно, так как отсутствуют специфические признаки этой патологии.
Псориатический
Псориатический сакроилеит наблюдается у 50-60% пациентов с псориазом. Эта патология имеет четкую рентгенографическую картину, что облегчает диагностику. Заболевание часто протекает бессимптомно и не вызывает дискомфорта. Лишь у 5% пациентов наблюдаются клинико-рентгенологические проявления, схожие с болезнью Бехтерева.
Более 70% людей с псориазом сталкиваются с артритами различной локализации. Эти состояния имеют выраженное клиническое течение и могут существенно нарушать работу суставов. Наиболее часто у таких пациентов диагностируется олигоартрит. Поражаются голеностопные, коленные, тазобедренные и другие крупные суставы.
У 5-10% пациентов развивается полиартрит мелких межфаланговых суставов рук. По клиническому течению это заболевание напоминает ревматоидный артрит.
Энтеропатический
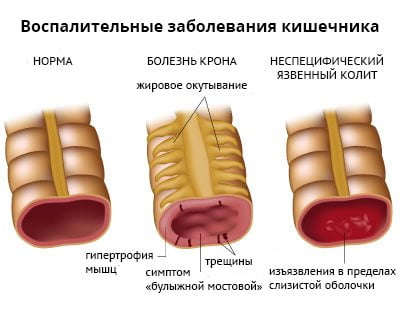
Воспаление подвздошно-крестцового сустава наблюдается примерно у половины пациентов с хроническими аутоиммунными заболеваниями кишечника. Сакроилеит чаще всего встречается у людей с болезнью Крона и неспецифическим язвенным колитом. В 90% случаев эта патология протекает без выраженных симптомов.
Степень воспалительного процесса и дегенеративные изменения в суставе не зависят от тяжести кишечной болезни. Специфическая терапия язвенного колита и болезни Крона не влияет на развитие сакроилеита.
В 10% случаев энтеропатический сакроилеит может быть первым признаком болезни Бехтерева. Клиническое течение анкилозирующего спондилоартрита при наличии кишечной патологии не отличается от течения заболевания с идиопатической природой.
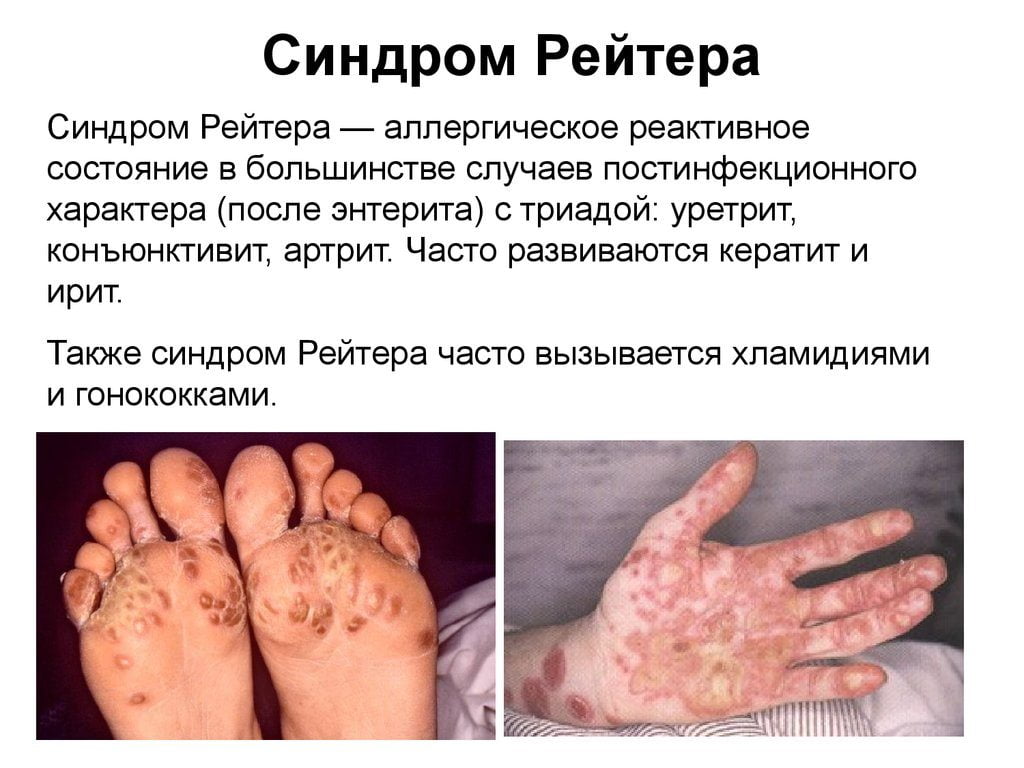
Сакроитеит при синдроме Рейтера
Синдром Рейтера — это комплексное поражение органов мочеполовой системы, суставов и глаз. Он возникает в основном из-за хламидийной инфекции, хотя в редких случаях могут быть виноваты микоплазмы и уреаплазмы. Заболевание также может развиться после кишечных инфекций, таких как энтероколит, шигеллез или сальмонеллез.
Основные характеристики синдрома Рейтера:
- связь с перенесенной урогенитальной или кишечной инфекцией;
- преобладание среди молодых пациентов;
- воспалительные процессы в органах мочеполовой системы;
- воспалительные изменения в глазах (иридоциклит, конъюнктивит);
- суставный синдром (моно-, олиго- или полиартрит).
Сакроилеит наблюдается у 30-50% пациентов с синдромом Рейтера. Воспаление, как правило, реактивное и локализуется с одной стороны. У пациентов также могут возникать воспалительные процессы в других суставах, развиваться подошвенный фасциит, бурсит в области пятки, а также периоститы позвонков или костей таза.
Сакроилеит при анкилозирующем спондилоартрите
В отличие от гнойного инфекционного, реактивного, туберкулезного и аутоиммунного сакроилеитов, анкилозирующий сакроилеит всегда проявляется двусторонней локализацией. На ранних стадиях заболевание может протекать практически без симптомов. Острые боли и ограничение подвижности позвоночника возникают на более поздних этапах, когда суставы начинают разрушаться.
Анкилозирующий сакроилеит является одним из проявлений болезни Бехтерева. У многих пациентов также наблюдается поражение межпозвоночных и периферических суставов. Часто развивается иридоциклит или ирит — воспаление радужной оболочки глаза.
Роль КТ и МРТ в диагностике
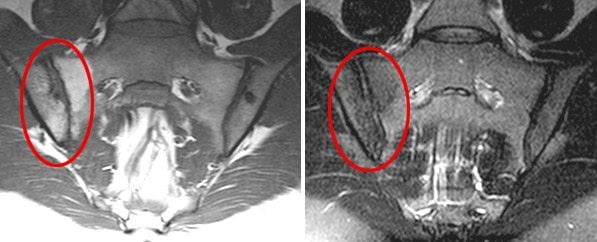
Рентгенологические проявления сакроилеита становятся заметными лишь на поздних стадиях заболевания, и это касается не всех его форм. Рентгенографические исследования не всегда позволяют своевременно обнаружить патологию и начать лечение. Однако для диагностики на ранних стадиях существуют более современные методы, которые могут быть более эффективными. Наиболее ранние признаки сакроилеита лучше всего выявляются с помощью магнитно-резонансной томографии (МРТ).
Достоверные рентгенологические признаки поражения крестцово-подвздошного сустава позволяют установить диагноз «сакроилеит». Если на рентгенограммах отсутствуют явные изменения, пациентам рекомендуется провести тест на наличие антигена HLA-B27 и использовать более чувствительные методы визуализации, такие как компьютерная томография (КТ) и МРТ.
Магнитно-резонансная томография (МРТ) является наиболее информативным методом для диагностики сакроилеита на ранних стадиях. Она позволяет выявить начальные признаки воспаления в суставе, такие как наличие жидкости в суставной полости и субхондральный отек костного мозга. Эти изменения не могут быть обнаружены с помощью компьютерной томографии (КТ).
Компьютерная томография более эффективна на поздних стадиях сакроилеита. Она позволяет выявить костные дефекты, трещины, склеротические изменения, а также сужение или расширение суставной щели. Однако в ранней диагностике сакроилеита КТ практически не приносит пользы.
Как лечить: этиологический подход
Услышав диагноз «сакроилеит», многие люди оказываются в замешательстве. Что это за заболевание и какие могут быть его последствия? Как его лечить, и возможно ли это вообще? Какие мышцы могут быть напряжены при сакроилеитах, и могут ли они привести к защемлению седалищного нерва? Какие медикаменты стоит принимать, какие физические упражнения выполнять, как правильно одеваться при этом заболевании? Предоставляется ли инвалидность при анкилозирующем спондилоартрите, который вызывает необратимые изменения в функциях позвоночника? Эти и многие другие вопросы волнуют пациентов.
Ключевым этапом в лечении сакроилеита является определение его причины. Для этого необходимо пройти полное медицинское обследование и сдать ряд анализов. Врач назначает соответствующее лечение, ориентируясь на выявленную этиологию. Пациентам с туберкулезом рекомендуется противотуберкулезная терапия, а людям с инфекционными заболеваниями — антибиотики. В случае аутоиммунных заболеваний применяются стероидные гормоны.
Основные методы лечения
Тактика лечения и прогноз при сакроилеитах зависят от причин, степени активности воспалительного процесса и вовлеченности суставных структур. При симптомах острого гнойного сакроилеита требуется немедленное хирургическое вмешательство. В остальных случаях заболевание лечится консервативно. Вопрос о необходимости операции может возникнуть на поздних стадиях, когда консервативная терапия становится неэффективной.
Какой специалист занимается лечением сакроилеита? Диагностику и терапию проводят ортопеды, травматологи и ревматологи. В некоторых случаях может потребоваться консультация фтизиатра, инфекциониста, терапевта, иммунолога или другого узкого специалиста.
Для облегчения болевого синдрома при сакроилеитах применяются нестероидные противовоспалительные средства (НПВС) в виде мазей, гелей или таблеток. При выраженных болях НПВС могут вводиться внутримышечно. Если возникает защемление или воспаление седалищного нерва, пациенту могут выполнять лекарственные блокады, при которых кортикостероиды и ненаркотические анальгетики вводятся в область, близкую к нерву.
После снятия острого воспалительного процесса важно пройти курс реабилитации. В этот период полезны массаж, плавание и лечебная физкультура (ЛФК). Специальные упражнения способствуют восстановлению нормальной подвижности позвоночника и помогают избавиться от ощущения скованности в поясничной области. Использование народных средств при сакроилеитах возможно только с согласия лечащего врача.

Физиотерапевтические методы лечения
Физиотерапия играет важную роль в комплексном лечении сакроилеита, независимо от его природы. Основная цель физиотерапевтических методов заключается в уменьшении болевого синдрома, улучшении функциональной активности суставов и восстановлении нормального кровообращения в пораженной области. Рассмотрим основные физиотерапевтические методы, применяемые при сакроилеитах различной этиологии.
1. Электротерапия
Электротерапия включает в себя различные методы, такие как диадинамические токи, ультразвук и транскраниальная магнитная стимуляция. Эти процедуры помогают уменьшить воспаление, снять боль и улучшить обмен веществ в тканях. Например, ультразвук способствует глубокому прогреванию тканей, что может улучшить микроциркуляцию и ускорить процесс заживления.
2. Магнитотерапия
Магнитотерапия используется для уменьшения воспалительных процессов и болевого синдрома. Воздействие магнитного поля способствует улучшению кровообращения и лимфооттока, что особенно важно при хронических формах сакроилеита. Данная методика может применяться как в остром, так и в хроническом периодах заболевания.
3. УФ-облучение
Ультрафиолетовое облучение может быть полезным для стимуляции иммунной системы и улучшения состояния кожи в области поражения. Оно также способствует синтезу витамина D, что важно для поддержания здоровья костной ткани. УФ-облучение может применяться в сочетании с другими методами физиотерапии для достижения наилучших результатов.
4. Лечебная физкультура
Лечебная физкультура (ЛФК) является неотъемлемой частью реабилитации пациентов с сакроилеитом. Индивидуально подобранные упражнения помогают укрепить мышцы, поддерживающие позвоночник и тазобедренные суставы, а также улучшают гибкость и подвижность. Важно, чтобы занятия проводились под контролем специалиста, чтобы избежать перегрузок и травм.
5. Массаж
Массаж может быть полезен для снятия мышечного напряжения и улучшения кровообращения в области таза. Он способствует расслаблению мышц и уменьшению болевого синдрома. Массаж следует проводить с осторожностью, особенно в острый период заболевания, чтобы не усугубить воспалительный процесс.
6. Парафиновые и грязевые аппликации
Парафиновые и грязевые аппликации используются для местного прогревания и улучшения обменных процессов в тканях. Эти методы помогают уменьшить воспаление и боль, а также способствуют восстановлению функциональной активности суставов. Они могут быть особенно эффективны при хроническом сакроилеитe.
Физиотерапевтические методы лечения сакроилеита должны применяться в сочетании с медикаментозной терапией и другими методами реабилитации. Важно, чтобы лечение проводилось под контролем врача, который сможет оценить эффективность применяемых методов и при необходимости скорректировать программу реабилитации.
Хирургические вмешательства при сакроилеитах
Сакроилеит — это воспаление сакроилиакальных суставов, которое может иметь различные причины, включая инфекционные, неинфекционные, реактивные и ревматические факторы. В большинстве случаев лечение сакроилеита начинается с консервативных методов, таких как медикаментозная терапия, физиотерапия и изменение образа жизни. Однако в некоторых случаях, когда консервативные методы не приносят облегчения или когда имеется серьезное повреждение суставов, может потребоваться хирургическое вмешательство.
Хирургические методы лечения сакроилеита могут быть показаны в следующих ситуациях:
- Неэффективность консервативного лечения: Если пациент не испытывает улучшения после длительного курса медикаментозной терапии и физиотерапии, врач может рассмотреть возможность хирургического вмешательства.
- Сильная боль: Хроническая боль, которая значительно ухудшает качество жизни пациента, может стать показанием для операции.
- Деформация суставов: В случае выраженной деформации сакроилиакальных суставов, которая может быть вызвана воспалением или травмой, может потребоваться хирургическая коррекция.
- Инфекционные процессы: При наличии инфекционного сакроилеита, который не поддается консервативному лечению, может потребоваться дренирование абсцесса или удаление инфицированной ткани.
Существует несколько типов хирургических вмешательств, которые могут быть применены при сакроилеитах:
1. Артроскопия
Артроскопия — это минимально инвазивная процедура, которая позволяет врачу осмотреть внутреннюю поверхность сустава и провести необходимые манипуляции. В ходе артроскопии можно удалить воспалительные ткани, провести биопсию или даже выполнить синусотомию для дренирования жидкости. Этот метод имеет меньшее количество осложнений и более короткий период восстановления по сравнению с открытыми операциями.
2. Открытая хирургия
В случаях, когда требуется более серьезное вмешательство, может быть проведена открытая операция. Это может включать в себя резекцию сустава или его стабилизацию с использованием имплантатов. Открытая хирургия может быть необходима при наличии значительных анатомических изменений или при необходимости удаления крупных образований.
3. Сакроилиакальная фиксация
Сакроилиакальная фиксация — это процедура, направленная на стабилизацию сакроилиакального сустава с помощью специальных винтов или пластин. Эта операция может быть показана при наличии нестабильности сустава, которая вызывает хроническую боль и ограничение движений.
4. Дренирование абсцесса
При инфекционном сакроилеита может возникнуть необходимость в дренировании абсцесса, который может образоваться в области сустава. Это вмешательство позволяет удалить гнойное содержимое и снизить уровень воспаления.
После хирургического вмешательства пациентам обычно назначается курс реабилитации, который включает в себя физиотерапию, упражнения на растяжку и укрепление мышц, а также контроль за состоянием сустава. Важно отметить, что успех хирургического лечения во многом зависит от правильной диагностики, выбора метода вмешательства и соблюдения рекомендаций врача в послеоперационный период.
Таким образом, хирургические вмешательства при сакроилеитах могут быть эффективным методом лечения в случаях, когда консервативные методы не приносят желаемого результата. Однако каждое решение о проведении операции должно приниматься индивидуально, с учетом всех факторов, влияющих на здоровье пациента.
Прогноз и реабилитация после лечения
Прогноз и реабилитация после лечения сакроилеита зависят от его природы, степени тяжести, а также от своевременности и адекватности проведенной терапии. Важно отметить, что при инфекционном сакроилеитe, вызванном бактериальной или грибковой инфекцией, прогноз может варьироваться в зависимости от того, насколько быстро была начата антибактериальная или противогрибковая терапия. При раннем вмешательстве и правильном лечении большинство пациентов восстанавливаются полностью, однако в запущенных случаях могут возникнуть серьезные осложнения, такие как абсцессы или остеомиелит.
Неинфекционный сакроилеит, часто связанный с травмами или дегенеративными изменениями, также требует индивидуального подхода к реабилитации. В этом случае важным аспектом является восстановление функции суставов и уменьшение болевого синдрома. Реабилитационные мероприятия могут включать физиотерапию, лечебную физкультуру, массаж и использование ортопедических средств. Прогноз в таких случаях обычно благоприятный, особенно при соблюдении рекомендаций врача и регулярном выполнении реабилитационных упражнений.
Реактивный сакроилеит, как правило, возникает в результате системных заболеваний, таких как болезнь Бехтерева или псориатический артрит. Прогноз в этих случаях зависит от контроля основного заболевания. Эффективное лечение основного заболевания может значительно улучшить состояние пациента и снизить частоту обострений сакроилеита. Реабилитация включает в себя не только физическую терапию, но и обучение пациента методам самоуправления и адаптации к хроническому состоянию.
Ревматический сакроилеит, связанный с аутоиммунными процессами, требует комплексного подхода к лечению, включая иммуносупрессивную терапию. Прогноз может быть различным в зависимости от активности заболевания и ответа на лечение. Важно, чтобы пациенты проходили регулярные обследования и корректировали терапию в зависимости от динамики состояния. Реабилитация в этом случае также включает в себя физическую активность, направленную на поддержание подвижности и уменьшение болевого синдрома.
В целом, реабилитация после лечения сакроилеита должна быть индивидуализирована и учитывать все аспекты здоровья пациента. Важно, чтобы пациенты активно участвовали в процессе своего восстановления, следуя рекомендациям врачей и выполняя назначенные упражнения. Это поможет не только улучшить качество жизни, но и снизить риск рецидивов заболевания.