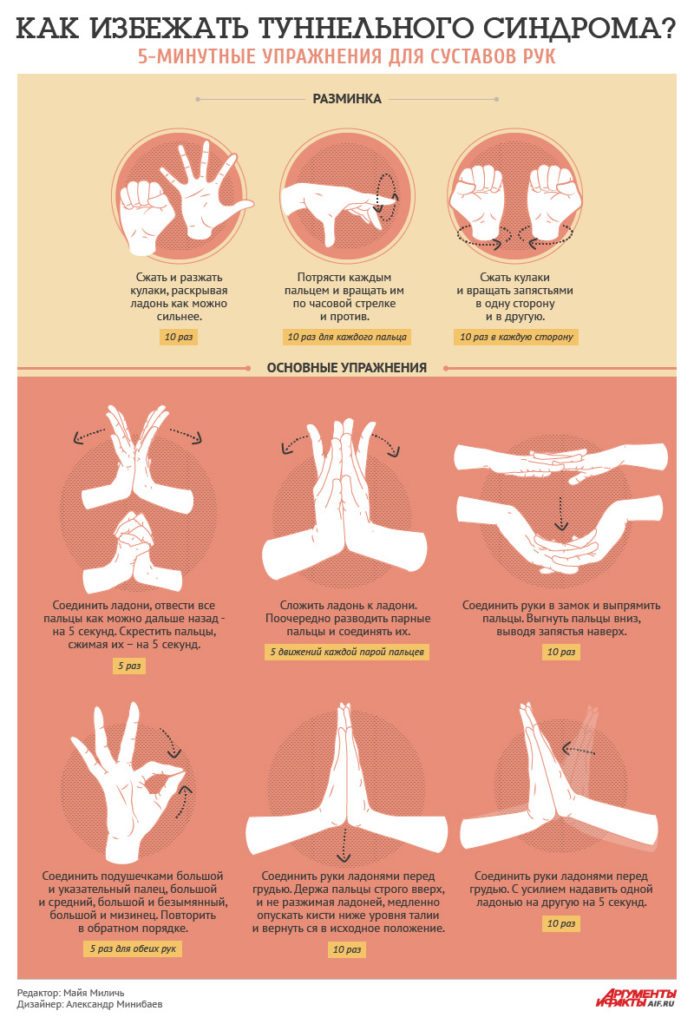
Лучезапястный сустав, несмотря на свои небольшие размеры, играет ключевую роль в функционировании руки, обеспечивая гибкость и подвижность при выполнении различных действий. Однако его сложная анатомия и множество мелких соединений делают его уязвимым для различных заболеваний, которые могут значительно ухудшить качество жизни. В данной статье мы рассмотрим основные диагнозы, связанные с патологиями лучезапястного сустава, а также методы терапии, которые помогут в восстановлении его функциональности. Эта информация будет полезна как для пациентов, стремящихся понять свои симптомы и возможные варианты лечения, так и для специалистов, желающих обновить свои знания в области ортопедии и травматологии.
Группы риска
Лечение лучезапястного сустава может понадобиться каждому из нас, чтобы вернуть рукам подвижность. Это важно для выполнения повседневных задач, таких как поднятие ребенка, поглаживание домашнего питомца или выполнение рабочих обязанностей. Однако у некоторых людей риск стать частично или полностью инвалидом значительно выше. К таким категориям относятся:
- те, кто занимается тяжелым физическим трудом, где основная нагрузка ложится на кисти рук, например, гребцы, грузчики и лесорубы;
- офисные сотрудники — от секретарей до программистов. У них риски увеличиваются из-за работы в условиях, не соответствующих нормам. Например, несоответствие высоты стола и стула приводит к постоянному давлению на запястья;
- спортсмены, чьи кисти рук активно задействованы, такие как бадминтонисты, теннисисты и боксеры (последние находятся в наибольшей зоне риска по травмам и ушибам лучезапястного сустава);
- люди, чья работа требует постоянной мелкой моторики, включая швей, кружевниц, расписчиков блюд и музыкантов, особенно играющих на струнных инструментах и фортепиано.
Лечение лучезапястного сустава может понадобиться и обычным людям, которые проводят много времени за компьютером, играя в онлайн-игры. Выполняя множество однообразных движений кистью, они перегружают лучезапястный сустав. Это может привести к острым заболеваниям, которые затем переходят в хронические формы.

Врачи отмечают, что лечение лучезапястного сустава требует комплексного подхода, учитывающего разнообразие диагнозов. Наиболее распространённые проблемы включают тендинит, артрит и травмы, такие как переломы. В зависимости от характера заболевания, терапия может варьироваться. В начальных стадиях часто применяются консервативные методы, включая физиотерапию, медикаментозное лечение и использование ортезов. В случаях, когда консервативные меры не приносят облегчения, может потребоваться хирургическое вмешательство. Врачи подчеркивают важность ранней диагностики и индивидуального подхода к каждому пациенту, чтобы избежать хронических болей и восстановить функциональность сустава. Регулярные консультации со специалистами и соблюдение рекомендаций играют ключевую роль в успешном лечении.
Основные заболевания
Перечисление всех заболеваний, затрагивающих лучезапястный сустав, займет много времени. Поэтому сосредоточимся на наиболее распространенных в практике врачей.
| Диагноз | Методы терапии | Рекомендации по реабилитации |
|---|---|---|
| Тендинит | Физиотерапия, противовоспалительные препараты | Упражнения на растяжение и укрепление |
| Артрит | Нестероидные противовоспалительные препараты, кортикостероиды | Лечебная физкультура, массаж |
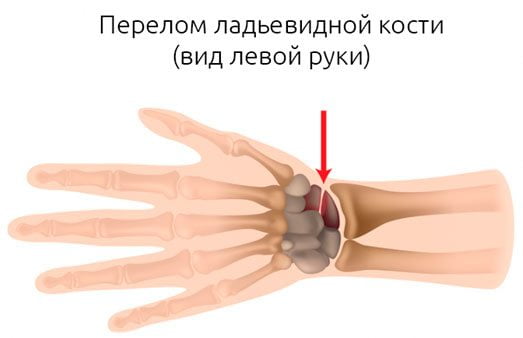
| Перелом лучевой кости | Иммобилизация, хирургическое вмешательство | Постепенное восстановление под контролем врача |
| Синдром запястного канала | Ортезирование, инъекции кортикостероидов | Упражнения на улучшение подвижности |
| Дисплазия лучезапястного сустава | Хирургическое лечение, физиотерапия | Упражнения для восстановления функции |
Туннельный синдром запястного канала
Заболевание возникает из-за сжатия канала, что приводит к давлению на нервы, проходящие через него. Это давление может быть вызвано воспалительными процессами или нагрузкой, которая бывает как постоянной, так и кратковременной, но чрезмерной.
Одним из характерных симптомов синдрома является усиление болей во время ночного сна. Многие пациенты отмечают постоянное онемение, затрагивающее средний, указательный и большой пальцы. Часто также наблюдаются слабость и неуклюжесть как всей кисти, так и её отдельных частей.
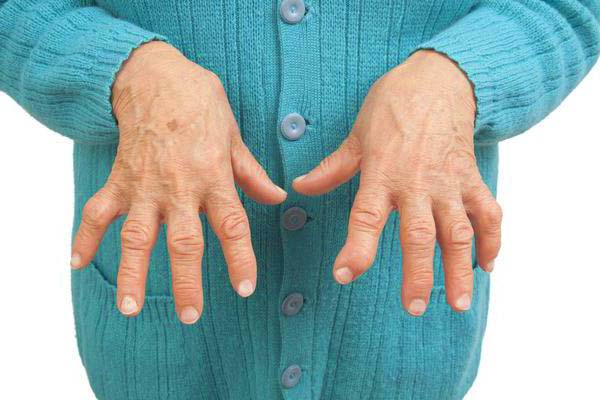
Остеоартрит
Заболевание возникает из-за износа хрящевой ткани, покрывающей суставные поверхности. На поздних стадиях может повреждаться костная ткань. В результате лучезапястный сустав деформируется и теряет подвижность. Этот процесс протекает медленно и сопровождается болевыми ощущениями, которые со временем усиливаются.
Основные признаки заболевания:
- ограничение подвижности кисти, особенно по утрам;
- отечность в области сустава;
- болезненные ощущения при движении и в состоянии покоя;
- хруст в суставе;
- повышение температуры в пораженной области;
- болезненность при нажатии на сустав.
Остеоартрит может развиваться из-за травм, длительного нахождения кисти в неправильном положении или возрастных изменений тканей.
Тендовагинит
При данном заболевании воспаляются сухожилия и их влагалища. Основные причины его возникновения остаются прежними: это может быть как одноразовое, так и хроническое напряжение в кисти, вызванное повторяющимися движениями или мелкими травмами.
Среди симптомов тендовагинита выделяют: болезненность при пальпации мышц и сухожилий, утолщение в пораженной области, повышение температуры в локальной зоне, а также дискомфорт даже при минимальной нагрузке (например, при сжатии ладони в кулак).
Если не провести своевременную диагностику и не начать лечение, это может привести к серьезным последствиям. Хотя тендовагинит не угрожает жизни, он может стать причиной частичной утраты работоспособности. Ярким примером является Роберт Шуман, композитор и музыкальный критик, который начинал карьеру как пианист, но утратил возможность играть из-за хронического тендовагинита.

Артриты реактивной и ревматической природы
Данные состояния возникают из-за длительного воспалительного процесса в организме пациента и наличия хронических заболеваний, таких как тонзиллит, миокардит и пиелонефрит.
Аналогичные последствия могут быть вызваны системными заболеваниями, затрагивающими соединительную ткань или кожу, например, подагрой, псориазом, болезнью Бехтерева и красной волчанкой. Боль не ограничивается только лучезапястным суставом; она может также затрагивать спину, голеностопный сустав, колени и позвоночник. Утром пациенты часто ощущают скованность во всем теле, а болевой синдром, особенно выраженный в это время, постепенно уменьшается и к вечеру полностью исчезает.
Артроз
Артроз лучезапястного сустава возникает из-за воспалительных процессов, травм, чрезмерных нагрузок, связанных с работой, и возрастных изменений. Ранняя диагностика этого заболевания сложна, так как боли на начальной стадии имеют низкую интенсивность, и пациенты часто не обращают на них внимания. То же касается хруста, который может появляться при движении. Обычно к врачу обращаются только тогда, когда боль становится постоянной. При артрозе редко наблюдаются отеки или повышение температуры, даже в локальной области. Боль усиливается при максимальном сгибании кисти, поднятии тяжестей или опоре на ладонь.
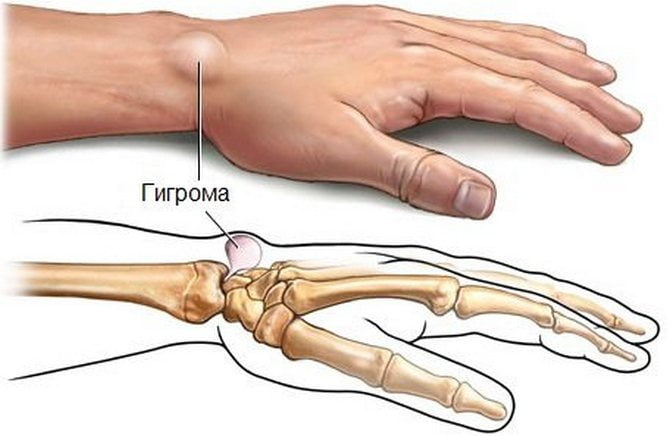
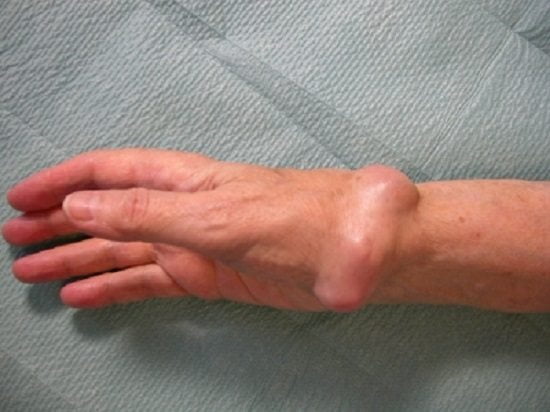
Гигрома
Образование на запястье, напоминающее шишку, называется гигрома. Она формируется постепенно и на начальных этапах не вызывает болезненных ощущений и не ограничивает движения, поэтому человек может не заметить ее наличие. Однако по мере роста гигрома начинает сжимать окружающие ткани и нервные окончания, что приводит к дискомфорту и болям. Игнорирование проблемы на этом этапе может привести к увеличению образования до 2-5 сантиметров и значительному ограничению подвижности кисти.
Гигрома чаще всего возникает у людей из группы риска. Тем не менее, она может развиваться из-за наследственной предрасположенности или физических травм, например, при падении с упором на запястье, растяжении связок, вывихе или переломе. Важно отметить, что такая шишка может появиться и без видимых причин. Гигрома может развиваться у людей любого возраста — от маленьких детей до пожилых.
Травмы
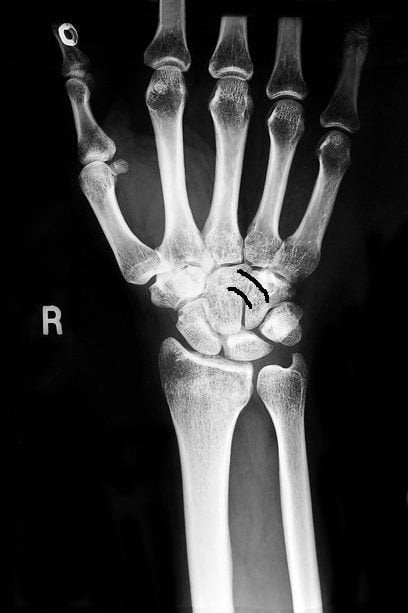
Пострадавшие могут самостоятельно определить наличие травмы: боли часто бывают интенсивными, иногда достигая невыносимого уровня. Однако только врач может установить, что именно повреждено в лучезапястном суставе. Возможны смещения головки кости, разрывы сухожилий или переломы лучевой кости, последний из которых считается наиболее сложным.
При травме лучезапястного сустава наблюдаются резкие боли, быстрое отекание мягких тканей, ограничение подвижности кисти или полное отсутствие возможности ее двигать. В некоторых случаях может возникать деформация предплечья.
Принципы лечения
Терапия определяется в зависимости от диагноза и особенностей его течения. Обычно первым шагом, рекомендуемым врачом, является обеспечение неподвижности поврежденного сустава с помощью гипсовой повязки или ортеза.
Острые болевые ощущения снимаются обезболивающими средствами; в некоторых случаях применяются новокаиновые блокады. Для уменьшения отечности и облегчения боли рекомендуется прикладывать холод к пораженному месту. В некоторых ситуациях врач может назначить антисептические препараты.
Воспалительный процесс купируется нестероидными противовоспалительными средствами, а для восстановления хрящевых тканей используются хондропротекторы.
В некоторых случаях курс лечения может включать антибиотики. Если заболевание лучезапястного сустава имеет ревматоидную природу, курс антибиотиков может быть длительным.
Также проводится сопутствующее лечение. Пациент может нуждаться в восстановлении иммунной системы, поддержании работы сердечной мышцы, терапии почек и устранении приступов подагры. При наличии гигромы, если она не запущена, может применяться пункция. В ходе этой процедуры игла вводится в образование, и жидкость, скопившаяся в капсуле, откачивается шприцем. Современная медицина редко использует эту методику. После пункции оболочка гигромы остается на месте, и со временем она может снова появиться. Тем не менее, пункция важна для анализа и прогнозирования течения заболевания.
Когда острая фаза заболевания устранена, можно переходить к другим методам лечения и восстановления, которые помогают поддерживать и закреплять результаты первичного лечения лучезапястного сустава. Второй этап терапии зависит от диагноза. Например, при тендовагините акцент делается на лазеротерапию, ударно-волновую терапию и УВЧ; при артритах и артрозах больше внимания уделяется мануальным методам; в случае туннельного синдрома эффективны контрастные ванночки в сочетании с массажем.
При гигроме физиотерапевтические процедуры целесообразно применять только на ранних стадиях заболевания. В запущенных случаях, с которыми чаще всего сталкиваются врачи, эффективным методом остается хирургическое вмешательство.

В безвыходной ситуации
При гнойном воспалении лучезапястного сустава устанавливается дренаж, что обычно достаточно для выздоровления. Однако в некоторых случаях этот метод может оказаться неэффективным. При различных диагнозах консервативные методы лечения также могут не дать желаемых результатов. Если ремиссия неполная, рецидивы возникают часто, а состояние сустава ухудшается, необходимо хирургическое вмешательство. Во время операции удаляются оболочки воспаленных сухожилий; при наличии гигромы иссекается капсула новообразования или применяется лазерное воздействие. Процедура проводится под местной анестезией. После операции накладывается тугая повязка, а в некоторых случаях требуется иммобилизация кисти. Швы снимаются на пятый-седьмой день после вмешательства. Обычно в послеоперационный период необходимы инъекции антибиотиков.
Для полного восстановления функции лучезапястного сустава потребуется курс физиотерапевтических процедур: грязевые аппликации, парафинотерапия, электрофорез, озокерит и лазерное лечение. Также рекомендованы специальные упражнения для восстановления подвижности кисти и разработки сустава. Ограничение физической нагрузки на поврежденную руку может длиться долго.
Берегите свои руки, чтобы избежать лечения лучезапястного сустава. Если вы начали ощущать дискомфорт в области кистей, не откладывайте визит к врачу, чтобы сохранить возможность самообслуживания и избежать проблем с работой.
Реабилитация после лечения
Реабилитация после лечения лучезапястного сустава играет ключевую роль в восстановлении функции и предотвращении рецидивов заболеваний. Процесс реабилитации может варьироваться в зависимости от типа травмы или заболевания, а также от методов лечения, применяемых в каждом конкретном случае. Важно отметить, что реабилитация должна быть индивидуализирована и проводиться под контролем квалифицированного специалиста.
Основные этапы реабилитации включают:
1. Обезболивание и снижение воспаления
На начальном этапе реабилитации важно уменьшить болевой синдром и воспаление. Это может быть достигнуто с помощью физиотерапевтических процедур, таких как ультразвуковая терапия, магнитотерапия или применение холодных компрессов. В некоторых случаях может потребоваться использование нестероидных противовоспалительных препаратов (НПВП).
2. Восстановление подвижности
После уменьшения боли и воспаления следующим шагом является восстановление подвижности сустава. Это достигается с помощью специальных упражнений на растяжение и укрепление. Начинать следует с легких движений, постепенно увеличивая их амплитуду и интенсивность. Важно избегать резких движений и перегрузок, чтобы не усугубить состояние сустава.
3. Укрепление мышц
Укрепление мышц, окружающих лучезапястный сустав, является важной частью реабилитации. Сильные мышцы помогают поддерживать сустав и предотвращают его травмы в будущем. Упражнения могут включать использование эспандеров, гантелей или специальных тренажеров. Рекомендуется работать над развитием как сгибателей, так и разгибателей запястья.
4. Восстановление функциональных навыков
После восстановления подвижности и укрепления мышц важно вернуться к повседневной деятельности. Это может включать выполнение задач, связанных с работой, хобби или спортом. Реабилитационные специалисты могут предложить специальные упражнения, направленные на восстановление координации и ловкости рук.
5. Профилактика рецидивов
На заключительном этапе реабилитации важно разработать план профилактики рецидивов. Это может включать рекомендации по правильной технике выполнения физических упражнений, использование защитных средств (например, бандажей или ортезов) во время занятий спортом и регулярные занятия физической культурой для поддержания общей физической формы.
Реабилитация после лечения лучезапястного сустава требует времени и терпения. Следование рекомендациям специалистов и регулярные занятия помогут восстановить функцию сустава и улучшить качество жизни пациента.
Профилактика заболеваний лучезапястного сустава
Профилактика заболеваний лучезапястного сустава играет ключевую роль в поддержании его здоровья и функциональности. Лучезапястный сустав, соединяющий предплечье и кисть, подвержен различным травмам и заболеваниям, которые могут значительно ограничить подвижность и качество жизни. Поэтому важно принимать меры для предотвращения этих проблем.
Одним из основных аспектов профилактики является правильная организация рабочего места, особенно для людей, чья деятельность связана с длительным использованием компьютера или ручным трудом. Рекомендуется использовать эргономичные клавиатуры и мыши, а также следить за положением рук во время работы. Важно делать регулярные перерывы, чтобы избежать перенапряжения мышц и связок.
Физическая активность также играет важную роль в профилактике заболеваний лучезапястного сустава. Упражнения, направленные на укрепление мышц предплечья и кисти, могут помочь улучшить стабильность сустава и снизить риск травм. Рекомендуется включать в тренировочный процесс упражнения на растяжку и укрепление, такие как сгибания и разгибания запястья, а также вращательные движения.
Кроме того, следует избегать чрезмерных нагрузок на сустав. Это особенно актуально для спортсменов и людей, занимающихся физическим трудом. Правильная техника выполнения упражнений и использование защитного снаряжения, такого как бандажи или наколенники, могут значительно снизить риск травм.
Важно также следить за общим состоянием здоровья. Заболевания, такие как диабет или остеопороз, могут негативно влиять на здоровье суставов. Регулярные медицинские осмотры и контроль за хроническими заболеваниями помогут выявить потенциальные проблемы на ранних стадиях и предотвратить их развитие.
Наконец, следует обратить внимание на питание. Употребление продуктов, богатых омега-3 жирными кислотами, витаминами и минералами, такими как кальций и витамин D, способствует поддержанию здоровья суставов. Избегание избыточного веса также важно, так как лишняя нагрузка на суставы может привести к их преждевременному износу.
В заключение, профилактика заболеваний лучезапястного сустава требует комплексного подхода, включающего организацию рабочего пространства, физическую активность, контроль за состоянием здоровья и правильное питание. Соблюдение этих рекомендаций поможет сохранить здоровье суставов и избежать серьезных проблем в будущем.
Современные методы диагностики
Современные методы диагностики заболеваний лучезапястного сустава играют ключевую роль в своевременном выявлении и лечении различных патологий. Основные подходы к диагностике включают клинический осмотр, рентгенографию, магнитно-резонансную томографию (МРТ), ультразвуковое исследование (УЗИ) и артроскопию.
Клинический осмотр начинается с анамнеза, в котором врач выясняет жалобы пациента, историю болезни и факторы риска. Важно обратить внимание на характер боли, ее локализацию, наличие отека, ограничение движений и другие симптомы. При осмотре врач также проводит функциональные тесты, чтобы оценить подвижность сустава и выявить болезненные зоны.
Рентгенография является одним из самых распространенных методов визуализации, позволяющим выявить изменения в костной ткани, такие как переломы, остеоартрит или остеопороз. Этот метод прост в использовании и доступен, однако он не всегда позволяет оценить мягкие ткани, такие как связки и сухожилия.
Магнитно-резонансная томография (МРТ) предоставляет более детальную информацию о состоянии мягких тканей, включая хрящи, связки и сухожилия. МРТ особенно полезна при подозрении на травмы или воспалительные процессы, такие как тендинит или бурсит. Этот метод позволяет визуализировать изменения на ранних стадиях, что способствует более точной диагностике.
Ультразвуковое исследование (УЗИ) также используется для оценки состояния мягких тканей и может быть выполнено в динамике. УЗИ позволяет врачу наблюдать за движением сустава и оценивать реакцию тканей на нагрузку. Этот метод является безопасным, неинвазивным и не требует использования радиации.
Артроскопия представляет собой инвазивный метод, который позволяет не только диагностировать, но и лечить заболевания лучезапястного сустава. В ходе процедуры через небольшой разрез вводится артроскоп — тонкий инструмент с камерой, что позволяет врачу визуализировать внутреннюю структуру сустава и, при необходимости, провести хирургическое вмешательство.
Таким образом, современная диагностика заболеваний лучезапястного сустава включает в себя разнообразные методы, каждый из которых имеет свои преимущества и ограничения. Комплексный подход к диагностике позволяет врачам точно определить патологию и выбрать оптимальный метод лечения, что в конечном итоге способствует улучшению качества жизни пациентов.