Остеохондроз поясничного отдела — это серьезное заболевание, которое может значительно ухудшить качество жизни пациента, особенно на стадии 3 степени, когда наблюдаются выраженные симптомы и ограничения в движении. В данной статье мы рассмотрим, какие медикаментозные и хирургические методы лечения доступны для пациентов с остеохондрозом 3 степени, а также проанализируем, насколько эффективны консервативные подходы и в каких случаях может потребоваться операция. Эта информация будет полезна тем, кто сталкивается с данной проблемой, а также их близким, стремящимся понять, как облегчить состояние и улучшить качество жизни.
Особенности заболевания
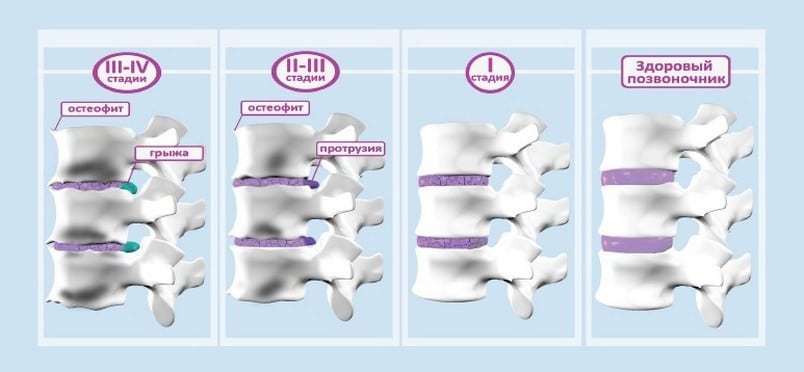
Остеохондроз поясничного отдела позвоночника 3 степени — это финальная стадия дегенеративно-дистрофического процесса. Установление данного диагноза свидетельствует о том, что пациент игнорировал ярко выраженные признаки заболевания 2 степени.
Недостаток медицинского вмешательства часто приводит к инвалидизации. Комплексное лечение остеохондроза 3 степени часто оказывается неэффективным из-за серьезных разрушительных изменений в поясничной области. Межпозвонковый диск практически полностью утратил целостность, связки и сухожилия потеряли упругость и прочность, а мышечные волокна — эластичность. Изменились контуры тел позвонков: их края истончились, увеличились в размерах, а на поверхности образовались многочисленные костные наросты — остеофиты.
Наибольшую угрозу представляет грыжа межпозвоночного диска. При остеохондрозе 3 степени происходит разрыв задней продольной связки, что приводит к выпячиванию диска в спинномозговой канал. Это формирует грыжу, которая является одной из основных причин резких болей и нарушений кровообращения. Еще более серьезной проблемой является компрессионная миелопатия — состояние, при котором происходит поражение нервной системы из-за сжатия спинного мозга остеофитами. В результате этого пациент может потерять двигательную и чувствительную функции ниже пораженного участка.
Врачи отмечают, что остеохондроз третьей степени поясничного отдела требует комплексного подхода к лечению. Медикаментозная терапия, как правило, включает противовоспалительные и обезболивающие препараты, которые помогают снять симптомы и улучшить качество жизни пациента. Однако, несмотря на эффективность медикаментов, они не всегда способны устранить основную причину заболевания.
В случаях, когда консервативное лечение не приносит желаемых результатов, специалисты могут рекомендовать хирургическое вмешательство. Операция может быть необходима для устранения компрессии нервных корешков или восстановления нормальной анатомии позвоночника. Врачи подчеркивают, что выбор метода лечения зависит от индивидуальных особенностей пациента, степени выраженности симптомов и наличия сопутствующих заболеваний. Важно, чтобы лечение проводилось под наблюдением квалифицированного специалиста, что позволит достичь наилучших результатов и минимизировать риски.

Клиническая картина
При остеохондрозе поясничного отдела третьей степени, не сопровождающемся корешковым синдромом или миелопатией, боли могут быть менее выраженными, чем при второй степени заболевания. Это связано с образованием остеофитов, которые стабилизируют позвонки и межпозвоночные диски, предотвращая их смещение. Однако такая стабильность ограничивает подвижность и может вызвать атрофию мышц.
На этом этапе остеохондроза боль становится постоянной. Ее интенсивность увеличивается при наклонах, поворотах, после переохлаждения или даже при легкой физической активности. Если остеофит или грыжа сжимает спинномозговой корешок, это может привести к люмбаго, или «прострелу». Боль в этом случае острая и пронизывающая, заставляющая человека замереть на месте на несколько минут. При возникновении такой боли в наклоне человеку часто требуется помощь, чтобы медленно и осторожно выпрямиться. Для остеохондроза третьей степени характерны следующие клинические проявления:
- хруст в спине при движении, наклонах и поворотах;
- снижение чувствительности в области бедер, ягодиц, голеностопных суставов и иногда стоп;
- постоянное напряжение мышц, усиливающее болевой синдром;
- парестезии — расстройства чувствительности, проявляющиеся онемением, покалыванием и ощущением «ползания мурашек»;
- принятие вынужденной позы, в которой боль уменьшается;
- изменения в походке;
- заметное искривление позвоночника.
Пациенты с поясничным остеохондрозом третьей степени передвигаются медленно и стараются избегать движений, способных вызвать резкую боль. Кроме вертебральных симптомов, может развиваться экстравертебральный синдром. Одним из его проявлений является люмбоишиалгия — боль, распространяющаяся по ходу седалищного нерва, вызванная сжатием его корешков.
Вовлечение нервной системы в патологический процесс приводит к изменениям в сухожильных рефлексах. Часто пациенты на приеме у врача сообщают о проблемах с мочеиспусканием, затруднениях с опорожнением кишечника и снижении либидо.
https://youtube.com/watch?v=QG1r4OTg5oE
| Метод лечения | Описание | Примечания |
|---|---|---|
| Медикаментозное лечение | Использование противовоспалительных и обезболивающих средств, миорелаксантов, хондропротекторов | Эффективно для снятия симптомов, но не устраняет причину |
| Физиотерапия | Упражнения, массаж, мануальная терапия, электрофорез | Помогает улучшить подвижность и уменьшить боль |
| Хирургическое лечение | Операции по удалению грыж, стабилизации позвоночника | Рекомендуется при тяжелых случаях, когда консервативное лечение неэффективно |
Диагностика
Диагностика остеохондроза поясничного отдела третьей степени не вызывает особых трудностей. Во время осмотра можно заметить смещение отдельных сегментов позвоночника, а выполнение функциональных тестов помогает выявить ограничение подвижности. При первичном диагнозе учитываются жалобы пациента и наличие хронических системных заболеваний в анамнезе.
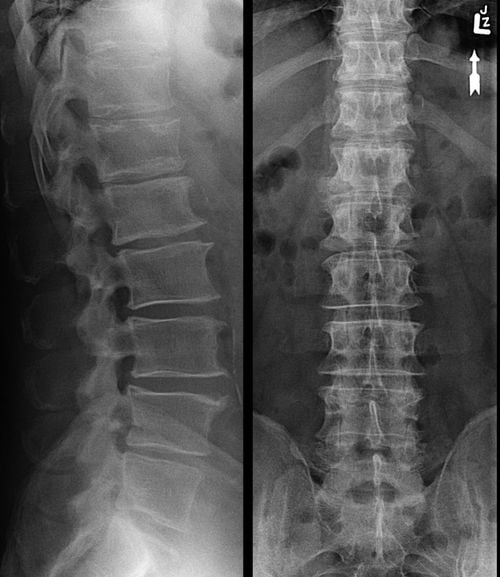
Наиболее информативным инструментальным методом является рентгенография позвоночника в двух проекциях. На рентгеновских снимках видны диски и позвонки с деструктивными изменениями.
Методы МРТ и КТ позволяют оценить состояние мышц, связок и сухожилий, а также выявить мышечную атрофию и асептическое воспаление, вызванное распадом тканей. Эти исследования помогают отличить остеохондроз от новообразований, болезни Бехтерева и остеомиелита.
Для более детального изучения поврежденного поясничного сегмента применяется дискография. В случаях поражения спинного мозга и нервных корешков используются методы электронейрографии и электромиографии.
Принципы лечения
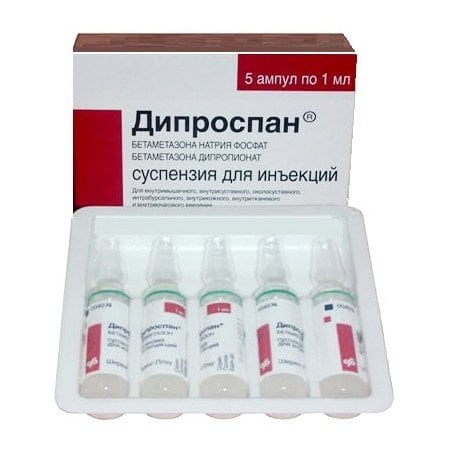
Лечение остеохондроза третьей степени поясничного отдела направлено на устранение проявлений заболевания и остановку деструктивно-дегенеративных процессов. При острых болях применяются как таблетированные формы, так и инъекционные растворы. Часто используются медикаментозные блокады, особенно при корешковом синдроме. В этом случае применяются гормональные препараты, такие как Дипроспан, Кеналог и Дексаметазон, в сочетании с анестетиками, такими как Лидокаин и Новокаин.
Глюкокортикостероиды облегчают боль на несколько дней, однако их частое использование нежелательно из-за потенциального токсического воздействия на костные, хрящевые и мягкие ткани.
| Клинико-фармакологическая группа препаратов для лечения поясничного остеохондроза 3 степени | Наименование лекарственного средства и терапевтическое действие |
|---|---|
| Нестероидные противовоспалительные средства | Диклофенак, Кетопрофен, Нимесулид, Ибупрофен, Кеторолак уменьшают асептическое воспаление, снижают боль и отечность. |
| Миорелаксанты | Мидокалм, Толперизон, Сирдалуд, Баклосан расслабляют спазмированные мышцы и устраняют сжатие спинномозговых корешков. |
| Мази с согревающим, отвлекающим и местнораздражающим действием | Капсикам, Випросал, Финалгон, Наятокс, Апизартрон улучшают кровообращение в области поясницы и ускоряют выведение продуктов распада тканей из пораженных сегментов. |
| Хондропротекторы | Терафлекс, Алфлутоп, Структум, Дона, Румалон частично восстанавливают соединительнотканные структуры и при длительном применении оказывают обезболивающее и противовоспалительное действие. |
Пациентам с остеохондрозом третьей степени рекомендуется носить бандажи и корсеты с жесткими вставками для снижения нагрузки на поясничный отдел. Для уменьшения симптомов полезно проводить физиотерапевтические процедуры, такие как УВЧ-терапия, лазеротерапия, магнитотерапия, электрофорез и ударно-волновая терапия.
Если консервативные методы не приносят результата, может быть назначена тракция, или вытяжение позвоночника. Это может быть сухая тракция на специальной ортопедической кушетке, но наиболее эффективным является подводное вытяжение. Тракция помогает увеличить расстояние между позвонками и устранить сжатие кровеносных сосудов, нервов и спинного мозга.
При диагностировании данной патологии многим пациентам сразу предлагают рассмотреть возможность хирургического вмешательства. Опытный врач отмечает, что при такой степени дегенерации позвоночных сегментов консервативное лечение может быть неэффективным. Показанием для операции становится значительное сжатие спинного мозга. Хирург удаляет межпозвоночную грыжу и проводит декомпрессию спинномозгового канала. В тяжелых случаях поражения поясничных сегментов могут быть рекомендованы микродискэктомия, пункционная валоризация диска или его лазерное восстановление. В некоторых случаях межпозвоночный диск может быть заменен имплантом.
https://youtube.com/watch?v=P3GlbPmqAS0
Реабилитация после лечения
Реабилитация после лечения остеохондроза 3 степени поясничного отдела является важным этапом, который помогает восстановить функции позвоночника, улучшить качество жизни пациента и предотвратить рецидивы заболевания. Этот процесс может включать в себя несколько ключевых компонентов, таких как физиотерапия, лечебная физкультура, массаж, а также изменение образа жизни.
Физиотерапия — один из основных методов реабилитации. Она включает в себя различные процедуры, направленные на улучшение кровообращения, снятие болевого синдрома и восстановление подвижности. К наиболее распространенным методам физиотерапии относятся:
- Ультразвуковая терапия: помогает уменьшить воспаление и ускорить процесс заживления тканей.
- Электрофорез: позволяет доставить лекарственные вещества непосредственно в область поражения, что способствует более быстрому облегчению симптомов.
- Магнитотерапия: улучшает микроциркуляцию и способствует восстановлению тканей.
Лечебная физкультура (ЛФК) играет ключевую роль в реабилитации. Специально подобранные упражнения помогают укрепить мышцы спины и живота, что способствует улучшению поддержки позвоночника. Важно, чтобы занятия проводились под контролем опытного инструктора, который сможет адаптировать программу в зависимости от состояния пациента. Основные цели ЛФК:
- Укрепление мышечного корсета;
- Увеличение гибкости и подвижности позвоночника;
- Снижение болевого синдрома;
- Улучшение общей физической выносливости.
Массаж также является важным элементом реабилитации. Он помогает расслабить напряженные мышцы, улучшить кровообращение и снять болевые ощущения. Массаж может быть как классическим, так и специализированным, например, точечным или сегментарным. Важно, чтобы массаж проводил квалифицированный специалист, так как неправильные техники могут усугубить состояние пациента.
Кроме того, изменение образа жизни играет значительную роль в процессе реабилитации. Пациентам рекомендуется:
- Соблюдать режим труда и отдыха;
- Избегать длительных статических нагрузок;
- Следить за осанкой при сидении и стоянии;
- Поддерживать оптимальный вес, чтобы снизить нагрузку на позвоночник;
- Включить в рацион продукты, богатые кальцием и витаминами, необходимыми для здоровья костей и суставов.
Важно помнить, что реабилитация — это индивидуальный процесс, и подход к каждому пациенту должен быть персонализированным. Консультация с врачом-реабилитологом поможет определить наиболее эффективные методы и программы восстановления, что в конечном итоге приведет к улучшению состояния и качества жизни пациента.
Профилактика остеохондроза
Профилактика остеохондроза является важным аспектом, который может значительно снизить риск развития заболевания или его прогрессирования. Основные меры профилактики включают в себя изменения в образе жизни, физическую активность, правильное питание и регулярные медицинские осмотры.
1. Физическая активность: Регулярные физические нагрузки помогают укрепить мышцы спины и живота, что способствует поддержанию позвоночника в правильном положении. Рекомендуются упражнения на растяжку, укрепление мышц и аэробные нагрузки. Особенно полезны плавание, йога и пилатес, которые помогают улучшить гибкость и снизить нагрузку на позвоночник.
2. Правильная осанка: Важно следить за осанкой как при сидении, так и при стоянии. Использование эргономичной мебели, особенно на рабочем месте, может помочь предотвратить неправильное распределение нагрузки на позвоночник. При длительной работе за компьютером следует делать перерывы для разминки и растяжки.
3. Правильное питание: Сбалансированное питание, богатое витаминами и минералами, особенно кальцием и витамином D, способствует укреплению костной ткани и поддержанию здоровья суставов. Важно избегать избыточного потребления соли и сахара, а также следить за нормальным весом, чтобы снизить нагрузку на позвоночник.
4. Избегание травм: Следует быть осторожным при выполнении физических упражнений и избегать резких движений, которые могут привести к травмам спины. При подъеме тяжестей важно использовать правильную технику: сгибать колени и держать груз близко к телу.
5. Регулярные медицинские осмотры: Профилактические осмотры у врача помогут выявить ранние признаки остеохондроза и других заболеваний позвоночника. При наличии предрасполагающих факторов, таких как наследственность или профессиональная деятельность, рекомендуется проходить обследование чаще.
6. Отказ от вредных привычек: Курение и злоупотребление алкоголем негативно сказываются на состоянии сосудов и, как следствие, на питании тканей позвоночника. Отказ от этих привычек может значительно улучшить общее состояние здоровья и снизить риск развития остеохондроза.
Следуя этим рекомендациям, можно значительно снизить риск развития остеохондроза и других заболеваний позвоночника, а также улучшить качество жизни. Профилактика требует системного подхода и постоянного внимания к своему здоровью.
Современные методы исследования
Для диагностики остеохондроза 3 степени поясничного отдела используются различные современные методы исследования, которые позволяют получить полное представление о состоянии позвоночника и окружающих тканей. Основные методы включают:
- Рентгенография: Это один из самых распространенных и доступных методов, который позволяет визуализировать изменения в костной ткани и межпозвоночных дисках. На рентгеновских снимках можно увидеть сужение межпозвоночных щелей, остеофиты (костные наросты) и другие изменения, характерные для остеохондроза.
- Магнитно-резонансная томография (МРТ): Этот метод является более информативным и позволяет получить детализированные изображения мягких тканей, включая межпозвоночные диски, спинной мозг и нервные корешки. МРТ помогает выявить грыжи дисков, воспалительные процессы и другие патологии, которые могут быть связаны с остеохондрозом.
- Компьютерная томография (КТ): КТ используется для получения послойных изображений позвоночника и может быть полезна в случаях, когда МРТ невозможно провести. Этот метод позволяет оценить состояние костной ткани и выявить изменения, которые могут не быть видны на рентгеновских снимках.
- Ультразвуковое исследование (УЗИ): Хотя УЗИ не является основным методом диагностики остеохондроза, оно может быть использовано для оценки состояния мягких тканей и выявления сопутствующих заболеваний, таких как воспаление или отек.
- Электромиография (ЭМГ): Этот метод позволяет оценить состояние нервов и мышц, что может быть полезно для определения степени повреждения нервных корешков, вызванного остеохондрозом. ЭМГ помогает выявить наличие радикулопатий и других неврологических нарушений.
Каждый из этих методов имеет свои преимущества и недостатки, и выбор конкретного метода зависит от клинической ситуации и состояния пациента. Важно отметить, что для постановки точного диагноза часто требуется комплексный подход, включающий несколько методов исследования.
Современные технологии позволяют не только диагностировать остеохондроз, но и отслеживать динамику заболевания, что особенно важно для выбора оптимальной стратегии лечения. Правильная диагностика является ключевым этапом в лечении остеохондроза 3 степени, так как она помогает определить не только степень поражения, но и возможные осложнения, что в свою очередь влияет на выбор методов медикаментозного и хирургического лечения.