Деформирующий спондилез шейного отдела позвоночника — это заболевание, которое может значительно ухудшить качество жизни, вызывая боль и ограничение подвижности. В данной статье мы рассмотрим основные методы лечения этого недуга, включая медикаментозную терапию, физиотерапевтические процедуры и хирургические вмешательства. Также будет представлена информация о гимнастике и упражнениях, которые помогут в профилактике заболевания и поддержании здоровья шейного отдела. Эта статья будет полезна как пациентам, столкнувшимся с данной проблемой, так и специалистам, ищущим актуальные подходы к лечению спондилеза.
Патогенез
Во время рентгенологического обследования для выявления заболеваний опорно-двигательного аппарата, таких как остеохондроз, врачи-ревматологи предупреждают пожилых пациентов о возможном начале спондилеза. Признаки этого состояния четко видны на рентгеновских снимках. Данная патология затрагивает более 80% людей старше 60 лет, но иногда встречается и у пациентов младше 30 лет. Несмотря на подвижность шейного отдела, его позвонки не защищены мощным мышечным корсетом. В процессе выполнения профессиональных обязанностей или домашних дел шея может долго находиться в статичном состоянии или в неестественном положении. Это приводит к чрезмерным нагрузкам на практически все анатомические структуры шеи:
- межпозвонковые диски;
- мышечные волокна;
- связочный аппарат.
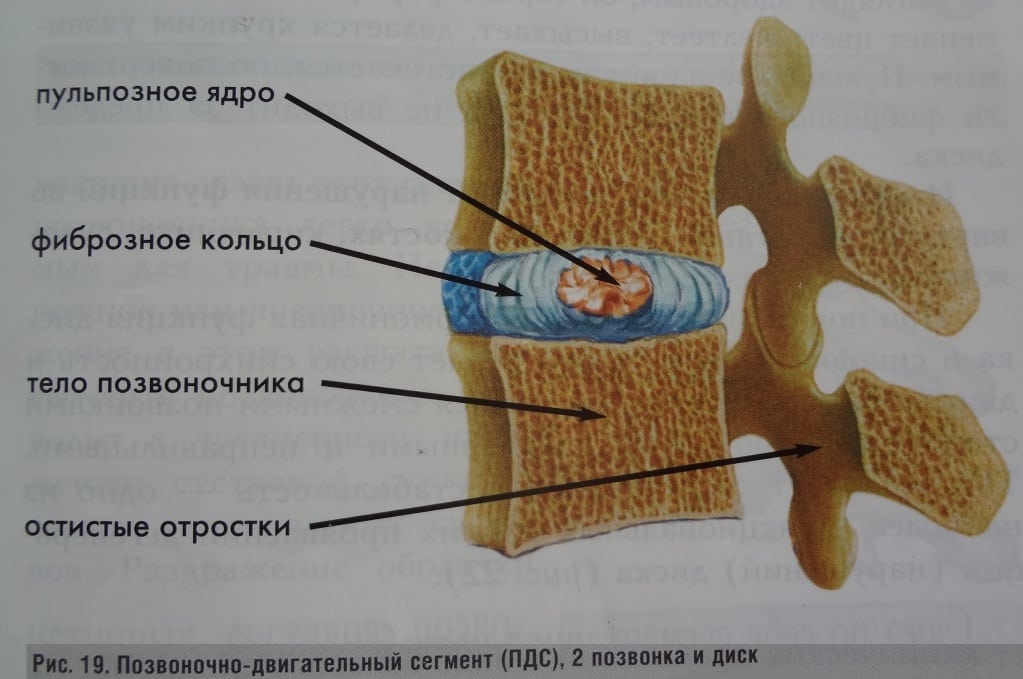
Деформирующий спондилез начинает развиваться при частичной потере жесткости фиброзными кольцами. Под давлением пульпозные ядра выпячиваются в сторону передних продольных связок, что приводит к образованию участков окостенения. Для обеспечения стабильности шейного отдела на краях костных пластинок формируются патологические разрастания. Это временно поддерживает функционирование позвонков, но усугубляет симптомы. Нарастающие образования оказывают давление на соединительные ткани (мышцы, связки, сухожилия), что может привести к их повреждению.
С возрастом шейный отдел может страдать от остеохондроза и остеоартроза. В сочетании со спондилезом эти состояния взаимно усугубляют друг друга, ускоряя деструктивно-дегенеративные изменения. Анатомическое строение шеи значительно нарушается. Высота межпозвонковых дисков уменьшается, подвижность ограничивается, а мелкие суставы могут полностью утратить свою подвижность.

Врачи отмечают, что деформирующий спондилез шейного отдела позвоночника требует комплексного подхода к лечению. Основное внимание уделяется как медикаментозной терапии, так и физиотерапевтическим методам. Врачи рекомендуют использовать нестероидные противовоспалительные препараты для снятия боли и воспаления. Физиотерапия, включая массаж и лечебную гимнастику, помогает улучшить подвижность и укрепить мышечный корсет. В некоторых случаях может потребоваться использование ортопедических воротников для фиксации шеи. Хирургическое вмешательство рассматривается как крайняя мера, когда консервативные методы не приносят облегчения. Важно, чтобы пациенты следовали рекомендациям специалистов и регулярно проходили обследования для мониторинга состояния.
Причины развития
Наиболее распространенной причиной развития спондилеза является естественный процесс старения организма. При этом скорость разрушения хрящевых, костных и мягких тканей превышает скорость их восстановления. Также наблюдается снижение выработки коллагена, который отвечает за эластичность связок и сухожилий. У молодых людей спондилез часто возникает из-за травм, таких как переломы позвонков или их длительное сжатие. Заболевание также выявляется у пациентов с нарушениями обмена веществ, особенно у тех, у кого в позвоночнике накапливаются кристаллы кальциевых солей. К факторам, способствующим развитию патологии, относятся:
- частые и сильные переохлаждения;
- изменения гормонального фона, вызванные заболеваниями или естественными причинами;
- рецидивирующие хронические инфекции.
Кроме того, наличие лордоза, сколиоза и других нарушений осанки может способствовать развитию спондилеза. Патологии шейного отдела чаще всего встречаются у людей, занимающихся умственным трудом. Это отличает их от спондилезов других отделов позвоночника, которые возникают из-за чрезмерных физических нагрузок. В группу риска попадают те, чья работа связана с использованием микроскопов, пишущих машинок или компьютеров. В таком случае шея большую часть дня находится в наклоненном положении, что приводит к постепенному разрушению межпозвоночных дисков и позвонков.

| Метод лечения | Описание | Примечания |
|---|---|---|
| Медикаментозная терапия | Применение противовоспалительных и обезболивающих средств | Может включать НПВС и миорелаксанты |
| Физиотерапия | Упражнения, массаж, электрофорез | Улучшает кровообращение и гибкость |
| Хирургическое вмешательство | Операции по удалению грыж или стабилизации | Рекомендуется при неэффективности других методов |
| Ортопедические средства | Шейные корсеты и поддерживающие устройства | Снижают нагрузку на позвоночник |
| Альтернативные методы | Акупунктура, мануальная терапия | Может быть полезно в комплексном лечении |
Клиническая картина
Первым клиническим признаком деформирующего спондилеза шейного отдела позвоночника является боль в задней части шеи. С развитием заболевания интенсивность болевых ощущений постепенно возрастает. На определенном этапе боль может распространяться на близлежащие области: плечи, предплечья, верхнюю часть спины и даже кисти рук. При спондилезе первой степени дискомфорт проявляется слабо и возникает при длительном пребывании в одном положении. Со временем выраженность болевого синдрома усиливается, особенно при наклонах и поворотах головы. Улучшение самочувствия возможно только в горизонтальном положении. Заболевание сопровождается и другими симптомами:
- ограничение объема движений: пациент не может полностью сгибать и разгибать шею;
- усиливающиеся неврологические нарушения: онемение рук, их похолодание из-за замедленного кровообращения, ложные «мурашки», быстрая утомляемость мышц;
- повышенный тонус мышц плечевого пояса из-за спазмов в шейной области;
- периодическое появление шума в ушах и ухудшение слуха.
Недостаточное кровоснабжение может вызывать клинические проявления ишемии или кислородного голодания клеток головного мозга. Пациенты часто жалуются на головные боли, головокружения и иногда на эпизоды обмороков. При осмотре у вертебролога или невропатолога отмечается слабая рефлекторная реакция и снижение мышечной силы.
Диагностика
После осмотра пациента, выслушивания его жалоб и анализа анамнеза проводится инструментальная диагностика. Наиболее информативным методом является рентгенография, позволяющая оценить состояние костных, мягкотканевых и хрящевых структур. Для более точного подтверждения диагноза может потребоваться компьютерная томография, которая исследует плотные структуры шейного отдела, а также магнитно-резонансная томография для детальной визуализации мягких тканей. Электромиография используется для анализа нервной проводимости. Результаты лабораторных анализов крови и мочи помогают оценить общее состояние здоровья пациента и выявить возможные нарушения обмена веществ.
Если проведение КТ и МРТ невозможно, применяется миелография. В этом случае в позвоночный канал вводят воздух или контрастное вещество, после чего выполняется серия рентгенографических снимков.
Основные методы терапии
Лечением деформирующего спондилеза шейного отдела позвоночника занимаются узкие специалисты: вертебрологи, неврологи, травматологи и ортопеды. В терапии этого заболевания используется комплексный подход. Пациентам назначают процедуры для улучшения кровообращения в области шеи, уменьшения болей, увеличения диапазона движений и восстановления нормального анатомического расположения структур позвоночника. Ключевым этапом лечения является предотвращение прогрессирования спондилеза и защита здоровых позвонков и межпозвонковых дисков от разрушительных изменений.
Фармакологические препараты
Для облегчения болевого синдрома в терапевтические схемы включают нестероидные противовоспалительные средства (НПВП). В лечении заболеваний шейного отдела позвоночника эффективно применяются таблетированные формы таких препаратов, как нимесулид, кеторолак, диклофенак, мелоксикам и ибупрофен. После уменьшения интенсивности боли рекомендуется использовать НПВП в виде мазей, кремов и гелей, таких как Фастум, Вольтарен, Индометацин, Долгит, Долобене и Артрозилен. Их следует наносить тонким слоем на заднюю часть шеи и аккуратно втирать.
В терапии спондилеза применяются следующие препараты:
- Миорелаксанты (Мидокалм, Сирдалуд, Баклосан), которые можно принимать перорально или вводить внутримышечно. Они расслабляют скелетную мускулатуру, устраняют болезненные спазмы и неврологические расстройства;
- Витамины группы B (Пентовит, Мильгамма, Комбилипен) в инъекционных формах или таблетках. Они улучшают иннервацию в шейном отделе и повышают функциональную активность центральной и вегетативной нервных систем;
- Ангиопротекторы и средства для коррекции микроциркуляции (Агапурин, препараты с бетагистином). Они улучшают кровоснабжение тканей, насыщая их питательными веществами, нормализуют микроциркуляцию и быстро устраняют симптомы вестибулярного головокружения;
- Глюкокортикостероиды (Дипроспан, Кеналог, Триамцинолон, Дексаметазон, Гидрокортизон) для снятия сильных болей, которые не поддаются лечению НПВП. Эти препараты обычно вводятся в виде блокад вместе с анестетиками или анальгетиками;
- Хондропротекторы (Структум, Алфлутоп, Глюкозамин-Максимум, Хондроитин-Акос, Терафлекс) в том числе с ибупрофеном. Они помогают предотвратить дальнейшее поражение позвонков при спондилезе. При длительном применении накапливаются в тканях, оказывая выраженное обезболивающее, противоотечное и противовоспалительное действие.
Для уменьшения симптомов и улучшения кровообращения в терапии используют мази, гели и бальзамы с согревающим эффектом (Випросал, Финалгон, Капсикам, Эфкамон, Апизартрон). После их нанесения на область боли ощущается приятное тепло, а скованность движений исчезает.

Физиотерапевтические процедуры
На всех этапах деформирующего спондилеза эффективно применяется электрофорез. Эта процедура позволяет лекарственным препаратам, благодаря электрическим импульсам, проникать в глубокие слои тканей позвонков и межпозвонковых дисков. Для электрофореза используют растворы нестероидных противовоспалительных препаратов (НПВП), анальгетиков и хондропротекторов. Кроме того, в терапии данной патологии применяются и другие физиотерапевтические методы:
- интерференционная терапия. Среднечастотные импульсные токи с различной периодичностью улучшают кровообращение в области шеи и расслабляют скелетную мускулатуру;
- диадинамические токи. Низкочастотные монополярные импульсные токи воздействуют на позвонки в различных комбинациях и прерывистом режиме, что способствует увеличению подвижности шейных позвонков;
- чрезкожная электрическая нейростимуляция. Во время сеанса электрические импульсы воздействуют на рецепторы, передаваясь в спинной мозг и центральную нервную систему. Это блокирует передачу болевых сигналов от поврежденных тканей через чувствительные нервные окончания.
На ранних стадиях заболевания хорошо помогают лазеротерапия, магнитотерапия и иглорефлексотерапия. При выборе наиболее подходящих физиотерапевтических процедур врач учитывает стадию спондилеза и степень поражения тканей.
Дополнительные методы лечения
Использование медикаментов и физиотерапевтических процедур не даст желаемого результата, если пациент продолжит вести прежний образ жизни, ставший причиной деформирующего спондилеза. Специалисты рекомендуют ежедневно выполнять гимнастические упражнения:
- наклоны и запрокидывания головы;
- повороты головы в стороны;
- наклоны к левому и правому плечу поочередно.
Главное правило тренировок — движения должны быть плавными и медленными, без максимального напряжения. Регулярные занятия укрепляют мышечный корсет шейного отдела, улучшают кровообращение и помогают предотвратить прогрессирование заболевания.
На начальном этапе лечения ношение специальных бандажей-воротников в течение 2-4 часов в день может облегчить симптомы. Со временем время использования этих приспособлений уменьшается, а после укрепления мышц шеи их можно полностью отменить.
Если в течение 5-6 месяцев консервативные методы не дают результатов, может быть рекомендована хирургическая операция. Однако к этому методу врачи прибегают редко. Соблюдение рекомендаций специалистов способствует улучшению состояния пациента и служит профилактикой возможных осложнений.

Профилактика заболевания
Профилактика деформирующего спондилеза шейного отдела позвоночника играет ключевую роль в снижении риска развития заболевания и замедлении его прогрессирования. Основные аспекты профилактики включают в себя изменение образа жизни, физическую активность, правильную осанку и регулярные медицинские осмотры.
1. Изменение образа жизни
Первым шагом к профилактике является изменение образа жизни. Это включает в себя отказ от вредных привычек, таких как курение и злоупотребление алкоголем, которые могут негативно влиять на здоровье позвоночника. Правильное питание, богатое витаминами и минералами, особенно кальцием и витамином D, также способствует укреплению костной ткани и предотвращает развитие остеопороза, который может усугубить спондилез.
2. Физическая активность
Регулярные физические нагрузки помогают поддерживать гибкость и силу мышц, что, в свою очередь, снижает нагрузку на позвоночник. Рекомендуются упражнения на растяжку, укрепление мышц шеи и спины, а также аэробные нагрузки, такие как плавание или ходьба. Важно избегать чрезмерных нагрузок и травм, которые могут привести к ухудшению состояния.
3. Правильная осанка
Поддержание правильной осанки как в сидячем, так и в стоячем положении является важным аспектом профилактики. Необходимо следить за тем, чтобы голова не была наклонена вперед, а плечи не были сутулыми. При работе за компьютером следует использовать эргономичную мебель и делать регулярные перерывы для разминки.
4. Регулярные медицинские осмотры
Регулярные визиты к врачу помогут выявить ранние признаки заболевания и начать лечение на начальных стадиях. Важно обращать внимание на любые изменения в состоянии здоровья, такие как боль в шее, ограничение подвижности или онемение в руках. Раннее вмешательство может значительно улучшить прогноз и качество жизни пациента.
5. Использование вспомогательных средств
При необходимости можно использовать специальные ортопедические подушки и матрасы, которые поддерживают правильное положение шейного отдела во время сна. Также полезно применять специальные корсеты или бандажи для поддержки шеи в случае длительных нагрузок.
Таким образом, профилактика деформирующего спондилеза шейного отдела позвоночника требует комплексного подхода, включающего изменения в образе жизни, физическую активность, внимание к осанке и регулярные медицинские осмотры. Соблюдение этих рекомендаций поможет сохранить здоровье позвоночника и предотвратить развитие серьезных осложнений.
Реабилитация после лечения
Реабилитация после лечения деформирующего спондилеза шейного отдела позвоночника играет ключевую роль в восстановлении функции позвоночника и улучшении качества жизни пациента. Этот процесс включает в себя комплекс мероприятий, направленных на восстановление подвижности, уменьшение болевого синдрома и предотвращение рецидивов заболевания.
Первым этапом реабилитации является обезболивание. В зависимости от степени выраженности болевого синдрома, врач может назначить нестероидные противовоспалительные препараты (НПВП), миорелаксанты или даже более сильные обезболивающие средства. Важно помнить, что назначение медикаментов должно проводиться только врачом, чтобы избежать побочных эффектов и зависимости.
Следующим шагом является физиотерапия. Она включает в себя различные методы, такие как магнитотерапия, ультразвуковая терапия, электрофорез и лазерная терапия. Эти процедуры помогают улучшить кровообращение, снять воспаление и ускорить процесс восстановления тканей. Физиотерапевтические процедуры могут быть назначены как в стационаре, так и в амбулаторных условиях.
После снятия острого болевого синдрома начинается физическая реабилитация. Она включает в себя специальные упражнения, направленные на укрепление мышечного корсета шейного отдела позвоночника. Упражнения должны быть подобраны индивидуально, с учетом состояния пациента и степени выраженности заболевания. Важно, чтобы занятия проводились под контролем опытного реабилитолога, чтобы избежать травм и перегрузок.
Кроме того, постуральная коррекция играет важную роль в реабилитации. Пациентам рекомендуется следить за своей осанкой, особенно при длительном сидении за компьютером или работе с документами. Использование ортопедических подушек и правильная организация рабочего места могут значительно снизить нагрузку на шейный отдел позвоночника.
Также важным аспектом реабилитации является психологическая поддержка. Хроническая боль и ограничение подвижности могут негативно сказаться на психоэмоциональном состоянии пациента. Психотерапевтические занятия, группы поддержки и консультации с психологом могут помочь справиться с депрессией и тревожностью, связанными с заболеванием.
Наконец, профилактика рецидивов является неотъемлемой частью реабилитации. Пациентам рекомендуется вести активный образ жизни, заниматься физической культурой, избегать чрезмерных нагрузок и следить за своим весом. Регулярные осмотры у врача и выполнение рекомендаций по профилактике помогут сохранить здоровье шейного отдела позвоночника на долгие годы.
Таким образом, реабилитация после лечения деформирующего спондилеза шейного отдела позвоночника представляет собой комплексный процесс, включающий медикаментозное лечение, физиотерапию, физическую реабилитацию, постуральную коррекцию, психологическую поддержку и профилактику рецидивов. Правильный подход к реабилитации способствует восстановлению функций позвоночника и улучшению качества жизни пациента.
Прогноз и возможные осложнения
Прогноз при деформирующем спондилезе шейного отдела позвоночника зависит от ряда факторов, включая степень выраженности заболевания, возраст пациента, наличие сопутствующих заболеваний и соблюдение рекомендаций врача. В большинстве случаев, при своевременной диагностике и адекватном лечении, пациенты могут ожидать улучшения состояния и уменьшения болевого синдрома. Однако, в некоторых случаях, особенно при запущенных формах заболевания, возможны серьезные осложнения.
Одним из наиболее распространенных осложнений является развитие остеофитов — костных разрастаний, которые могут сжимать нервные корешки и спинной мозг, приводя к неврологическим симптомам, таким как онемение, слабость или боль в руках и плечах. Это состояние требует более агрессивного подхода к лечению, включая возможное хирургическое вмешательство.
Также стоит отметить, что деформирующий спондилез может привести к ограничению подвижности шейного отдела позвоночника, что негативно сказывается на качестве жизни пациента. Ограничение подвижности может стать причиной вторичных заболеваний, таких как остеопороз, поскольку недостаточная активность может привести к снижению плотности костной ткани.
Кроме того, у пациентов с деформирующим спондилезом может наблюдаться повышенный риск развития синдрома позвоночной артерии, что связано с нарушением кровоснабжения головного мозга. Это может проявляться головными болями, головокружением и даже потерей сознания в тяжелых случаях.
Важно отметить, что при наличии сопутствующих заболеваний, таких как диабет или сердечно-сосудистые патологии, прогноз может ухудшаться. В таких случаях лечение должно быть комплексным и учитывать все аспекты здоровья пациента.
Таким образом, для достижения наилучших результатов важно не только следовать рекомендациям врача, но и активно участвовать в процессе лечения, включая физическую терапию, соблюдение режима дня и правильное питание. Регулярные осмотры у специалиста помогут контролировать течение заболевания и своевременно выявлять возможные осложнения.