Боль в челюстном суставе может значительно ухудшить качество жизни, затрудняя жевание, разговор и даже простое открывание рта. В данной статье мы рассмотрим основные причины возникновения болевых ощущений в этой области, а также возможные диагнозы и методы диагностики. Вы узнаете о способах лечения, которые помогут справиться с дискомфортом и восстановить нормальную функцию челюсти. Эта информация будет полезна как для тех, кто уже столкнулся с подобной проблемой, так и для тех, кто хочет предотвратить ее возникновение в будущем.
Основные причины и клинические проявления
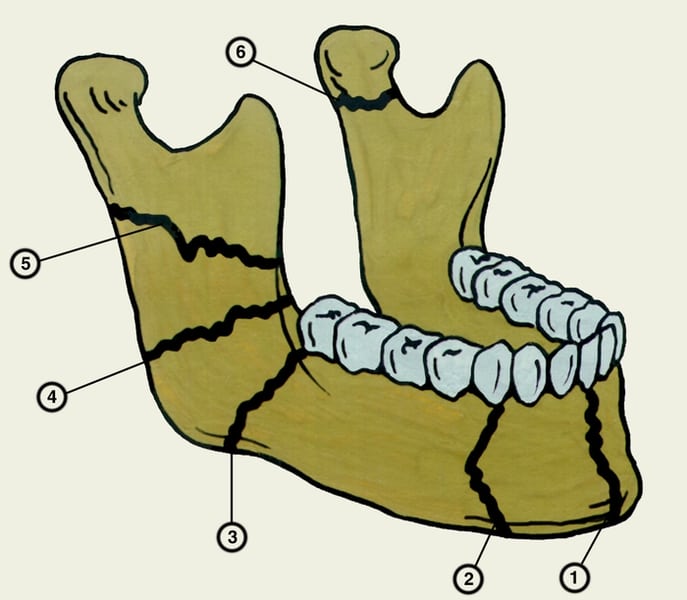
Боль в суставе челюсти возникает при повреждении его структуры, что может произойти из-за травм. Такие повреждения костных или хрящевых тканей часто являются следствием удара, падения или дорожно-транспортного происшествия. Под воздействием механических факторов могут пострадать как нижняя, так и верхняя челюсть. Переломы классифицируются на:
- прямые и отраженные;
- одиночные и множественные;
- открытые, закрытые и смещенные.
Наиболее серьезной формой является оскольчатый перелом, требующий сложной хирургической операции. Пострадавший может узнать о наличии перелома челюсти во время рентгенологического обследования в травмпункте. Однако в некоторых случаях, например, после драки, боль может усиливаться постепенно. Причинами дискомфорта могут быть трещины в кости, вывих или подвывих, нарушающие работу височно-нижнечелюстного сустава (ВНЧС). На травму могут указывать следующие симптомы:
- болезненность, усиливающаяся при открывании рта;
- отечность нижней челюсти;
- ограниченная подвижность и нарушения двигательных функций.
Если в процессе травмы была повреждена кожа, патогенные микроорганизмы могут проникнуть в полость сустава с поверхности эпидермиса. В результате их жизнедеятельности выделяются токсичные вещества, способствующие развитию воспалительного процесса.
https://youtube.com/watch?v=-FxPYcuQk2s
Врачи отмечают, что боль в суставе челюсти может быть вызвана различными факторами, включая травмы, артрит, бруксизм и неправильный прикус. Часто пациенты жалуются на дискомфорт при жевании, что может указывать на воспаление или перенапряжение мышц. Специалисты рекомендуют в первую очередь обратиться к стоматологу или челюстно-лицевому хирургу для диагностики. В зависимости от причины боли, лечение может включать физиотерапию, применение противовоспалительных препаратов и специальные упражнения для расслабления мышц. Важно избегать жесткой пищи и чрезмерного жевания, чтобы не усугубить состояние. Врач может также предложить использование капы для защиты зубов от бруксизма. Регулярные осмотры помогут контролировать ситуацию и предотвратить рецидивы.
Остеомиелит
Остеомиелит — это воспалительное заболевание костного мозга, затрагивающее все компоненты кости: надкостницу, губчатое и компактное вещество. Основные причины этой патологии — болезнетворные бактерии, проникающие в височно-нижнечелюстной сустав (ВНЧС) через кровоток из первичных очагов инфекции или в результате повреждений кармана между десной и зубом. Остеомиелит делится на неспецифический, вызванный стафилококками, стрептококками, энтерококками и патогенными грибами, и специфический, возникающий при заболеваниях, таких как туберкулез костей и суставов, бруцеллез, гонорея, хламидиоз и сифилис. При выборе методов терапии учитывается форма заболевания:
- посттравматическая — часто возникает после открытых переломов;
- огнестрельная — связана с переломами от пулевых ранений;
- послеоперационная — развивается из-за установки спиц или применения компрессионно-дистракционных аппаратов;
- контактная — возникает из-за распространения воспалительного процесса из мягких тканей.
Боль в челюстном суставе может быть связана с эндогенным остеомиелитом ВНЧС. Гноеродные бактерии проникают в костные ткани из очагов в других частях тела и переносятся кровью из флегмон, инфицированных ран и мягких тканей с гнойным воспалением.
Симптомы острого остеомиелита включают частые головные боли, повышенную температуру, отсутствие аппетита, бессонницу и быструю утомляемость. Хронический остеомиелит встречается редко, в основном у молодых людей. Рецидивы могут возникать при обострении сопутствующих заболеваний, снижении иммунной защиты или переохлаждении.
| Причины боли в суставе челюсти | Симптомы | Рекомендации по лечению |
|---|---|---|
| Артрит | Боль при движении челюсти | Консультация с врачом, противовоспалительные препараты |
| Травма | Ограничение подвижности | Лед на область боли, покой, физиотерапия |
| Бруксизм | Щелчки или хруст при открывании рта | Ночные капы, стресс-менеджмент |
| Дисфункция височно-нижнечелюстного сустава | Боль в ушах, головные боли | Упражнения для расслабления, массаж |
| Неправильный прикус | Усталость мышц челюсти | Ортодонтическое лечение, коррекция прикуса |
Одонтогенные факторы
Часто боли в челюсти при жевании вызваны одонтогенными воспалительными заболеваниями, такими как периодонтит или периостит. Дискомфорт могут также вызывать их осложнения: абсцессы, флегмоны, лимфадениты и гаймориты. Все эти состояния объединяет одно — патогенные микроорганизмы проникают через зуб или близлежащие ткани. Инфекция может распространяться различными путями, затрагивая костные структуры челюсти, околочелюстные мягкие ткани, лимфатические узлы и анатомические образования рядом с височно-нижнечелюстным суставом, а также отдаленные органы.
Боли могут быть вызваны и кариесом. Если его не лечить, это приводит к повреждению глубоких слоев зуба, включая нерв, пульпу и мягкие ткани. В результате деминерализации и разрушения твердых тканей зуба образуется полостной дефект, где сосредоточиваются источники инфекции — патогенные бактерии и грибки.
На приеме у стоматолога пациент может жаловаться на пульсирующие, острые боли, которые часто возникают в челюстном суставе ночью. Интенсивность боли усиливается при жевании, а также при употреблении горячей или холодной пищи. Если заболевание затрагивает тройничный нерв, могут возникать онемение губ, снижение жевательного тонуса мышц, а боль становится пронизывающей, иррадиирующей в затылок, виски и лоб.
Остеоартроз
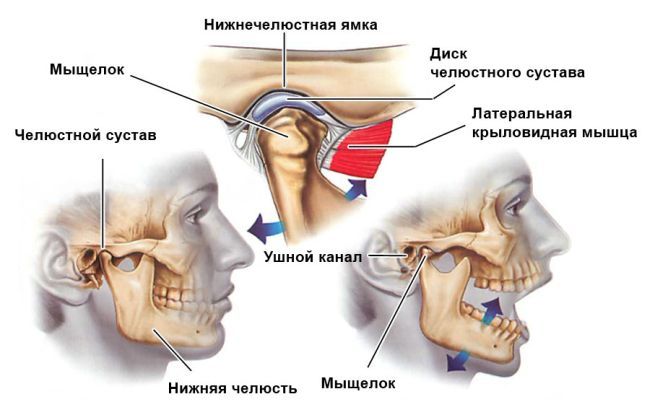
Остеоартрит височно-нижнечелюстного сустава (ВНЧС) — это хроническое заболевание, возникающее из-за дистрофических изменений в тканях сустава. Основная особенность патологии — постепенное разрушение хрящевой ткани и образование костных разрастаний, называемых остеофитами. Из-за истончения хрящей и снижения выработки синовиальной жидкости функциональные возможности сустава значительно ухудшаются. При жевании или разговоре возникают болезненные ощущения, а при движении челюстью слышны хруст и щелчки. Утром сустав может опухать, но в течение дня отечность уменьшается благодаря выработке в организме специфических гормоноподобных веществ. После сна также может ощущаться скованность и ограничение подвижности в суставе.
Под воздействием неблагоприятных факторов, таких как переохлаждение или инфекционные заболевания, может развиться синовит — воспаление синовиальной оболочки, сопровождающееся накоплением жидкости в суставной полости. Это состояние часто связано с общими симптомами интоксикации организма, включая:
- повышение температуры;
- головные боли и головокружение;
- расстройства пищеварения.
Спустя примерно полгода может наблюдаться ограничение амплитуды движений ВНЧС и тугоподвижность. При открывании рта пациент может непроизвольно смещать челюсть в одну сторону. В области, пораженной остеоартритом, могут возникать онемение и покалывание кожи. Также возможны головные, ушные и глазные боли. Иногда пациенты с остеоартритом обращаются к отоларингологу с жалобами на снижение слуха. Часто они спрашивают врачей, почему болит челюстной сустав и почему открывать рот становится болезненно. Это может свидетельствовать о развитии анкилоза — частичного или полного сращения суставной щели.
https://youtube.com/watch?v=hNHBVuaS7-g
Артриты
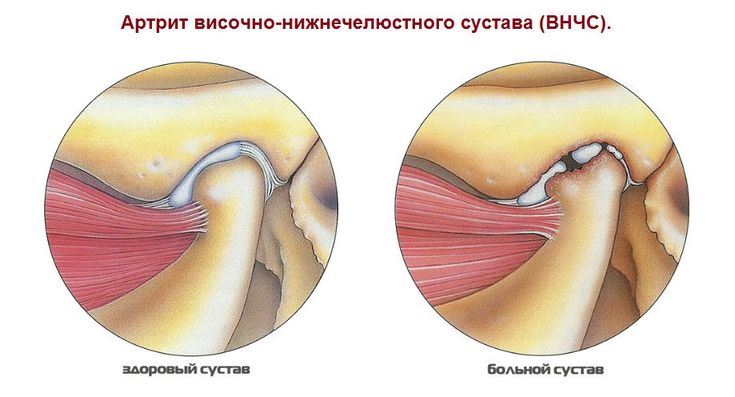
Боль в челюстном суставе часто возникает из-за артрита, который поражает все компоненты височно-нижнечелюстного сустава (ВНЧС): синовиальные оболочки, капсулу, хрящевые и мягкие ткани, а также окружающие мышцы и связочно-сухожильный аппарат. Заболевание начинается с воспалительного процесса в мембране, покрывающей внутреннюю поверхность сустава, и постепенно охватывает другие структуры, что нарушает его функционирование.
| Типы артрита височно-нижнечелюстного сустава | Причины |
|---|---|
| Специфический и неспецифический инфекционный | Воспаление возникает из-за попадания в полость ВНЧС вирусов, патогенных бактерий или грибков. К возбудителям относятся золотистые стафилококки, стрептококки, кишечные палочки, а также микроорганизмы, вызывающие сифилис, гонорею, бруцеллез и туберкулез. |
| Реактивный | Этот тип артрита развивается в результате инфицирования ВНЧС, но не из-за активности микробов и вирусов, а из-за неправильной реакции иммунной системы на их присутствие. |
| Ревматоидный, включая ювенильный | Патология возникает под воздействием сочетания различных факторов: генетической предрасположенности, инфекции и резкого снижения иммунной защиты организма. |
| Подагрический | Этот вид артрита связан с нарушением обмена мочевой кислоты, в результате чего соли начинают кристаллизоваться и откладываться в области ВНЧС. |
На начальных стадиях клинические проявления не ярко выражены. Человек может время от времени ощущать слабость и быстро утомляться, что обычно связывается с усталостью после напряженного рабочего дня. Однако со временем симптомы становятся более выраженными и частыми. Вскоре к ним добавляется основной признак артрита — суставная боль (артралгия), которая имеет устойчивый волнообразный характер. Интенсивность болевого синдрома возрастает во второй половине ночи и утром.
https://youtube.com/watch?v=DkQUm3QOXyM
Тактика лечения
При болях в челюстном суставе, отечности и ограничении движений необходимо комплексное лечение. После осмотра и анализа жалоб пациента назначаются инструментальные и лабораторные исследования для выявления причин дискомфорта. На основе полученных данных разрабатывается терапевтический план, включающий препараты для улучшения состояния пациента и предотвращения прогрессирования заболевания. Дальнейшее лечение сосредоточено на устранении осложнений. Если обратиться к врачу невозможно, можно предпринять следующие меры:
- зафиксировать (иммобилизовать) пораженный сустав. Рекомендуется использовать ортопедические устройства для поддержки ВНЧС. В домашних условиях подойдет эластичный бинт;
- приложить холод к челюсти. Для компресса используйте пакет с кубиками льда, обернутый в плотную ткань. Процедуру проводите каждый час по 10 минут;
- принять таблетку любого нестероидного противовоспалительного средства (НПВС) — Найз, Нимесулид, Кеторол, Нурофен, Ибупрофен.
Эти меры помогут облегчить боль различной интенсивности. Дальнейшее лечение зависит от типа выявленной патологии. При подагре назначаются препараты для быстрого выведения солей мочевой кислоты, а при реактивном или ревматоидном артрите — средства для коррекции иммунного ответа. Остеоартроз пока не поддается полному лечению, но курсовое применение хондропротекторов может замедлить его прогрессирование. Если боль в челюстном суставе связана с зубными проблемами, лечение проводит стоматолог.
Для снятия дискомфорта легкой или средней степени используются наружные средства с противовоспалительным, противоотечным и анальгезирующим действием:
- гели Вольтарен, Фастум, Найз, Артрозилен;
- мази Диклофенак, Индометацин, Ортофен.
После устранения острого воспаления в терапевтические схемы добавляются препараты для наружного применения с согревающим эффектом, такие как Наятокс, Випросал, Апизартрон. Они улучшают кровообращение в области ВНЧС и стимулируют восстановление тканей. В домашних условиях сустав можно прогревать с помощью полотняных мешочков с горячими льняными семенами или морской солью. Если боль в суставе челюсти ощущается около уха, к лечению подключается отоларинголог. Обычно для облегчения болевого синдрома применяются капли Отинум, Отипакс. Также назначается курс витаминов и микроэлементов для укрепления иммунной системы — Селмевит, Витрум, Центрум, Компливит, Мультитабс.
Своевременное обращение к врачу позволяет полностью устранить боль в челюстном суставе. Однако при развитии одной из патологий ситуация может усложниться. Дискомфорт при разговоре или жевании часто сигнализирует о наличии острого или хронического заболевания. Некоторые из них не поддаются окончательному лечению, но обращение к специалисту при первых симптомах поможет купировать патологию и избежать серьезных последствий.
Диагностика заболеваний челюстного сустава
Диагностика заболеваний челюстного сустава (темпоромандибулярного сустава, ТМС) является важным этапом в определении причин болей и дискомфорта при жевании. Правильная диагностика позволяет не только выявить заболевание, но и разработать эффективный план лечения. Процесс диагностики включает несколько ключевых этапов.
1. Сбор анамнеза
Первым шагом является сбор анамнеза. Врач задает вопросы о характере боли, ее локализации, продолжительности, а также о факторах, которые могут усугублять или облегчать состояние. Важно также сообщить о наличии других заболеваний, травмах челюсти, стоматологических процедурах и привычках, таких как скрежетание зубами (бруксизм).
2. Физикальное обследование
На следующем этапе проводится физикальное обследование. Врач осматривает челюсть, проверяет подвижность сустава, оценивает наличие отека, болезненности при пальпации и звуковых эффектов (щелчков, треска) при движении. Также может быть проведена проверка на наличие ограничений в открывании рта и жевательных движениях.
3. Инструментальные методы исследования
Для более точной диагностики могут быть назначены инструментальные методы исследования:
- Рентгенография: позволяет выявить изменения в костной структуре сустава и окружающих тканях.
- Магнитно-резонансная томография (МРТ): дает возможность получить детальные изображения мягких тканей, включая диски сустава, что помогает в диагностике заболеваний, таких как дисфункция ТМС.
- Компьютерная томография (КТ): используется для более глубокого анализа костных структур и выявления возможных аномалий.
4. Лабораторные исследования
В некоторых случаях могут быть назначены лабораторные исследования, такие как анализы крови, для исключения системных заболеваний, таких как ревматоидный артрит или инфекционные процессы.
5. Консультация специалистов
В зависимости от результатов первичной диагностики, может потребоваться консультация других специалистов, таких как стоматолог, ортодонт или ревматолог, для более комплексного подхода к лечению.
Таким образом, диагностика заболеваний челюстного сустава включает в себя комплексный подход, который позволяет выявить причины болей и разработать индивидуальный план лечения. Важно не игнорировать симптомы и своевременно обращаться к специалисту для предотвращения осложнений и улучшения качества жизни.
Рентгенологические методы
Рентгенологические методы играют ключевую роль в диагностике заболеваний челюстных суставов. Они позволяют визуализировать структуру суставов, выявлять изменения в костной ткани и оценивать состояние мягких тканей. Существует несколько основных рентгенологических методов, которые могут быть использованы для диагностики болей в челюстном суставе.
1. Обычная рентгенография
Обычная рентгенография является первым шагом в диагностике. Она позволяет получить общее представление о состоянии суставов и окружающих их костей. На рентгеновских снимках можно увидеть такие изменения, как остеоартрит, остеопороз, а также наличие переломов или других костных аномалий. Однако этот метод имеет свои ограничения, так как не всегда позволяет детально оценить мягкие ткани и суставной хрящ.
2. Компьютерная томография (КТ)
Компьютерная томография предоставляет более детализированные изображения, чем обычная рентгенография. Этот метод позволяет получить послойные изображения челюстных суставов, что помогает выявить даже небольшие изменения в их структуре. КТ особенно полезна для диагностики сложных случаев, таких как травмы или опухоли, а также для планирования хирургического вмешательства.
3. Магнитно-резонансная томография (МРТ)
Магнитно-резонансная томография является наиболее информативным методом для оценки состояния мягких тканей, включая суставной хрящ, связки и мышцы. МРТ позволяет выявить воспалительные процессы, дегенеративные изменения и другие патологии, которые могут вызывать боль в челюстном суставе. Этот метод не использует ионизирующее излучение, что делает его безопасным для пациентов.
4. Ультразвуковое исследование (УЗИ)
Ультразвуковое исследование также может быть использовано для оценки состояния челюстных суставов. Этот метод позволяет визуализировать мягкие ткани и оценить их состояние в реальном времени. УЗИ может быть полезным для диагностики воспалительных процессов, а также для контроля за динамикой лечения.
Каждый из этих методов имеет свои преимущества и недостатки, и выбор конкретного метода зависит от клинической ситуации и состояния пациента. Важно помнить, что рентгенологические исследования должны проводиться только по назначению врача, который сможет правильно интерпретировать результаты и назначить соответствующее лечение.
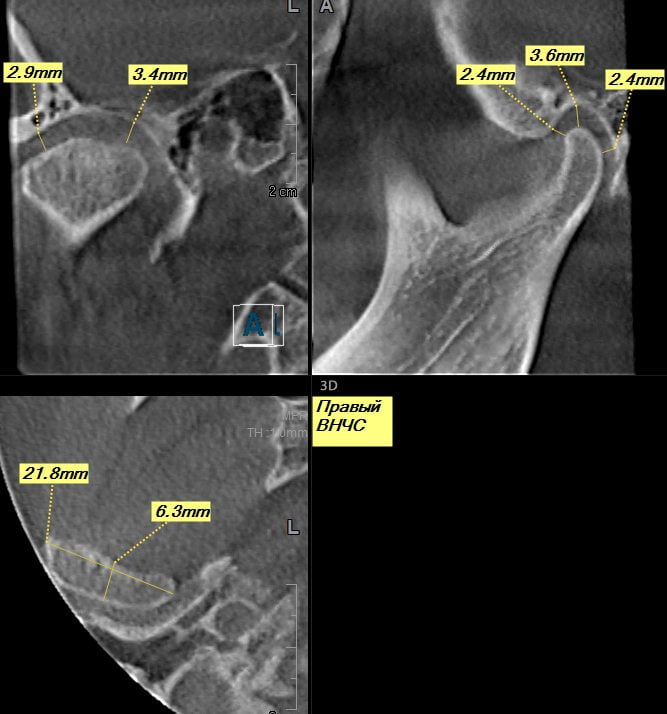
Магнитно-резонансная томография
Магнитно-резонансная томография (МРТ) является одним из наиболее эффективных методов диагностики заболеваний челюстно-лицевой области, включая суставы челюсти. Этот неинвазивный метод позволяет получить детализированные изображения мягких тканей, суставов и костей, что особенно важно для выявления причин болей в челюстном суставе.
При проведении МРТ используется сильное магнитное поле и радиоволны, что позволяет визуализировать внутренние структуры без применения рентгеновского излучения. Это делает МРТ безопасным и информативным методом, особенно для пациентов, которые не могут подвергаться рентгеновскому облучению.
В процессе исследования врач может оценить состояние суставного диска, хрящей, связок и окружающих тканей. Это особенно важно при подозрении на такие заболевания, как артрит, дисфункция височно-нижнечелюстного сустава (ВНЧС), травмы или опухоли. МРТ помогает выявить воспалительные процессы, дегенеративные изменения и другие патологии, которые могут быть причиной болей при жевании.
Подготовка к МРТ обычно не требует особых мер, однако пациентам может быть рекомендовано избегать пищи за несколько часов до процедуры, чтобы минимизировать дискомфорт во время исследования. Важно также сообщить врачу о наличии металлических имплантов, кардиостимуляторов или других устройств, так как они могут повлиять на результаты исследования.
Результаты МРТ обычно доступны в течение нескольких дней, и их интерпретация осуществляется специалистом, который может рекомендовать дальнейшие шаги в лечении на основе полученных данных. Важно помнить, что МРТ является лишь одним из этапов диагностики, и для полного понимания проблемы может потребоваться комплексный подход, включая клинический осмотр и другие методы исследования.
Таким образом, магнитно-резонансная томография является важным инструментом в диагностике болей в челюстном суставе, позволяя врачам точно определить причину дискомфорта и назначить соответствующее лечение.
Консультация стоматолога и ортопеда
При возникновении болей в челюстном суставе, особенно во время жевания, крайне важно обратиться за консультацией к специалистам, таким как стоматолог и ортопед. Эти врачи помогут определить причину дискомфорта и предложат соответствующее лечение.
Стоматолог может провести тщательное обследование полости рта, включая осмотр зубов, десен и челюстных суставов. Он может использовать рентгенографию для выявления возможных проблем, таких как кариес, воспаление или неправильный прикус, которые могут способствовать болям в челюсти. Важно отметить, что многие стоматологические проблемы могут проявляться болями в челюстном суставе, поэтому игнорировать симптомы не стоит.
Ортопед, в свою очередь, специализируется на заболеваниях опорно-двигательного аппарата, включая челюстные суставы. Он может оценить состояние суставов, связок и мышц, а также выявить наличие артрита или других заболеваний, которые могут вызывать боль. Ортопед может назначить дополнительные исследования, такие как МРТ или КТ, для более детального изучения состояния суставов.
На основании полученных данных стоматолог и ортопед могут разработать индивидуальный план лечения. Это может включать в себя:
- Медикаментозное лечение для снятия воспаления и боли.
- Физиотерапию для улучшения подвижности и уменьшения напряжения в мышцах.
- Использование специальных кап или шинирующих устройств для коррекции прикуса и разгрузки суставов.
- Хирургическое вмешательство в случае серьезных повреждений или заболеваний суставов.
Кроме того, важно следовать рекомендациям врачей по изменению образа жизни, таким как избегание жесткой пищи, снижение уровня стресса и выполнение специальных упражнений для укрепления мышц челюсти. Консультация специалистов поможет не только устранить болевые симптомы, но и предотвратить их повторное возникновение в будущем.