Острая боль в пояснице — это распространенная проблема, с которой сталкиваются многие люди, и она может возникать по различным причинам, от травм до заболеваний внутренних органов. В данной статье мы рассмотрим основные причины возникновения острой боли в пояснице, предоставим рекомендации по первой помощи, а также обсудим методы диагностики и лечения. Эта информация будет полезна для тех, кто хочет быстро справиться с болью и предотвратить ее повторное возникновение, а также для тех, кто стремится понять, когда необходимо обратиться к врачу.
Специфические и неспецифические боли
Согласно статистике, у 85% пациентов с люмбаго врачи не выявляют серьезных заболеваний. В таких случаях речь идет о неспецифических болях в нижней части спины (БНЧС), возникающих на фоне остеохондроза пояснично-крестцового отдела. Эти боли проявляются как мышечно-скелетный болевой синдром. В международной классификации болезней (МКБ-10) этому состоянию присвоен код М54.5.
Острые специфические боли в пояснице могут быть вызваны злокачественными опухолями, заболеваниями внутренних органов, поражениями центральной нервной системы, воспалительными процессами или травмами позвоночника.
Среди симптомов, указывающих на наличие специфической БНЧС, выделяются:
- возникновение болей в возрасте до 15 или старше 50 лет;
- немеханический характер болей (отсутствие облегчения после отдыха или смены положения);
- постепенное нарастание болевых ощущений;
- повышение температуры тела;
- необъяснимая потеря веса;
- утренняя скованность в спине;
- проблемы с мочеиспусканием;
- наличие онкологических заболеваний в анамнезе;
- изменения в анализах крови или мочи;
- симптомы, указывающие на поражение спинного мозга (расстройства чувствительности, мышечная слабость или паралич).
Специфические БНЧС могут свидетельствовать о наличии инфекционных, ревматических, онкологических, сосудистых или гематологических заболеваний. Они также могут возникать при патологиях внутренних органов, таких как желудок или поджелудочная железа, а также органов мочеполовой системы, например, почек. У пожилых людей специфические боли могут указывать на развитие остеопороза.
Специфические БНЧС составляют лишь 8-10% всех случаев люмбаго. Еще реже (3-5%) боли и прострелы в пояснице возникают из-за компрессионной радикулопатии, связанной с защемлением и повреждением нервных корешков пояснично-крестцового отдела.
Острая боль в пояснице является распространенной проблемой, с которой сталкиваются многие люди. Врачи отмечают, что причины могут варьироваться от мышечных спазмов и травм до более серьезных заболеваний, таких как грыжи межпозвоночных дисков или остеохондроз. Первая помощь включает в себя покой, применение холодных компрессов и, при необходимости, нестероидные противовоспалительные препараты.
Для точной диагностики важно обратиться к специалисту, который может назначить рентген, МРТ или другие исследования. Лечение зависит от причины боли и может включать физиотерапию, медикаментозную терапию или в редких случаях хирургическое вмешательство. Врачи подчеркивают, что ранняя диагностика и адекватное лечение могут значительно улучшить качество жизни пациента и предотвратить повторные эпизоды боли.
Виды болей
В зависимости от механизма возникновения различают три типа болей в спине: ноцицептивные, невропатические и психогенные. Ноцицептивные боли возникают из-за раздражения ноцицепторов — чувствительных нервных окончаний, расположенных в позвоночнике и некоторых внутренних органах.
Классификация ноцицептивной боли:
- локальная. Проявляется в виде диффузной, ноющей боли, локализующейся в области позвоночника. Интенсивность ощущений может варьироваться в зависимости от положения тела;
- отраженная. Не имеет четкой локализации и не уменьшается при смене положения. Часто возникает при заболеваниях внутренних органов, таких как желудок, почки или поджелудочная железа.
Таблица 1. Локализация ноцицепторов и причины их раздражения
| Локализация | Причина возникновения болей |
| Надкостница позвонков | Спондилез или повреждение надкостницы в результате травм |
| Наружная треть фиброзного кольца межпозвоночных дисков | Окостенение фиброзного кольца на фоне остеохондроза, его повреждение при протрузиях или грыжах |
| Твердая мозговая оболочка | Раздражение рецепторов оболочки из-за травмы, опухоли или сужения позвоночного канала |
| Фасеточные суставы | Дисфункция или спондилоартроз дугоотростчатых суставов позвоночника |
| Задняя продольная, желтая и межостистые связки | Травмы связок остеофитами или воспалительные процессы в межпозвоночных суставах |
| Эпидуральная жировая клетчатка | Образование эпидуральных абсцессов, гематом, опухолей как злокачественного, так и доброкачественного характера |
| Паравертебральные мышцы | Мышечное перенапряжение или спазмы из-за нарушений в работе межпозвоночных суставов |
| Стенки артерий и вен | Сдавление сосудов спазмированными мышцами или деформированными структурами позвоночника |
| Мышцы поясницы | Болезненные ощущения возникают на фоне миофасциальных синдромов, развивающихся из-за длительного сидения в неудобной позе или частых стрессов |
| Внутренние органы | Раздражение ноцицепторов в результате воспалительных процессов в почках, поджелудочной железе и других органах |
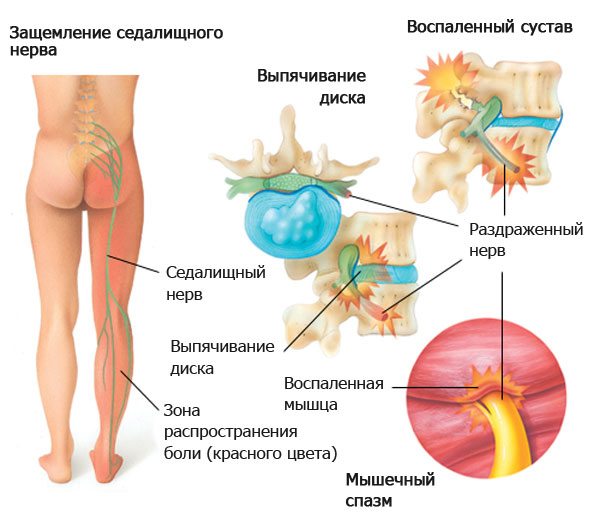
Невропатические боли возникают из-за повреждения (защемления, воспаления, демиелинизирующих заболеваний) спинномозговых корешков или нервов пояснично-крестцового сплетения. Эти боли часто имеют стреляющий характер и могут иррадиировать в нижние конечности.
Психогенные боли связаны со стрессами, депрессиями, неврозами, истерическими расстройствами, посттравматическим синдромом и вегетососудистой дистонией. Они могут проявляться в различных формах и с разной интенсивностью.
Односторонняя острая боль в пояснице, локализующаяся слева или справа, обычно имеет невропатическую природу и может указывать на невралгию, радикулит или радикулопатию.

| Причины острой боли в пояснице | Первая помощь | Диагностика и лечение |
|---|---|---|
| Мышечное напряжение | Отдых | Физикальное обследование |
| Межпозвоночная грыжа | Лед на область боли | МРТ или КТ |
| Остеохондроз | Обезболивающие препараты | Рентген |
| Травмы и ушибы | Компрессы | Консультация невролога |
| Заболевания внутренних органов | Избегать физической активности | УЗИ органов брюшной полости |
| Сколиоз | Легкие растяжки | Физиотерапия |
Факторы, провоцирующие появление люмбаго
Острая боль в пояснице чаще всего возникает из-за дегенеративно-дистрофических заболеваний позвоночника. В первую очередь страдают межпозвоночные диски и фасеточные суставы, затем могут быть затронуты связки, мышцы, сухожилия и фасции.
Болевые ощущения, связанные с заболеваниями опорно-двигательной системы, обычно имеют механическую природу. Это означает, что они усиливаются при нагрузке на структуры позвоночника.
Факторы, способствующие возникновению острой и резкой боли в пояснице:
- переохлаждение;
- травмы спины;
- резкие движения без предварительной подготовки;
- поднятие тяжестей;
- длительное нахождение в неудобной позе.
При травмах люмбаго возникает из-за механического повреждения структур позвоночника. Долгое сидение в неправильной позе может привести к мышечным спазмам или защемлению нервов, что вызывает болезненные ощущения. Подъем тяжестей может способствовать образованию грыж межпозвоночных дисков, а переохлаждение может вызвать невралгию или воспаление нервов, образующих седалищный нерв.
Некоторые люди отмечают: «Я нагнулся и теперь не могу разогнуться из-за острой боли в пояснице». Это может свидетельствовать о пояснично-крестцовом радикулите или наличии грыжи межпозвоночного диска. Острая боль в пояснице может возникать при наклоне вперед или поднятии тяжестей, а затем усиливаться при активных движениях ногами, кашле, чихании или натуживании.
Причины острых болей в пояснице
Болезненные ощущения в спине, не связанные с физической нагрузкой, могут указывать на воспалительные процессы в внутренних органах, злокачественные опухоли или их метастазы. Резкая боль в поясничной области, усиливающаяся при движении, чаще всего свидетельствует о проблемах с позвоночником, защемлении спинномозговых корешков или повреждении периферических нервов.
Не знаете, как справиться с острой болью в пояснице и какие меры предпринять в домашних условиях? Обезболить неприятные ощущения можно с помощью специальных мазей и сухого тепла. Однако, как только станет легче, обязательно обратитесь к врачу. Специалист проведет обследование, поставит диагноз и назначит необходимое лечение.
Миофасциальный болевой синдром
Причиной данной патологии является мышечное перенапряжение, вызванное интенсивной физической активностью, психоэмоциональными расстройствами или длительным пребыванием в одной позе, будь то сидя или лежа. Болезненные ощущения возникают из-за раздражения ноцицепторов в мышцах под воздействием молочной кислоты, цитокинов, простагландинов, биогенных аминов, нейрокининов и других веществ.
Важно отметить, что развитие миофасциальных мышечных синдромов не связано с остеохондрозом позвоночника.
Среди характерных признаков данной патологии можно выделить:
- ноцицептивный характер болевых ощущений;
- спастическое сокращение мышц спины;
- ограничение подвижности в позвоночнике;
- наличие триггерных зон — уплотнений в мышцах, нажатие на которые усиливает боль;
- болезненность при пальпации паравертебральных точек;
- отсутствие неврологических симптомов.
Миофасциальные болевые синдромы проявляются как ноющей, так и резкой острой болью в области поясницы. Боль усиливается при разгибании позвоночника, поворотах туловища, длительном стоянии и нахождении в положении лежа на животе. Длительное мышечное напряжение может привести к рефлекторному искривлению позвоночника, что, в свою очередь, может вызвать дегенеративно-дистрофические изменения.
Миофасциальные болевые синдромы могут проявляться как в острой, так и в хронической форме.

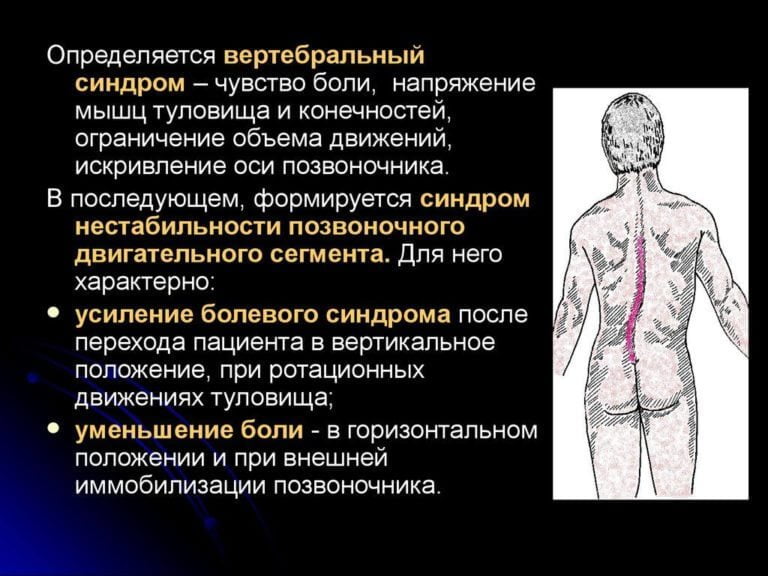
Мышечно-тонический болевой синдром
Чаще всего данное состояние возникает из-за раздражения ноцицепторов в области фасеточных суставов позвоночника. В редких случаях источником болей могут быть твердая мозговая оболочка, оболочки спинномозговых корешков, а также задние или передние продольные связки. Мышечно-тонический болевой синдром обычно развивается на фоне остеохондроза или спондилоартроза в пояснично-крестцовом отделе позвоночника.
Болевые ощущения в спине вызывают рефлекторный спазм мышц. В дальнейшем спазмированные мышцы становятся причиной новых болей, что снижает подвижность в поясничной области.
Мышечно-тонический синдром можно отличить по одному характерному признаку: у пациентов с этой патологией острые боли в пояснице уменьшаются, когда они принимают положение на боку с согнутыми ногами.
Компрессионная радикулопатия
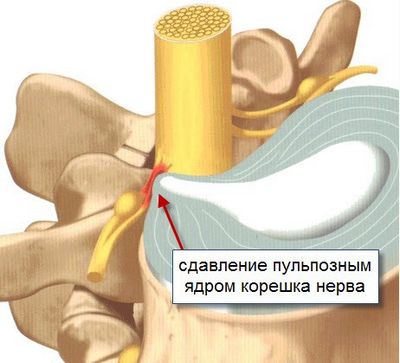
Радикулярные боли возникают из-за повреждения одного или нескольких корешков спинного мозга. Они проявляются резкими или жгучими болями в пояснице. У пациента наблюдаются нарушения чувствительности и парестезии в области, иннервируемой затронутым корешком. В редких случаях могут возникать двигательные расстройства.
Основные причины радикулярных болей:
- Сжатие нервного корешка из-за острого выпячивания диска в центральный канал позвоночника;
- Дегенеративные изменения в позвоночнике (спондилез, спондилоартроз, гипертрофия желтой связки, спондилолистез);
- Острая межпозвоночная грыжа, когда вещества, выходящие из студенистого ядра, вызывают асептическое воспаление, отек и ишемию спинномозгового корешка.
Болевой синдром при компрессионной радикулопатии обычно смешанный. Он включает как ноцицептивные, так и невропатические боли. Это связано с тем, что на фоне радикулопатии часто развивается рефлекторный мышечно-тонический болевой синдром.
При повреждении спинномозговых корешков врачи могут обнаружить положительный симптом Ласега: прямую нижнюю конечность не удается поднять выше 30-50 градусов.
Чаще всего повреждаются пятый поясничный (L5) или первый крестцовый (S1) спинномозговой корешок.
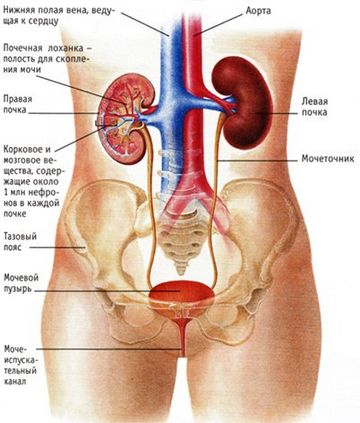
Заболевания внутренних органов
Согласно статистике, заболевания почек вызывают острые боли в пояснице в 6% случаев. Реже дискомфорт в спине связан с заболеваниями поджелудочной железы, печени, желудка, двенадцатиперстной кишки или органов малого таза.
Среди симптомов, указывающих на поражение внутренних органов, выделяются:
- повышение температуры;
- озноб, потливость, общая слабость и апатия;
- тошнота, рвота, снижение аппетита;
- колебания артериального давления;
- отеки на теле;
- нарушения мочеиспускания;
- отсутствие зависимости между интенсивностью боли и положением тела.
Двусторонние боли в спине часто возникают при пиелонефрите и гломерулонефрите — воспалительных процессах в почках. Обычно они имеют тупой, тянущий характер.
Острая боль в левой или правой стороне поясницы чаще всего указывает на почечную колику. Она может иррадиировать по мочеточникам в наружные половые органы и внутреннюю поверхность бедра.
При панкреатите (воспалении поджелудочной железы) наблюдается опоясывающая боль, которая чаще выражена с левой стороны.
Острые боли в пояснице при беременности
Основной причиной сильной боли в пояснице у беременных женщин является увеличенная нагрузка на спину. Эти неприятные ощущения обычно начинают проявляться не ранее пятого месяца беременности и исчезают после родов. Боли также могут возникать во время ложных схваток, известных как схватки Брэкстона-Хикса.
Не знаете, как облегчить острую боль в пояснице во время беременности? Обратитесь к своему гинекологу. Он подберет безопасное средство, которое не навредит вашему малышу.
Что нужно для выявления причины люмбаго
При резких болях в пояснице первым делом следует обратиться к невропатологу или врачу-вертебрологу. Квалифицированный специалист сможет заподозрить наличие патологии уже на этапе беседы и осмотра. Для точного определения диагноза врач может назначить дополнительные обследования и анализы.
Методы, которые могут понадобиться для подтверждения диагноза:
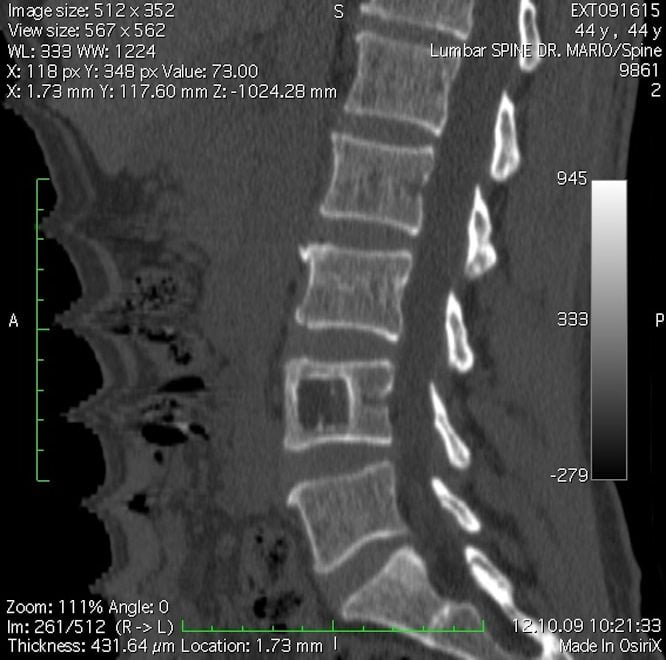
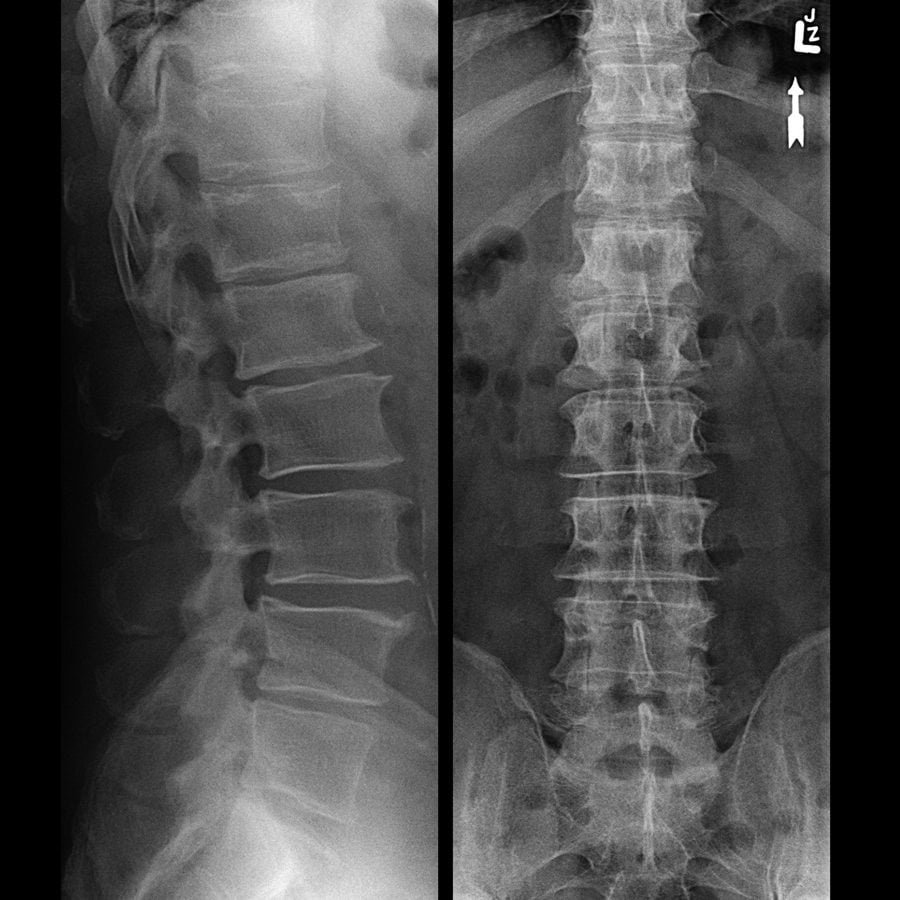
- рентгенография позвоночника. Этот метод особенно полезен для диагностики запущенных форм остеохондроза. На рентгеновских снимках можно увидеть изменения в расстоянии между позвонками и наличие остеофитов;
- МРТ позвоночного столба. Эта методика позволяет обнаружить практически любые патологические изменения в позвонках, межпозвонковых дисках и суставах. Магнитно-резонансная томография помогает выявить остеохондроз и спондилоартроз даже на ранних стадиях;
- миелография. Это исследование включает рентгенконтрастное обследование позвоночника. Метод позволяет выявить абсцессы, опухоли, сужение позвоночного канала, грыжи и разрывы межпозвоночных дисков;
- общеклинические исследования. Эти анализы помогают обнаружить признаки воспалительного процесса в крови или моче. Сдача анализов может быть полезна для диагностики заболеваний почек, поджелудочной железы и других органов.
Не занимайтесь самолечением при острой боли в пояснице. При дискомфорте в спине лучше сразу обратиться к врачу. Специалист выяснит причину люмбалгии и предложит соответствующее лечение.
Первая помощь при острой боли в пояснице
Что делать, если внезапно возникло люмбаго? Как уменьшить болевой синдром и быстро улучшить состояние? Какие методы наиболее эффективны для снятия острого дискомфорта в пояснице в домашних условиях?
Прежде всего, избегайте тяжелых физических нагрузок и длительного пребывания в одной позе. В первые дни после появления симптомов рекомендуется соблюдать постельный режим на умеренно жесткой кровати. После улучшения состояния полезно поддерживать умеренную физическую активность, что способствует улучшению кровообращения и ускоряет процесс выздоровления.
Для облегчения острой боли в пояснице можно использовать нестероидные противовоспалительные средства (НПВС). Они обладают выраженным противовоспалительным эффектом и могут применяться в виде мазей или таблеток.
Препараты, помогающие справиться с болевым синдромом:
- Диклофенак;
- Ибупрофен;
- Кетопрофен;
- Ацеклофенак;
- Лорноксикам;
- Целекоксиб;
- Мелоксикам.
Для снятия мышечного напряжения и улучшения подвижности позвоночника применяются миорелаксанты центрального действия. Исследования подтвердили их эффективность в борьбе с острой болью в спине. Наиболее распространенные препараты этой группы — Толперизон, Баклофен и Тизанидин.
Совместное применение НПВС и миорелаксантов значительно повышает эффективность лечения по сравнению с использованием только одного из этих средств.

Лечение острой боли
Лечебные меры при люмбаго зависят от его причин. Если боли вызваны заболеваниями внутренних органов, пациента направляют на госпитализацию в терапевтическое, нефрологическое, гастроэнтерологическое, хирургическое или другое профильное отделение. В таких условиях больного дополнительно обследуют и проводят необходимое лечение.
Если боли в пояснице неспецифические, пациенту назначают медикаменты и физиотерапевтические процедуры. Среди последних особенно эффективны рефлексотерапия, массаж и мануальная терапия. При острых болях в пояснице полезны специальные физические упражнения, которые улучшают подвижность позвоночника, снимают мышечный спазм и облегчают состояние пациента.

Профилактика болей в пояснице
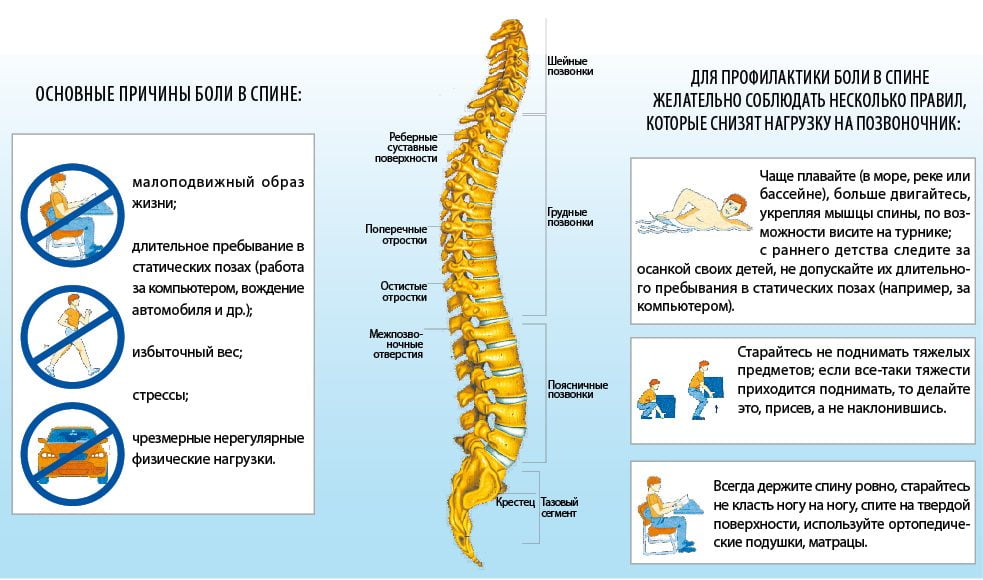
Профилактика болей в пояснице играет ключевую роль в поддержании здоровья опорно-двигательного аппарата и предотвращении развития хронических заболеваний. Существует множество факторов, способствующих возникновению болей в пояснице, и их устранение или минимизация может значительно снизить риск возникновения этой проблемы.
Правильная осанка
Поддержание правильной осанки как при сидении, так и при стоянии является одним из основных аспектов профилактики болей в пояснице. При сидении важно, чтобы спина была прямая, а ноги стояли на полу или на подставке. Использование эргономичных стульев и столов может помочь создать комфортные условия для работы. При стоянии следует распределять вес тела равномерно на обе ноги и избегать длительного пребывания в одной позе.
Физическая активность
Регулярные физические упражнения укрепляют мышцы спины и живота, что способствует поддержанию стабильности позвоночника. Рекомендуется включать в свою программу тренировки такие виды активности, как плавание, йога, пилатес и силовые тренировки. Эти упражнения помогают улучшить гибкость, силу и выносливость, что в свою очередь снижает риск травм и болей в пояснице.
Правильная техника подъема тяжестей
При подъеме тяжелых предметов необходимо соблюдать правильную технику, чтобы избежать перегрузки поясничного отдела. Рекомендуется сгибать колени и держать предмет близко к телу, используя силу ног, а не спины. Это поможет минимизировать нагрузку на позвоночник и снизить риск травм.
Контроль веса
Избыточный вес создает дополнительную нагрузку на позвоночник, что может привести к болям в пояснице. Поддержание здорового веса через сбалансированное питание и регулярные физические нагрузки поможет снизить риск возникновения болей. Важно следить за рационом, включая в него достаточное количество фруктов, овощей, белков и здоровых жиров.
Удобная обувь
Выбор правильной обуви также играет важную роль в профилактике болей в пояснице. Обувь должна быть удобной, с хорошей поддержкой свода стопы и амортизацией. Избегайте высоких каблуков и обуви с плоской подошвой, так как они могут нарушать баланс и приводить к неправильной осанке.
Регулярные медицинские осмотры
Регулярные медицинские осмотры и консультации с врачом помогут выявить потенциальные проблемы с позвоночником на ранних стадиях. Это может включать в себя осмотр у ортопеда или невролога, а также выполнение необходимых диагностических процедур, таких как рентген или МРТ, если это необходимо.
Следуя этим рекомендациям, можно значительно снизить риск возникновения болей в пояснице и улучшить общее состояние здоровья. Профилактика является важной частью заботы о своем теле и позволяет избежать серьезных проблем в будущем.
Реабилитация после острого болевого эпизода
Реабилитация после острого болевого эпизода в пояснице является важным этапом восстановления, который помогает предотвратить рецидивы и улучшить качество жизни пациента. Правильный подход к реабилитации включает в себя несколько ключевых аспектов: восстановление функциональности, укрепление мышечного корсета, коррекция осанки и обучение правильным движениям.
1. Первоначальный этап реабилитации
Сразу после обострения боли важно обеспечить покой и минимизировать физическую активность. В первые 48-72 часа рекомендуется использовать холодные компрессы для уменьшения воспаления и боли. После этого можно переходить к легким упражнениям на растяжение и укрепление мышц, которые не вызывают дискомфорта.
2. Физическая терапия
Физическая терапия играет ключевую роль в реабилитации. Специалист может разработать индивидуальную программу упражнений, направленную на восстановление подвижности и силы. Упражнения могут включать:
- Растяжение мышц спины и ног;
- Укрепляющие упражнения для мышц кора;
- Аэробные нагрузки (например, ходьба или плавание) для улучшения общей физической формы.
3. Коррекция осанки
Правильная осанка является важным аспектом профилактики болей в пояснице. Специалисты могут обучить пациента правильным позициям при сидении, стоянии и подъеме тяжестей. Использование ортопедических средств, таких как специальные стулья или матрасы, также может помочь в поддержании правильной осанки.
4. Обучение правильным движениям
Важно научиться выполнять повседневные действия без риска повторной травмы. Это включает в себя техники подъема и переноса тяжестей, а также правильные способы наклона и поворота тела. Обучение может проводиться как физиотерапевтом, так и специалистом по реабилитации.
5. Психологическая поддержка
Не менее важным аспектом реабилитации является психологическая поддержка. Хроническая боль может вызывать стресс и депрессию, поэтому важно обеспечить пациенту доступ к психологическим консультациям или группам поддержки. Это поможет справиться с эмоциональными аспектами боли и повысить мотивацию к восстановлению.
6. Постепенное возвращение к активности
По мере улучшения состояния пациента следует постепенно увеличивать уровень физической активности. Это может включать возвращение к привычным занятиям спортом или физической работе. Однако важно следить за реакцией организма и избегать перегрузок, чтобы не спровоцировать новый болевой эпизод.
Реабилитация после острого болевого эпизода в пояснице требует комплексного подхода и времени. Своевременное обращение к специалистам и соблюдение рекомендаций помогут восстановить здоровье и предотвратить повторные эпизоды боли.
Психологические аспекты хронической боли
Хроническая боль в пояснице не только физически истощает человека, но и оказывает значительное влияние на его психологическое состояние. Психологические аспекты хронической боли могут быть как причиной, так и следствием болевого синдрома, создавая замкнутый круг, который сложно разорвать без комплексного подхода к лечению.
Одним из основных факторов, способствующих развитию хронической боли, является стресс. Постоянное беспокойство о состоянии здоровья, страх перед движением или физической активностью могут усиливать восприятие боли. Исследования показывают, что люди, испытывающие высокий уровень стресса, чаще сообщают о более интенсивной боли и менее эффективном лечении.
Кроме того, депрессия и тревожные расстройства часто сопутствуют хронической боли. Эти состояния могут снижать болевой порог, что приводит к усилению ощущений боли. Люди с депрессией могут воспринимать свою боль как более интенсивную и невыносимую, что в свою очередь может усугублять их эмоциональное состояние и приводить к социальной изоляции.
Психологические факторы также могут влиять на восприятие боли через механизмы, связанные с вниманием и ожиданием. Например, если человек ожидает, что боль вернется, он может быть более чувствителен к ней, чем тот, кто настроен на позитивный исход. Это подчеркивает важность психотерапевтических подходов в лечении хронической боли, таких как когнитивно-поведенческая терапия, которая помогает изменить негативные мысли и поведенческие реакции на боль.
Социальная поддержка также играет важную роль в управлении хронической болью. Люди, имеющие крепкие социальные связи, как правило, лучше справляются с болевыми синдромами. Поддержка со стороны семьи и друзей может снизить уровень стресса и улучшить общее эмоциональное состояние, что, в свою очередь, может способствовать уменьшению болевых ощущений.
Важно отметить, что лечение хронической боли должно быть комплексным и учитывать как физические, так и психологические аспекты. Включение психологической помощи в план лечения может значительно повысить его эффективность, улучшить качество жизни пациента и помочь ему вернуться к активной жизни.