Синдром Рейтера — это воспалительное заболевание, которое может затрагивать суставы, глаза и мочеполовую систему, и его проявления могут значительно различаться у мужчин и женщин. Важно понимать симптомы и причины этого заболевания, чтобы своевременно обратиться за медицинской помощью и избежать серьезных осложнений. В данной статье мы рассмотрим основные симптомы болезни Рейтера, методы диагностики и особенности лечения для обоих полов, что поможет читателям лучше ориентироваться в этом заболевании и принимать обоснованные решения о своем здоровье.
Краткое описание заболевания
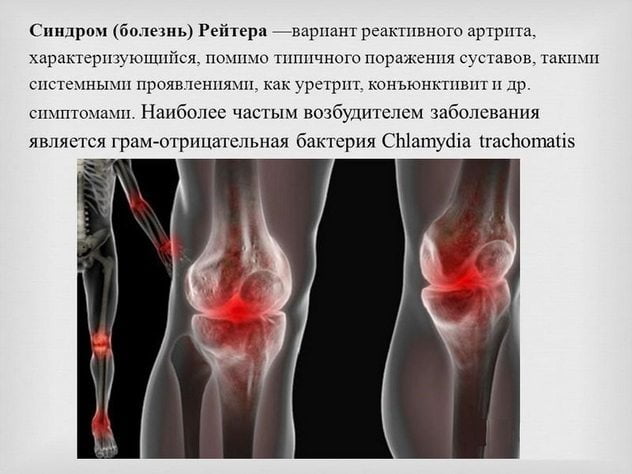
Синдром Рейтера — это ревматическое воспалительное заболевание, возникающее из-за инфекций, связанных с мочеполовой системой или кишечником. Чаще всего оно развивается после заражения хламидиями. Эти микроорганизмы могут долгое время находиться в клетках хозяина в виде непостоянных структур в цитоплазме. Синдром Рейтера протекает в две стадии. Первая стадия — инфекционная — характеризуется наличием возбудителя в мочеполовой системе или кишечнике. На второй, иммунопатологической стадии, происходит активация возбудителя, что приводит к поражению конъюнктивы и синовиальных оболочек суставов.
Врачи отмечают, что болезнь Рейтера, являющаяся реактивным артритом, проявляется схожими симптомами как у мужчин, так и у женщин, хотя у представителей разных полов могут быть некоторые отличия. Основные симптомы включают воспаление суставов, боль в области таза и покраснение глаз. У мужчин чаще наблюдаются урогенитальные проявления, такие как уретрит, в то время как у женщин могут возникать более выраженные кожные высыпания и проблемы с менструальным циклом. Лечение болезни Рейтера обычно включает противовоспалительные препараты, а в некоторых случаях — антибиотики для устранения инфекционного фактора. Важно, чтобы пациенты обращались к врачу при первых симптомах, так как ранняя диагностика и адекватная терапия могут значительно улучшить качество жизни и предотвратить развитие осложнений. Врачи подчеркивают необходимость комплексного подхода к лечению, включая физическую реабилитацию и изменение образа жизни.

Причины появления синдрома Рейтера
Патогенез синдрома Рейтера связан с нарушениями в работе иммунной системы. При проникновении инфекционных агентов в организм происходит взаимодействие с антигенами HLA B27, что приводит к образованию сложных белковых комплексов. В ответ на это вырабатываются антитела, которые начинают атаковать собственные клетки. В зависимости от причины возникновения выделяют две формы заболевания:
- спорадическая (болезнь Рейтера), возникающая после урогенитальных инфекций;
- эпидемическая (синдром Рейтера), вызванная возбудителями кишечных инфекций, таких как дизентерия, иерсиниоз и сальмонеллез.
Также установлена наследственная предрасположенность к данному заболеванию. Оно чаще всего диагностируется у людей, чьи близкие родственники страдали от псориаза, анкилозирующего спондилоартрита или двустороннего воспаления крестцово-подвздошных суставов.
| Симптомы | Мужчины | Женщины |
|---|---|---|
| Боль в суставах | Часто проявляется в коленях | Может проявляться в мелких суставах |
| Конъюнктивит | Часто встречается | Может быть менее выражен |
| Уретрит | Часто наблюдается | Реже встречается |
| Кожные проявления | Псориатическая сыпь | Могут быть различные дерматиты |
| Усталость и общее недомогание | Часто отмечается | Может быть выражено сильнее |
| Лихорадка | Возможна | Возможна |
| Проблемы с сердцем | Редко, но возможно | Редко, но возможно |
Симптоматика патологии
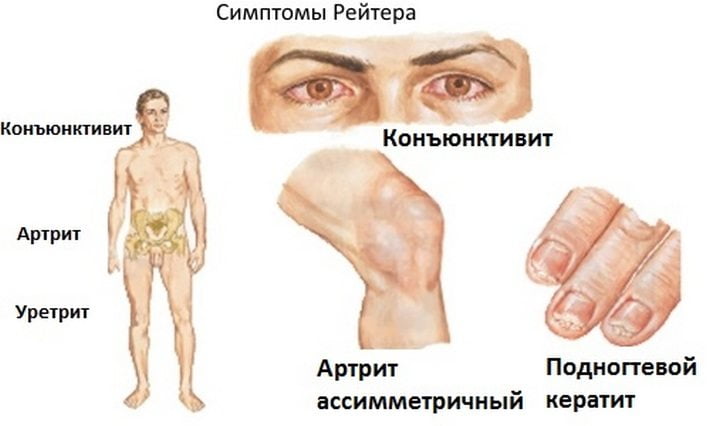
Синдром Рейтера характеризуется воспалением мелких и крупных суставов, а также поражением мочеполового тракта, глаз, кожи и слизистых оболочек. Без медицинской помощи могут возникнуть осложнения, затрагивающие почки, аорту и сердце. Заболевание может протекать в острой форме (до шести месяцев), затяжной (до года) или хронической (более 12 месяцев).
Поражение глаз
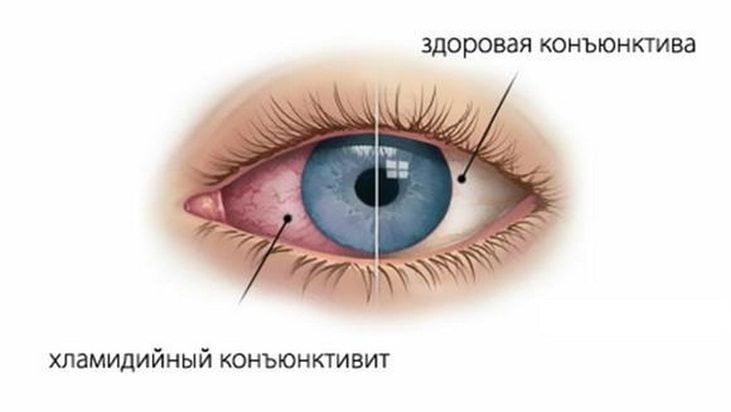
При синдроме Рейтера могут возникать различные заболевания глаз, такие как конъюнктивит, ирит, увеит, иридоциклит, ретинит, кератит и ретробульбарный неврит. Поражения слизистых оболочек глаз проявляются болями, светобоязнью, слезотечением и гиперемией (избыточным кровенаполнением сосудов). Также могут наблюдаться двоение изображений, появление «мушек», темных пятен и цветных кругов перед глазами. Симптомы конъюнктивита могут быть незначительными, исчезать на время и затем вновь проявляться. Однако чаще всего интенсивные боли в глазах и ухудшение остроты зрения становятся основными причинами обращения пациентов за медицинской помощью.
Со стороны мочеполовой системы
Болезнь Рейтера начинается с уретрита — воспаления стенок уретры (мочеиспускательного канала). Пациенты сначала испытывают зуд, жжение и дискомфорт только во время мочеиспускания. Со временем эти симптомы могут проявляться в любое время. Увеличивается частота позывов к мочеиспусканию, при этом выделяется небольшое количество мутной мочи. Кожа вокруг уретры становится красной и воспаленной, а при прикосновении ощущается болезненность. В редких случаях уретрит может протекать без явных симптомов, однако лабораторные анализы могут показать скрытое воспаление, проявляющееся в повышенном уровне лейкоцитов.
Суставы
Основным признаком синдрома Рейтера является реактивный артрит, который обычно проявляется через 4-6 недель после инфекции мочеполовой системы. Для этого заболевания характерно поэтапное вовлечение суставов в воспалительный процесс: сначала поражаются центральные суставы, затем более удалённые. Чаще всего наблюдается асимметричное поражение межфаланговых, плюснефаланговых, голеностопных и коленных суставов ног. Пациенты испытывают боли в суставах, усиливающиеся при движении, а также отечность и ограничение подвижности. Кожа над поражёнными суставами может покраснеть и стать горячей на ощупь. Синдром Рейтера часто сопровождается сакроилеитом, пяточными бурситами, шпорами и тендинитами.
Другие симптомы
В 30-50% случаев поражаются слизистые и кожные покровы. Слизистая рта воспаляется, что проявляется в виде глоссита или стоматита. У мужчин может развиваться баланопостит — острое или хроническое воспаление внутреннего слоя крайней плоти и головки полового члена, а также баланит — воспаление кожи головки полового члена. Часто возникают красные папулы, эритематозные пятна и участки с интенсивным шелушением на ладонях и стопах. Если человек долго не обращается за медицинской помощью, это может привести к лимфаденопатии, миокардиту, миокардиодистрофии, очаговой пневмонии, плевриту, амилоидозу почек и нефриту. При осложненном течении синдрома Рейтера высока вероятность развития бесплодия и эректильной дисфункции.
К какому специалисту обратиться
Симптомы синдрома Рейтера разнообразны, что заставляет пациентов обращаться к урологам, офтальмологам, ортопедам, нефрологам и кардиологам. Врачи этих специальностей имеют необходимые знания для диагностики аутоиммунных заболеваний. После обследований пациента направляют к ревматологу для дальнейшего лечения. Также полезно обратиться к терапевту — врачу общей практики, который оценит клинические проявления и выпишет направление к ревматологу.
Общие принципы диагностики
В диагностике синдрома Рейтера участвуют не только ревматологи, но и венерологи, урологи, офтальмологи и гинекологи. Общеклинические исследования могут выявить гипохромную анемию, лейкоцитоз и повышенную скорость оседания эритроцитов (СОЭ). Увеличение лейкоцитов в моче определяется с помощью проб по Нечипоренко и трехстаканной методики. Биохимические анализы показывают повышенные уровни:
- глобулинов;
- серомукоидов;
- сиаловых кислот;
- фибрина;
- С-реактивных белков.
Для выявления хламидий биологические образцы, такие как сперма, синовиальная жидкость, а также соскобы с уретры и конъюнктивы, окрашиваются по методу Романовского-Гимзе. Инфекционные агенты также обнаруживаются с помощью полимеразной цепной реакции и иммуноферментного анализа. Наиболее информативным инструментальным методом является рентгенография, на снимках которой видны частичные сращения суставных щелей, эрозии, шпоры и односторонний сакроилеит.
Как лечить синдром Рейтера
Терапия синдрома Рейтера направлена на устранение симптомов, нормализацию иммунного ответа и предотвращение прогрессирования заболевания. Основная цель лечения — достичь стабильной ремиссии с помощью медикаментов, физиотерапии и лечебной физкультуры.
Медикаментозная терапия
В терапевтические схемы лечения синдрома Рейтера обязательно включают иммунокорригирующие средства, такие как иммуномодуляторы, адаптогены и индукторы интерферона. Эти препараты помогают восстановить функционирование иммунной системы и повышают устойчивость организма к провоцирующим факторам. При тяжелом течении заболевания может быть назначена антигистаминная терапия, включающая курсовый прием противоаллергических препаратов. В случае необходимости пациентам рекомендуют экстракорпоральную гемокоррекцию, включая плазмаферез, каскадную фильтрацию плазмы и криоаферез.
Антибактериальное лечение
Антибиотикотерапия проводится курсами продолжительностью от 14 до 20 дней с перерывами между ними, обычно в количестве 2-3 курсов. В ходе лабораторных исследований определяются тип инфекционных микроорганизмов и их устойчивость к различным медикаментам. При разработке лечебного плана учитываются препараты, к которым возбудители наиболее чувствительны. В зависимости от ситуации могут быть использованы следующие антибактериальные средства в различных сочетаниях:
- тетрациклины — в основном Доксициклин;
- фторхинолоны — Ломефлоксацин, Офлоксацин, Ципрофлоксацин;
- макролиды — Кларитромицин, Азитромицин, Эритромицин.
Реже применяются цефалоспорины второго и третьего поколения, а также полусинтетические пенициллины, защищенные клавулановой кислотой. Обычно антибиотикотерапия дополняется приемом гепатопротекторов, противогрибковых препаратов, протеолитических ферментов и поливитаминов.
Противовоспалительная терапия
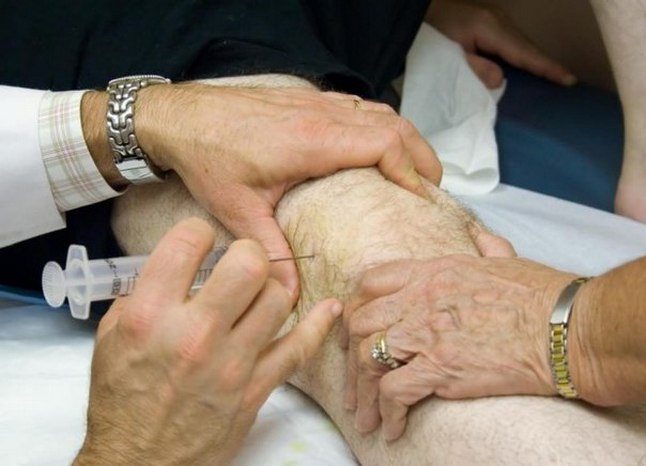
Для устранения воспалительных процессов в суставах применяются различные лекарственные формы. Инъекционные растворы, вводимые внутримышечно, периартикулярно или внутрисуставно, эффективно справляются с острыми воспалениями. Умеренные боли и воспалительные реакции можно облегчить таблетированными препаратами. Легкий дискомфорт устраняется местным применением мазей и гелей.
| Противовоспалительные препараты | Наименования лекарственных средств |
| Базисные средства | Сульфасалазин, Метотрексат, Азатиоприн, Циклоспорин, Пеницилламин |
| Нестероидные противовоспалительные препараты | Целекоксиб, Эторикоксиб, Рофекоксиб, Нимесулид, Ибупрофен, Ксефокам, Индометацин, Кетопрофен, Мелоксикам, Диклофенак |
| Глюкокортикостероиды | Преднизолон, Дипроспан, Метилпреднизолон, Флостерон, Дексаметазон |
| Наружные средства | Вольтарен, Фастум, Артрозилен, Долгит, Диметилсульфоксид, Ортофен, Быструмгель |
Физиотерапия
Сразу после устранения острого воспалительного процесса и облегчения сильных болей пациентам назначают физиотерапию. Включают УВЧ-терапию, диатермию, магнитотерапию и лазеротерапию. Часто применяются электрофорез или ультрафонофорез с протеолитическими ферментами, гормональными препаратами, анестетиками, витаминами группы B и хондропротекторами. В период ремиссии рекомендуются грязелечение, классический и вакуумный массаж, а также сероводородные, жемчужные, углекислые, радоновые ванны и минеральные воды.
При длительных и трудно поддающихся лечению инфекциях используется ультрафиолетовое облучение крови. Для этого из вены пациента берут небольшое количество крови, которое проходит через специальный аппарат для облучения ультрафиолетовыми лучами.
Лечебная физкультура
Регулярные занятия лечебной физкультурой эффективно предотвращают обострения реактивного артрита. При синдроме Рейтера подбор упражнений проводит специалист по лечебной физкультуре, учитывая расположение патологии, степень её тяжести и выраженность симптомов. Поскольку чаще всего страдают крупные и мелкие суставы ног, им уделяется особое внимание. Обычно пациентам рекомендуются такие упражнения, как вращения коленями в положении лежа (похожие на езду на велосипеде), подъемы ног и их отведения в стороны, а также перекатывание по полу бутылки с водой. В летний период полезно ходить босиком по песку, мелкой гальке или траве. Зимой для укрепления мышц стоп можно использовать ортопедические коврики.
Народное лечение
Синдром Рейтера — это аутоиммунное заболевание, которое невозможно вылечить народными средствами. Многие из таких методов могут лишь незначительно стимулировать иммунную систему, что может привести к новому обострению болезни.
К чему приводит заболевание
Если не проводить лечение, реактивный артрит может перейти в хроническую стадию. В результате суставы начинают разрушаться, а мышцы атрофироваться. Это создает условия для плоскостопия и деформирующего остеоартроза. Тяжелая форма синдрома Рейтера может привести к амилоидозу — заболеванию, проявляющемуся поражениями почек (нефротический синдром, отеки), сердца (сердечная недостаточность, аритмии), а также затрагивающему желудочно-кишечный тракт и кожу.
https://youtube.com/watch?v=fHk16osRcoM
Профилактика, прогноз и диета при синдроме Рейтера
Прогноз в целом положительный. При соблюдении всех рекомендаций врачей заболевание может перейти в стабильную ремиссию. Однако это не гарантирует отсутствие рецидивов в будущем. Профилактика болезни включает своевременное лечение инфекций кишечника и мочеполовой системы. Ревматологи рекомендуют обогатить рацион продуктами, богатыми витаминами и микроэлементами: свежими овощами, фруктами, зеленью, творогом и жирной морской рыбой.

Психологические аспекты заболевания
Болезнь Рейтера, как и многие другие хронические заболевания, может оказывать значительное влияние на психоэмоциональное состояние пациента. Психологические аспекты заболевания часто остаются в тени, хотя они играют важную роль в общем процессе лечения и реабилитации.
Пациенты с болезнью Рейтера могут испытывать широкий спектр эмоций, включая страх, тревогу и депрессию. Эти чувства могут быть вызваны как физическими симптомами заболевания, так и его хроническим характером. Постоянная боль, ограничение подвижности и необходимость в длительном лечении могут привести к снижению качества жизни и социальной изоляции.
Женщины и мужчины могут по-разному реагировать на диагноз. У женщин, как правило, наблюдается более высокая предрасположенность к депрессивным состояниям, что может быть связано с гормональными изменениями и социальными ожиданиями. Мужчины, в свою очередь, могут испытывать трудности с принятием своей болезни, что иногда приводит к агрессивному поведению или отказу от лечения.
Социальные аспекты также играют важную роль в психологии пациентов. Поддержка со стороны семьи и друзей может значительно улучшить эмоциональное состояние. Однако, в некоторых случаях, пациенты сталкиваются с непониманием со стороны окружающих, что усугубляет их состояние. Важно, чтобы близкие люди были информированы о природе заболевания и его последствиях, чтобы оказывать адекватную поддержку.
Психотерапия и группы поддержки могут стать важными инструментами в управлении психологическими аспектами болезни Рейтера. Профессиональная помощь может помочь пациентам справиться с тревогой и депрессией, а также научить их методам управления стрессом. Группы поддержки, в свою очередь, предоставляют возможность обмена опытом и эмоциональной поддержки, что может быть особенно полезно для людей, испытывающих чувство одиночества.
Кроме того, важно учитывать, что лечение болезни Рейтера должно быть комплексным. Включение психологической помощи в общий план лечения может значительно повысить его эффективность. Психологи и психотерапевты могут работать в тесном сотрудничестве с ревматологами, что позволит создать более целостный подход к лечению и реабилитации пациентов.
Таким образом, внимание к психологическим аспектам болезни Рейтера является неотъемлемой частью комплексного подхода к лечению. Понимание и поддержка со стороны окружающих, а также профессиональная помощь могут значительно улучшить качество жизни пациентов и помочь им справиться с вызовами, которые ставит перед ними это заболевание.
Советы по уходу за суставами
Уход за суставами при болезни Рейтера является важной частью комплексного лечения и профилактики обострений. Правильный подход к уходу может значительно улучшить качество жизни пациента и снизить риск развития осложнений. Вот несколько рекомендаций, которые помогут сохранить здоровье суставов:
- Регулярная физическая активность: Умеренные физические нагрузки, такие как плавание, йога или ходьба, способствуют поддержанию подвижности суставов и укреплению мышц. Важно избегать чрезмерных нагрузок и травм, поэтому лучше проконсультироваться с врачом перед началом новой программы упражнений.
- Контроль веса: Избыточный вес создает дополнительную нагрузку на суставы, особенно на колени и бедра. Поддержание здорового веса может помочь уменьшить болевые ощущения и замедлить прогрессирование заболевания.
- Правильное питание: Сбалансированная диета, богатая омега-3 жирными кислотами, антиоксидантами и витаминами, может помочь снизить воспаление. Включение в рацион рыбы, орехов, свежих фруктов и овощей способствует улучшению общего состояния организма и суставов.
- Физиотерапия: Специальные процедуры, такие как ультразвук, электрофорез и массаж, могут помочь уменьшить болевые ощущения и улучшить подвижность суставов. Физиотерапевт может разработать индивидуальную программу, учитывающую особенности заболевания.
- Избегание стрессов: Психоэмоциональное состояние также влияет на здоровье суставов. Стресс может усугубить симптомы болезни Рейтера, поэтому важно находить время для релаксации и занятий, которые приносят удовольствие.
- Регулярные медицинские осмотры: Периодические визиты к врачу помогут контролировать состояние суставов и корректировать лечение при необходимости. Важно сообщать врачу о любых изменениях в состоянии здоровья.
- Использование ортопедических средств: Специальные стельки, бандажи или ортезы могут помочь снизить нагрузку на суставы и улучшить их функциональность. Ортопед может порекомендовать подходящие средства в зависимости от состояния пациента.
Следуя этим рекомендациям, пациенты с болезнью Рейтера могут значительно улучшить свое состояние и качество жизни. Однако важно помнить, что каждый случай индивидуален, и подход к лечению и уходу за суставами должен быть согласован с врачом.
Исследования и новые методы лечения
В последние годы исследования, посвященные болезни Рейтера, значительно расширили наши знания о механизмах ее возникновения и возможных подходах к лечению. Болезнь Рейтера, являющаяся реактивным артритом, часто возникает после инфекций, особенно мочеполовых и кишечных. Это подчеркивает важность ранней диагностики и своевременного лечения.
Современные исследования направлены на изучение генетических предрасположенностей к болезни Рейтера. Установлено, что наличие антигена HLA-B27 связано с повышенным риском развития данного заболевания. Это открытие может привести к разработке новых методов диагностики, позволяющих выявлять предрасположенных пациентов на ранних стадиях.
В области лечения болезни Рейтера традиционно применяются нестероидные противовоспалительные препараты (НПВП), которые помогают снизить воспаление и облегчить боль. Однако, учитывая, что болезнь может иметь хронический характер, исследуются и другие подходы. Например, биологические препараты, направленные на блокировку специфических молекул, участвующих в воспалительном процессе, показывают многообещающие результаты в клинических испытаниях.
Кроме того, активно изучаются методы физиотерапии и реабилитации, которые могут улучшить качество жизни пациентов. Упражнения на растяжку и укрепление мышц, а также методы мануальной терапии могут помочь в снижении симптомов и улучшении функциональности суставов.
Новые подходы к лечению также включают использование антибактериальных и противовирусных средств, особенно в случаях, когда болезнь Рейтера развивается на фоне инфекций. Исследования показывают, что раннее назначение антибиотиков может предотвратить развитие артрита у некоторых пациентов.
Важно отметить, что лечение болезни Рейтера должно быть индивидуализированным и учитывать особенности каждого пациента. Поэтому, наряду с традиционными методами, активно разрабатываются и новые терапевтические стратегии, направленные на улучшение прогноза и качества жизни пациентов с этим заболеванием.
В заключение, исследования в области болезни Рейтера продолжают развиваться, открывая новые горизонты в понимании и лечении этого сложного заболевания. Своевременная диагностика, индивидуализированный подход к лечению и использование современных методов терапии могут значительно улучшить состояние пациентов и снизить риск рецидивов.