Ноющая боль в коленном суставе — это распространенная проблема, с которой сталкиваются многие люди, независимо от возраста и уровня физической активности. Часто такая боль является признаком вялотекущих патологических процессов, которые могут привести к серьезным последствиям, если не обратить на них внимание. В данной статье мы рассмотрим основные причины возникновения ноющей боли в колене, методы диагностики, а также эффективные подходы к лечению. Понимание этих аспектов поможет читателям своевременно обратиться за медицинской помощью и предотвратить ухудшение состояния суставов.
Естественные причины болезненных ощущений
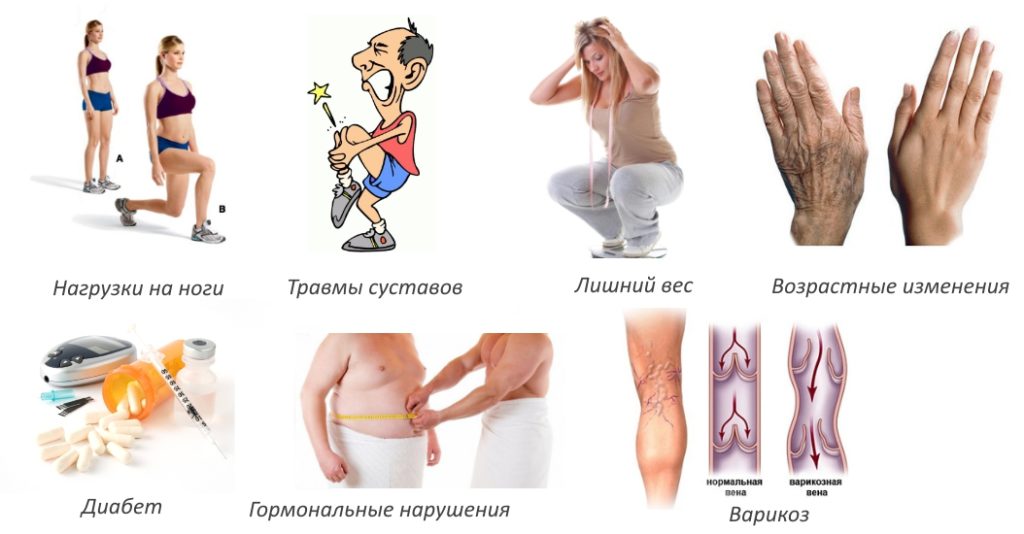
Естественными факторами, вызывающими ноющие боли, являются физические нагрузки, возникающие как при интенсивных тренировках, так и при выполнении тяжелой работы. При чрезмерной нагрузке на колено в течение дня возникает раздражение, которое является реакцией на усталость. Это раздражение воспринимается человеком как боль. Избавиться от нее без медикаментов можно с помощью следующих методов:
- теплая ванна;
- массаж колена плавными круговыми движениями;
- прогревание болезненной области.
Боли, возникающие при чрезмерных нагрузках на коленные суставы, считаются нормальными, пока их частота не увеличивается. Хронический дискомфорт после интенсивных физических нагрузок может указывать на начинающиеся деструктивные изменения.
Ноющие боли в коленях могут быть ноцицептивными и нейропатическими, что важно учитывать при лечении заболеваний опорно-двигательного аппарата. Ноцицептивный болевой синдром возникает из-за активации рецепторов периферической нервной системы в результате повреждения суставных или мышечных тканей. Нейропатическая боль связана с повреждением или снижением активности центральной нервной системы.
Во время беременности многие женщины обращаются к гинекологам с жалобами на ноющие боли в коленях, особенно в состоянии покоя. Обычно причиной этих неприятных ощущений становятся изменения в гормональном фоне, в частности, колебания уровней прогестерона и эстрогена. Под их воздействием увеличивается эластичность связок и сухожилий, что необходимо для подготовки к родам. Кроме того, у беременных женщин часто наблюдается нехватка кальция, который важен для нормального функционирования опорно-двигательного аппарата. В таких случаях врач может назначить сбалансированные комплексы микроэлементов и порекомендовать регулярный отдых.

Врачи отмечают, что ноющая боль в коленном суставе может быть вызвана различными факторами, включая артрит, травмы или износ хрящевой ткани. Для эффективного лечения важно провести тщательную диагностику, чтобы определить причину боли. Специалисты рекомендуют начинать с консервативных методов, таких как физиотерапия, применение противовоспалительных препаратов и изменение физической активности. В некоторых случаях полезны инъекции кортикостероидов для уменьшения воспаления. Если консервативные методы не приносят облегчения, может потребоваться хирургическое вмешательство, например, артроскопия или замена сустава. Врачи подчеркивают важность индивидуального подхода к каждому пациенту и необходимость регулярного мониторинга состояния колена для достижения наилучших результатов.
Травмирование коленного сочленения
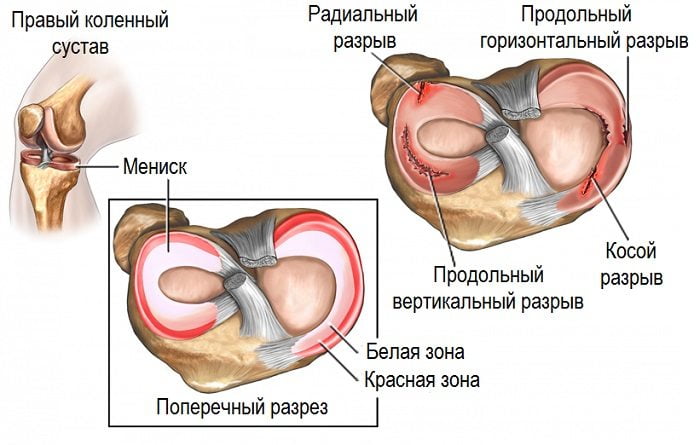
Травмы колена редко становятся причиной ноющих болей. Обычно разрыв связок или повреждение мениска сопровождаются сильной и резкой болью, из-за чего пациенты сразу обращаются за медицинской помощью. У некоторых людей дискомфорт может возникать при резких изменениях погоды, таких как колебания атмосферного давления, уровня влажности или температурные перепады. В таких случаях ноющие боли могут быть связаны с изменениями в кровеносных сосудах, поврежденных в результате травмы несколько месяцев или даже лет назад. Если не было переломов, вывихов, разрывов связок или растяжений, стоит посетить флеболога для исключения тромбофлебита или венозной недостаточности.
Даже легкий ушиб коленного сустава может привести к кровоизлиянию в окружающие ткани, вызывая отек и болезненность, которые временно ограничивают подвижность. Обращаться за медицинской помощью в случае ушиба не требуется, если:
- интенсивность боли уменьшается в течение суток;
- сгибание и разгибание колена или его ощупывание не вызывают острого болевого синдрома.
Это свидетельствует о том, что гематома постепенно рассасывается, а поврежденные ткани восстанавливаются. Для облегчения боли лучше использовать местные средства, такие как гели и мази с нестероидными противовоспалительными препаратами (например, Вольтарен, Фастум, Диклофенак, Артрозилен, Кетонал, Индометацин), а не системные препараты. В первые два дня после ушиба рекомендуется прикладывать охлаждающие компрессы с кубиками льда. Затем для снятия ноющей боли лучше использовать наружные средства с разогревающим и отвлекающим эффектом, содержащие экстракты лекарственных растений, змеиный или пчелиный яд, а также экстракт жгучего красного перца.
Если дискомфорт усиливается не только при движении, но и в состоянии покоя, а также наблюдаются гиперемия и выраженный отек, необходимо обратиться к травматологу. Боль может быть вызвана смещением коленной чашечки, кровоизлиянием в суставные структуры, развитием острого воспалительного процесса, разрывом связок или повреждением мышечных волокон.

| Метод лечения | Описание | Рекомендации по применению |
|---|---|---|
| Физиотерапия | Упражнения для укрепления мышц и улучшения подвижности | Консультация с физиотерапевтом, регулярные занятия |
| Медикаментозное лечение | Нестероидные противовоспалительные препараты (НПВП) | Принимать по назначению врача, следить за дозировкой |
| Холодные и горячие компрессы | Обезболивание и уменьшение воспаления | Применять по 15-20 минут несколько раз в день |
| Инъекции кортикостероидов | Устранение воспаления и боли | Выполнять только под наблюдением врача |
| Хирургическое вмешательство | Артроскопия или замена сустава | Рассматривать в случае неэффективности других методов |
Патологии опорно-двигательной системы
Ноющая боль в коленях часто является первым признаком прогрессирующих деструктивно-дегенеративных изменений в суставе. Эти изменения могут возникать из-за травм, частых подъемов тяжестей и чрезмерных физических нагрузок во время тренировок. К факторам, способствующим разрушению коленного сустава, относятся малоподвижный образ жизни, несбалансированное питание, острые переживания, даже из-за бытовых конфликтов, и генетическая предрасположенность. С возрастом вероятность разрушения хрящей и костей увеличивается.
При обращении в медицинское учреждение обязательно проводится дифференциальная диагностика для исключения заболеваний, не связанных с опорно-двигательным аппаратом. Ноющая боль в коленном суставе может также возникать при сахарном диабете, бронхиальной астме, тиреотоксикозе, гепатитах и нарушениях кроветворения. В таких случаях лечение начинается с устранения основного заболевания, одновременно снимая симптомы. Подход к терапии суставных заболеваний остается схожим: пациентам назначаются препараты для устранения причин разрушения тканей, купирования воспалительных процессов и отечности, снижения болевого синдрома и предотвращения дальнейшего разрушения хрящей, костей, связок и сухожилий.
| Причины ноющей боли в коленном суставе | Фармакологические препараты и методы консервативной терапии |
| Травмы | Холодные компрессы, гели и мази с НПВП (Вольтарен, Фастум, Диклофенак, Артрозилен, Кетонал, Индометацин), наружные средства с разогревающими компонентами (Капсикам, Финалгон, Апизартрон, Випросал, Наятокс) |
| Бурсит | Нестероидные противовоспалительные препараты (Кетопрофен, Индометацин, Мовалис, Артрозан), структурно-модифицирующие средства (Эльбона, Мукосат, Хондроксид), глюкокортикостероиды |
| Ревматоидный артрит | НПВП (Мелоксикам, Кетопрофен, Целекоксиб, Диклофенак, Нимесулид), базисные средства (Сульфасалазин, Метотрексат), аминохинолиновые препараты (Азатиоприн, Циклофосфан, Циклоспорин, Ремикейд, Тимодипрессин), глюкокортикостероиды (Преднизолон, Дексаметазон, Метилпреднизолон, Триамцинолон), биологические препараты (Хумира, Актемра, Ритуксимаб, Оренция) |
| Подагра | Препараты для снижения уровня мочевой кислоты (Аллопуринол, Пробенецид, Пеглотикейз, Фебуксостат), противовоспалительные нестероидные средства (Ортофен, Ибупрофен, Вольтарен, Целекоксиб), глюкокортикостероиды, специальная диета |
| Остеопороз деформирующий | Электрофорез с анестетиками (Новокаин, Лидокаин, Тримекаин), магнитотерапия, лазеротерапия, НПВС, хондропротекторы (Терафлекс, Структум, Алфлутоп), анальгетики, витамины группы B |
| Синовит | НПВС (Кетонал, Кетонал Форте, Артрозилен, Мелоксикам, Диклофенак), антибиотики цефалоспоринового ряда, макролиды, полусинтетические пенициллины, сульфаниламиды, глюкокортикостероиды (Преднизолон, Дексаметазон) |
Подагра
Эта системная болезнь возникает из-за воспалительных процессов, вызванных накоплением кристаллов солей мочевой кислоты в коленном суставе. Почки теряют способность выводить ураты, что приводит к их накоплению в организме. Во время обострений заболевания наблюдаются сильные боли и повышение температуры тела, которое может сопровождаться лихорадкой и ознобом. Однако такая симптоматика характерна лишь для подагры средней и тяжелой степени, проявляющейся через 6-9 лет после начала заболевания. На ранних стадиях основным признаком подагры становится ноющая боль в колене. В этот период диагностировать подагру сложно, так как ее симптомы схожи с проявлениями ревматоидного артрита или рожистого воспаления.
Современные эпидемиологические исследования показывают, что за последние тридцать лет распространенность подагры увеличилась в 20 раз. Согласно клиническим данным, основным фактором развития заболевания является воспалительный артрит у мужчин старше 35 лет. В европейских странах доля подагры составляет от 1,5 до 5% всех ревматических заболеваний.
Полное излечение подагры на сегодняшний день невозможно, поэтому пациентам назначаются препараты для пожизненной поддерживающей терапии, направленной на уменьшение симптомов и предотвращение образования уратов. Курс медикаментозного лечения позволяет быстро снять воспаление и устранить ноющие боли в коленных суставах. Врачи подчеркивают важность начала лечения на ранних стадиях подагры, чтобы избежать серьезных осложнений. Больным также рекомендуется изменить рацион питания для контроля уровня мочевой кислоты и профилактики рецидивов. Препаратами первого выбора являются:
- Аллопуринол;
- Фебуксостат;
- Пробенецид;
- Пеглотикейз.
Механизм действия этих средств основан на снижении выработки мочевой кислоты в организме или на постепенном растворении накопленных уратов. Для облегчения ноющей боли в колене на начальной стадии заболевания или во время ремиссии пациентам назначаются анальгетики или нестероидные противовоспалительные препараты в таблетках: Найз, Кеторол, Ибупрофен. В случае обострений подагры рекомендуется использование глюкокортикостероидов в виде инъекций, которые помогают снять воспаление и острый болевой синдром.
https://youtube.com/watch?v=99tuFDdkCVA
Деформирующий остеоартроз
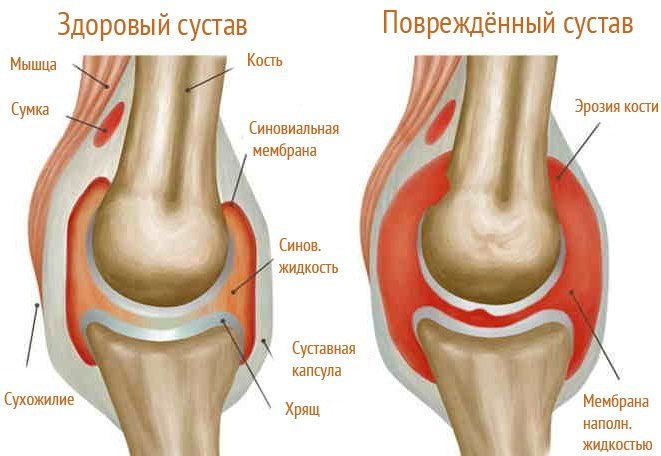
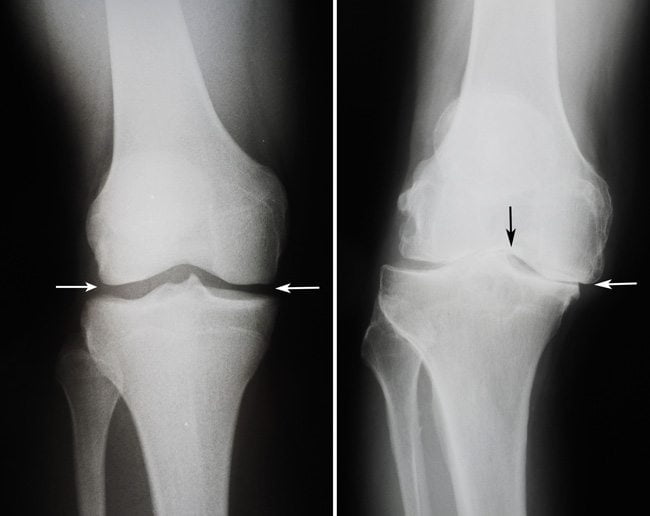
Остеоартроз — наиболее распространенное заболевание суставов опорно-двигательной системы человека, особенно коленных сочленений. В зависимости от стадии болезни и индивидуальных особенностей пациента, деструктивно-дегенеративные изменения могут затрагивать хрящ, субхондральные кости, синовиальные оболочки, связки, капсулы и околосуставные мышцы. С прогрессированием остеоартроза наблюдается уменьшение толщины хрящевой ткани, однако этот процесс не всегда вызывает ноющие боли в колене. Боль может возникать из-за повреждения других структур сустава, что приводит к различным дискомфортным ощущениям. Ранее остеоартроз коленного сустава рассматривался исключительно как дегенеративное заболевание, но недавние клинические исследования подтверждают значимость воспалительных процессов в его патогенезе.
При деформирующем остеоартрозе до 75 % пациентов отмечают ухудшение качества жизни, а уровень инвалидизации составляет от 11 до 20 %. Поэтому своевременная диагностика и лечение этой хронической патологии имеют важное социальное значение. Утрата профессиональной работоспособности у людей с остеоартрозом сопоставима с таковой у пациентов с сердечно-сосудистыми заболеваниями.
Лечение остеоартроза требует комплексного подхода, учитывающего этиологические факторы, частоту рецидивов и степень деструктивных изменений. Ревматологи рекомендуют снизить нагрузку на колено, уменьшая физическую активность, а для облегчения ноющей боли назначают физиотерапевтические процедуры. Эти процедуры помогают предотвратить распространение воспаления на здоровые суставные структуры и уменьшают отечность мягких тканей. Наиболее эффективными физиопроцедурами являются:
- аппликации с парафином и озокеритом;
- высокочастотная электротерапия;
- электрофорез с анестетиками (Новокаин, Лидокаин, Тримекаин);
- магнитотерапия;
- лазеротерапия.
Для снятия боли слабой интенсивности можно использовать местные мази и гели, содержащие нестероидные противовоспалительные средства, такие как Вольтарен, Фастум, Найз, Долобене и Кетонал. Также пациентам рекомендуется длительный прием структурно-модифицирующих препаратов с глюкозамином и хондроитином, таких как Артра, Глюкозамин Максимум, Терафлекс и Структум. Хондропротекторы не только предотвращают деструктивные изменения, но и способствуют восстановлению поврежденных тканей коленного сустава.

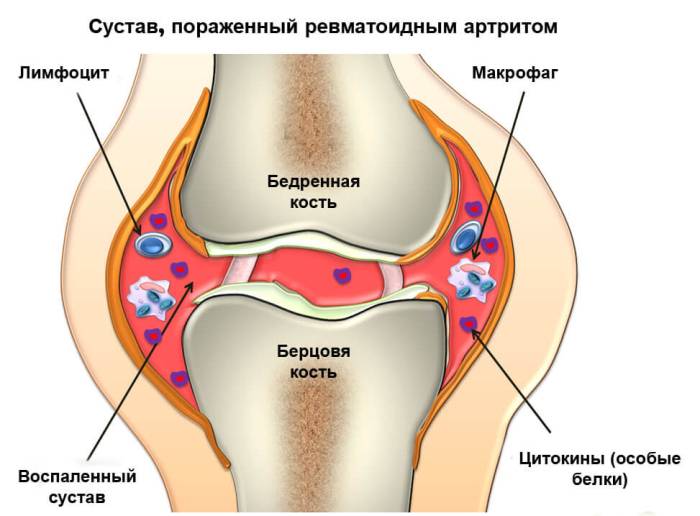
Ревматоидный артрит
Ноющая боль в колене может быть первым признаком развивающегося ревматоидного артрита — аутоиммунного заболевания с неясной этиологией, которое затрагивает около 1% трудоспособного населения. Это заболевание характеризуется хроническим прогрессирующим течением, сопровождающимся нарастающим эрозивным артритом и системными поражениями внутренних органов. Без медикаментозной терапии у пациента могут изменяться внешние признаки, ухудшаться качество сна, возникать эмоциональные расстройства, физический дискомфорт и значительно ограничиваться функциональные возможности. Одной из сложностей в лечении ревматоидного артрита является изменение восприимчивости к лекарственным средствам по мере прогрессирования болезни, что приводит к вовлечению новых суставных и внесуставных структур в патологический процесс.
Ревматоидный артрит, обладающий определенной клинико-рентгенологической симптоматикой и иммунологическими маркерами, представляет собой гетерогенное заболевание. Его вариативность может проявляться уже на ранних стадиях. У 70% пациентов ревматоидный артрит развивается постепенно, у 10% — остро, а у 20% — подостро.
Лечение ревматоидного артрита зачастую продолжается на протяжении всей жизни и направлено на предотвращение рецидивов. Врачи-ревматологи включают в терапевтические схемы препараты, которые помогают снять воспаление, устранить болевые ощущения и восстановить поврежденный коленный сустав. В зависимости от характера боли (ноющая, тупая, острая) для лечения используются различные группы медикаментов, как для перорального приема, так и для парентерального введения:
- НПВП — Мелоксикам, Кетопрофен, Целекоксиб, Диклофенак, Нимесулид;
- базисные препараты — Сульфасалазин, Метотрексат, аминохинолиновые средства, Лефлуномид, Азатиоприн, Циклофосфан, Циклоспорин, Ремикейд, Тимодипрессин;
- глюкокортикостероиды — Преднизолон, Дексаметазон, Метилпреднизолон, Триамцинолон;
- биологические препараты — Актемра, Ритуксимаб, Оренция.
Эти препараты могут вызывать широкий спектр побочных эффектов. Для их минимизации пациентам часто назначают наружные НПВП (Индометацин, Диклофенак, Ортофен), что позволяет значительно снизить дозировки системных средств. В качестве патогенетического лечения применяются хондропротекторы: Алфлутоп в инъекциях, Артро-Актив и Терафлекс в таблетках и мазях.
https://youtube.com/watch?v=EzlgImwVUfw
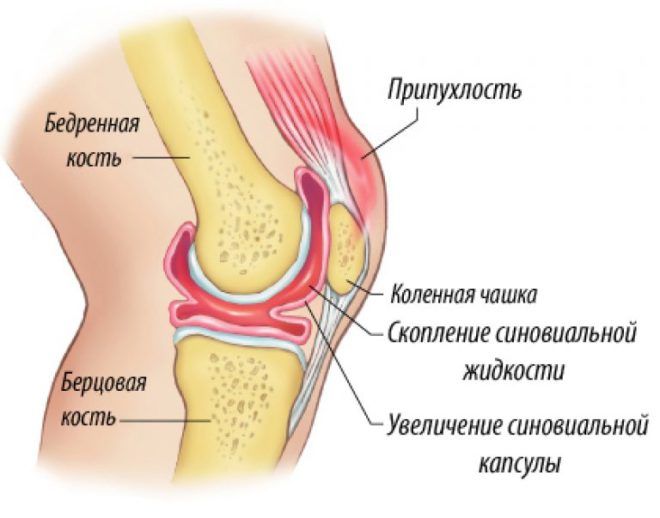
Синовит
Внутренняя поверхность коленного сустава покрыта синовиальной оболочкой с ворсинками, которые увеличивают площадь для синтеза синовиальной жидкости и способствуют её производству. Эта оболочка содержит множество нервных окончаний и кровеносных сосудов, обеспечивающих обмен веществ и питание суставного хряща. Воспаление может быть вызвано различными факторами, такими как травмы, инфекции, аллергические реакции, эндокринные расстройства и нарушения обмена веществ. У пациента может развиться синовит, проявляющийся тупой, ноющей болью в колене и отечностью различной степени выраженности. Без медицинского вмешательства заболевание может усугубиться, вызывая симптомы общей интоксикации: апатию, слабость, повышение температуры и иногда диспепсические расстройства.
У пациентов с хронической формой гепатита C суставной синдром наблюдается в 50% случаев, что приводит к воспалению синовиальной оболочки. Все обследованные пациенты отмечали ноющие боли в суставах, а более 52% жаловались на отеки и ограничение подвижности.
Синовит часто встречается при подагре, остеоартрозе и ревматоидном артрите, поэтому его лечение обычно проводится параллельно с основной болезнью. Ноющая боль в колене чаще всего возникает при хроническом воспалительном процессе, который эффективно купируется глюкокортикостероидами, такими как Дексаметазон, Гидрокортизон и Преднизолон. Однако одним из серьезных побочных эффектов гормональных препаратов является истончение костной ткани, поэтому врачи могут назначать нестероидные противовоспалительные средства, содержащие:
- Кетопрофен (Кетонал, Кетонал Форте, Артрозилен);
- Мелоксикам (Мовалис, Аспикам, Зелоксим);
- Нимесулид (Найз, Нимесил, Немулекс, Актасулид).
Эти препараты комбинируются с ингибиторами протонной помпы, которые защищают слизистые оболочки желудочно-кишечного тракта от повреждений. Если в ходе лабораторной диагностики установлена инфекционная природа синовита, в терапевтические схемы добавляются антибиотики, чаще всего полусинтетические пенициллины с клавулановой кислотой, макролиды и антибиотики из группы цефалоспоринов. Применение хондропротекторов помогает сохранить целостность синовиальных оболочек и улучшить состав синовиальной жидкости.
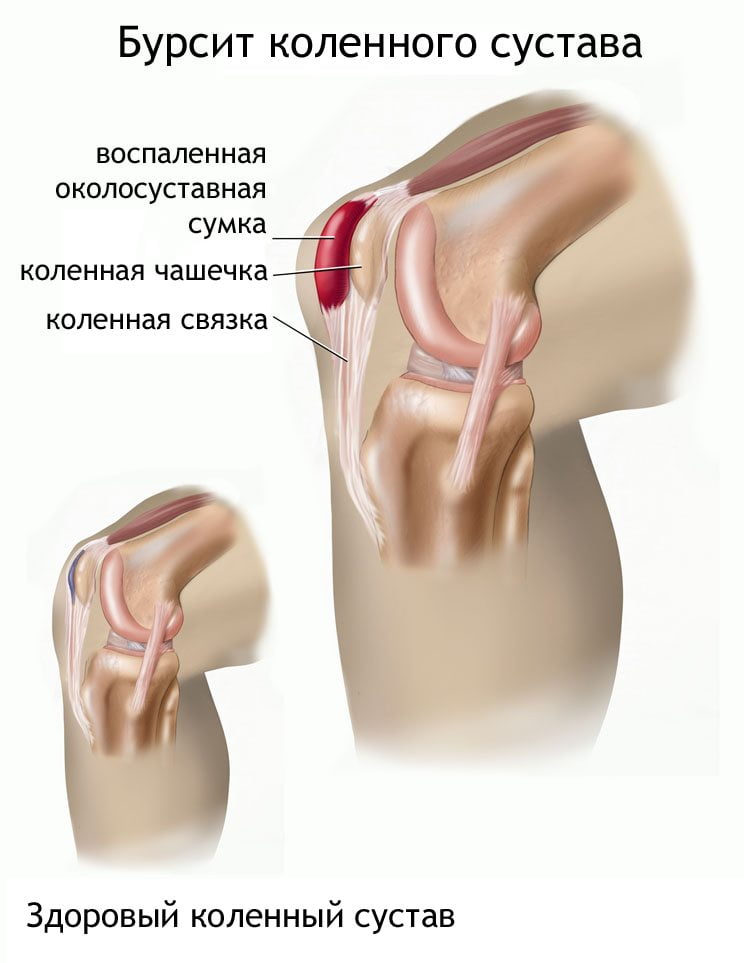
Бурсит
Ноющая боль в коленном суставе — один из симптомов бурсита, который может возникнуть из-за травм, чрезмерных нагрузок или инфекций. Это заболевание характеризуется накоплением жидкости в суставной полости, что приводит к увеличению сустава. Даже при остром бурсите не всегда наблюдаются выраженные болевые ощущения; чаще всего людей беспокоит ограничение подвижности. Ноющие боли в колене могут проявляться на стадии ремиссии или в самом начале заболевания. Самостоятельно диагностировать бурсит можно, ощупав сустав: под кожей можно обнаружить уплотнение различной формы и размера. При воздействии неблагоприятных факторов в скопившуюся жидкость могут проникать бактерии, что может привести к некрозу сумки, образованию подкожных и межмышечных флегмон, а также развитию гнойного артрита и остеомиелита.
Одной из главных причин бурсита является длительное пребывание в вертикальном положении, что делает его профессиональным заболеванием. Чаще всего данное заболевание диагностируется у спортсменов, продавцов, провизоров, парикмахеров, официантов и уборщиц.
Лечение ноющих болей в коленном суставе при бурсите зависит от формы и стадии заболевания. Если бурсит не сопровождается бактериальной инфекцией, пациентам назначают нестероидные противовоспалительные препараты (НПВП). Наиболее эффективным является сочетание наружных и системных средств этой группы. Курс применения НПВП помогает уменьшить воспаление и болевой синдром, а также избавиться от отека колена и скованности движений. В терапевтический план также могут входить анальгетики, миорелаксанты и глюкокортикостероиды. Бурсит может быстро прогрессировать, поэтому для предотвращения негативных последствий пациентам рекомендуется принимать хондропротекторы:
- Эльбона;
- Мукосат;
- Хондроксид.
Бурсит инфекционного происхождения лечится антибиотиками цефалоспоринового ряда (Супракс, Цефтриаксон, Цефотаксим), макролидами (Азитромицин, Кларитромицин) и защищенными пенициллинами (Аугментин, Флемоклав, Амоксиклав). В дополнение к антибактериальным препаратам могут назначаться противомикробные средства, включая сульфаниламиды. Курс приема пробиотиков с лактобактериями необходим для профилактики кишечного дисбактериоза.
Боль в коленях почти всегда сигнализирует о наличии патологии в суставах различной степени тяжести. Применение народных средств и самолечение не только неэффективно, но и может быть опасным. Временное облегчение симптомов может привести к дальнейшему прогрессированию заболевания при отсутствии квалифицированной медицинской помощи. Только своевременная инструментальная и лабораторная диагностика позволит провести адекватное лечение, предотвратить развитие необратимых осложнений и избежать хирургического вмешательства.

Методы диагностики болей в коленном суставе
Для эффективного лечения ноющей боли в коленном суставе необходимо провести тщательную диагностику, которая поможет выявить причины дискомфорта и определить оптимальные методы терапии. Существует несколько методов диагностики, которые могут быть использованы для оценки состояния коленного сустава.
1. Клинический осмотр. Первым шагом в диагностике является осмотр пациента врачом-ортопедом или ревматологом. Специалист проводит визуальный осмотр колена, обращая внимание на отеки, покраснение, деформации и другие внешние признаки. Также врач может провести пальпацию сустава для выявления болезненных точек и оценки подвижности.
2. Анкета и сбор анамнеза. Важным этапом диагностики является сбор анамнеза, который включает в себя информацию о характере боли, ее продолжительности, факторах, провоцирующих или облегчающих симптомы, а также о предыдущих травмах или заболеваниях. Это помогает врачу составить полное представление о состоянии пациента и возможных причинах болей.
3. Рентгенография. Рентгеновские снимки коленного сустава позволяют выявить изменения в костной ткани, такие как остеоартрит, переломы или другие патологии. Этот метод является основным для диагностики заболеваний, связанных с костями и суставами.
4. Ультразвуковое исследование (УЗИ). УЗИ коленного сустава позволяет оценить состояние мягких тканей, таких как связки, мениски и синовиальная оболочка. Этот метод помогает выявить воспалительные процессы, наличие жидкости в суставе и другие патологии, которые могут вызывать боль.
5. Магнитно-резонансная томография (МРТ). МРТ является более информативным методом, который позволяет получить детализированные изображения всех структур коленного сустава, включая хрящи, связки и мениски. Этот метод особенно полезен для диагностики повреждений мягких тканей, которые не всегда видны на рентгеновских снимках.
6. Лабораторные исследования. В некоторых случаях для диагностики могут потребоваться лабораторные анализы, такие как общий анализ крови, анализ на уровень воспалительных маркеров или ревматоидный фактор. Эти исследования помогают выявить системные заболевания, которые могут быть причиной болей в суставе.
7. Артроскопия. В сложных случаях, когда другие методы диагностики не дают четкой картины, может быть рекомендована артроскопия. Это минимально инвазивная процедура, при которой через небольшой разрез в сустав вводится камера, позволяющая врачу визуально оценить состояние внутренних структур колена и, при необходимости, провести лечебные манипуляции.
Каждый из этих методов имеет свои преимущества и недостатки, и выбор конкретного метода зависит от клинической ситуации и состояния пациента. Правильная диагностика является ключевым этапом в лечении ноющей боли в коленном суставе, так как она позволяет определить не только причину боли, но и наиболее эффективные подходы к ее устранению.
Физиотерапевтические процедуры
Физиотерапия играет важную роль в лечении ноющей боли в коленном суставе, так как она направлена на восстановление функции сустава, уменьшение боли и улучшение качества жизни пациента. Существует множество физиотерапевтических процедур, которые могут быть использованы в зависимости от причины боли и состояния пациента.
Одной из наиболее распространенных процедур является электротерапия, которая включает использование электрических токов для стимуляции мышц и улучшения кровообращения. Это может помочь уменьшить болевые ощущения и ускорить процесс восстановления тканей. В рамках электротерапии могут применяться различные методы, такие как ультразвуковая терапия, которая использует звуковые волны для глубокого прогрева тканей и уменьшения воспаления.
Массаж также является эффективным методом лечения. Он помогает расслабить мышцы вокруг коленного сустава, улучшить кровообращение и снять напряжение. Массаж может быть как общим, так и локальным, в зависимости от области, где ощущается боль. Специалисты рекомендуют проводить массаж регулярно, чтобы достичь наилучших результатов.
Еще одной важной процедурой является кинезиотерапия, которая включает в себя специальные упражнения, направленные на укрепление мышц, поддерживающих коленный сустав. Эти упражнения помогают улучшить подвижность сустава, увеличить его стабильность и снизить риск повторных травм. Кинезиотерапия может проводиться как под руководством физиотерапевта, так и самостоятельно, в зависимости от рекомендаций специалиста.
Кроме того, тепловые и холодовые процедуры могут быть полезны для снятия боли и воспаления. Тепловые процедуры, такие как горячие компрессы или парафиновые ванны, помогают расслабить мышцы и улучшить кровообращение. Холодовые процедуры, например, ледяные компрессы, могут снизить отек и уменьшить болевые ощущения, особенно в острый период.
Важно отметить, что перед началом физиотерапевтического лечения необходимо проконсультироваться с врачом или физиотерапевтом, чтобы определить наиболее подходящие процедуры и избежать возможных осложнений. Индивидуальный подход к каждому пациенту позволяет достичь наилучших результатов и улучшить общее состояние здоровья.
В заключение, физиотерапевтические процедуры являются важным компонентом комплексного лечения ноющей боли в коленном суставе. Они помогают не только облегчить симптомы, но и способствуют восстановлению функции сустава, что в конечном итоге улучшает качество жизни пациента.
Хирургические вмешательства при хронической боли
Хирургические вмешательства могут быть необходимы в случаях, когда консервативные методы лечения не приносят облегчения и хроническая боль в коленном суставе продолжает ухудшать качество жизни пациента. Прежде чем принимать решение о хирургическом вмешательстве, важно провести полное обследование, включая рентгенографию, МРТ и анализы, чтобы определить причину боли и степень повреждения сустава.
Существует несколько типов хирургических процедур, которые могут быть рекомендованы в зависимости от конкретной ситуации:
- Арthроскопия: Это минимально инвазивная процедура, при которой через небольшие разрезы вводится артроскоп — тонкий инструмент с камерой. Хирург может осмотреть внутреннюю поверхность сустава и выполнить такие манипуляции, как удаление поврежденных тканей, коррекция мениска или очистка суставной полости от воспалительных элементов.
- Остеотомия: Эта операция включает изменение угла кости, чтобы перераспределить нагрузку на сустав. Остеотомия может быть полезна при деформациях, таких как вальгусная или варусная деформация колена, что может уменьшить боль и улучшить функцию сустава.
- Замена сустава: Полная или частичная замена коленного сустава может быть необходима в случаях тяжелого остеоартрита или других дегенеративных заболеваний. В ходе операции поврежденные части сустава заменяются искусственными компонентами, что позволяет значительно снизить уровень боли и восстановить подвижность.
- Синвектомия: Это операция по удалению синовиальной оболочки, которая может быть воспаленной и вызывать боль. Синвектомия может быть выполнена как самостоятельная процедура или в сочетании с другими хирургическими вмешательствами.
После хирургического вмешательства важен процесс реабилитации, который включает физиотерапию и специальные упражнения для восстановления функции коленного сустава. Реабилитация может занять от нескольких недель до нескольких месяцев, в зависимости от сложности операции и индивидуальных особенностей пациента.
Важно отметить, что хирургические вмешательства не всегда являются единственным решением. В некоторых случаях, особенно на ранних стадиях заболевания, можно добиться значительного улучшения состояния с помощью консервативных методов, таких как физиотерапия, медикаментозное лечение и изменение образа жизни. Поэтому перед принятием решения о хирургическом вмешательстве рекомендуется обсудить все возможные варианты с врачом-ортопедом или ревматологом.