Замена коленного сустава — это важная хирургическая процедура, которая может значительно улучшить качество жизни пациентов, страдающих от болей и ограничений в движении, вызванных различными заболеваниями суставов, такими как остеоартрит или ревматоидный артрит. В данной статье мы подробно рассмотрим показания и противопоказания к эндопротезированию, а также виды протезов, этапы подготовки к операции и саму процедуру. Эта информация будет полезна как пациентам, готовящимся к операции, так и их близким, желающим лучше понять процесс и его значение для восстановления подвижности и уменьшения болевого синдрома.
Показания к замене коленного сустава
Эндопротезирование коленного сустава показано при острых болях в колене, которые возникают как при движении, так и в покое, и не поддаются медикаментозному лечению. Операцию могут рекомендовать в следующих случаях:
- отсутствие результатов от консервативного лечения в течение нескольких месяцев;
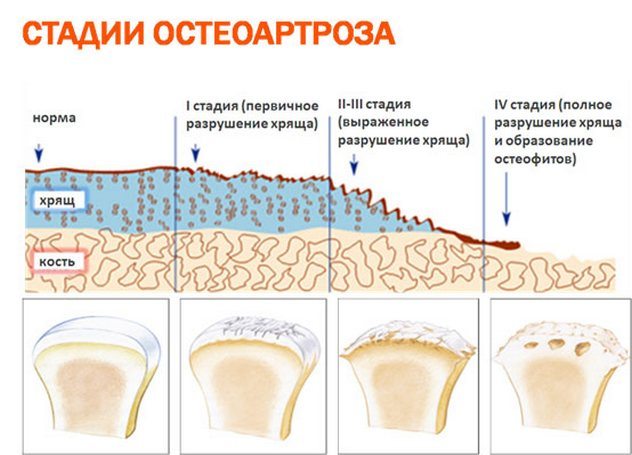
- наличие деформирующего артроза колена с варусной или вальгусной деформацией конечности, острыми болями и значительными функциональными нарушениями;
- повреждение коленного сустава из-за подагрического, псориатического, ревматоидного артрита или анкилозирующего спондилоартрита;
- образование опухолей в области колена;
- асептический некроз мыщелка бедренной кости.
Также показанием для установки эндопротеза является внутрисуставной перелом большеберцовой и бедренной костей, когда восстановление суставных поверхностей невозможно. Операцию могут провести и в случаях неблагоприятного прогноза после внутрисуставного перелома, что проявляется в дальнейшем возникновении болей и нарушении функций ноги.
Врачи подчеркивают, что замена коленного сустава — это серьезная операция, требующая тщательной подготовки. Перед вмешательством пациентам рекомендуется пройти полное медицинское обследование, включая анализы и визуализационные исследования. Это позволяет оценить общее состояние здоровья и выявить возможные риски.
Во время операции хирурги удаляют поврежденные участки сустава и заменяют их искусственными компонентами, что способствует восстановлению функции колена и снижению болевого синдрома. Врачи акцентируют внимание на важности реабилитации после операции, которая включает физическую терапию и постепенное возвращение к активной жизни. Правильная подготовка и следование рекомендациям специалистов играют ключевую роль в успешном исходе операции и быстром восстановлении пациента.
Оперативное вмешательство: что нужно знать и как подготовиться
Замена коленного сустава — распространенная, но сложная операция. Ее должен выполнять высококвалифицированный хирург с большим опытом. На предварительной консультации он объяснит пациенту суть эндопротезирования и методику его выполнения.
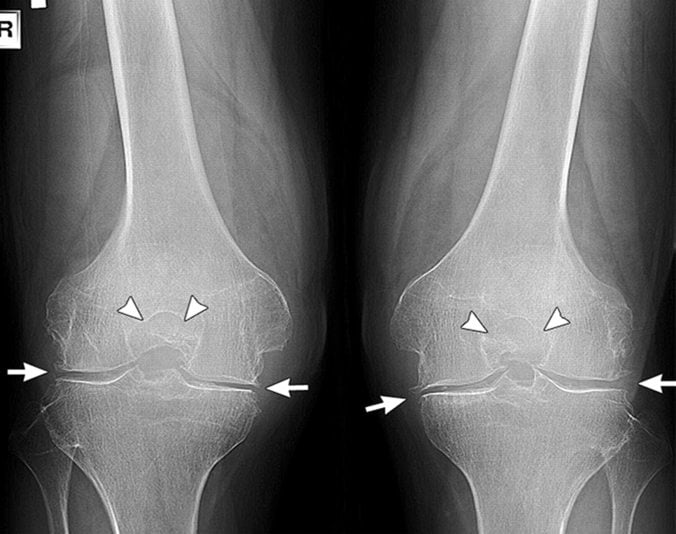
Перед операцией назначаются биохимические и инструментальные исследования для оценки состояния коленного сустава. К ним относятся рентгенография, МРТ, КТ, пункция, а также общие анализы крови и мочи. При необходимости может быть выполнена артроскопия.
| Этап подготовки и операции | Описание | Рекомендации |
|---|---|---|
| Предоперационная оценка | Оценка состояния здоровья пациента, анализы, рентгенография | Пройти все необходимые обследования и консультации специалистов |
| Подготовка к операции | Обсуждение с хирургом, выбор типа протеза, планирование анестезии | Задать все вопросы врачу, обсудить возможные риски и преимущества |
| Операция | Удаление поврежденного сустава, установка протеза, закрытие раны | Следовать указаниям медицинского персонала, не стесняться сообщать о своих ощущениях |
Как получить квоту
Чтобы получить квоту, запишитесь на консультацию к лечащему врачу. Он предоставит направление, историю болезни и результаты диагностики. С этими документами обратитесь в квотный комитет медицинского учреждения для получения протокола о выделении квоты. Затем подайте пакет документов в Департамент здравоохранения региона. В пакет входят личное заявление, протокол квотного комитета, паспорт и медицинский полис. Решение о выделении квоты примут в течение 10 дней.

Инвалидность
Замена коленного сустава с использованием эндопротеза направлена на улучшение качества жизни пациента. После этой процедуры часто отменяется ранее установленная группа инвалидности, особенно у людей с деформирующим остеоартрозом. Установив имплантат, пациенты получают возможность свободно передвигаться, а симптомы заболевания исчезают. Это может привести к признанию человека трудоспособным. Исключение составляют случаи двухстороннего эндопротезирования, которое может вызвать серьезные нарушения.
Виды применяемых протезов
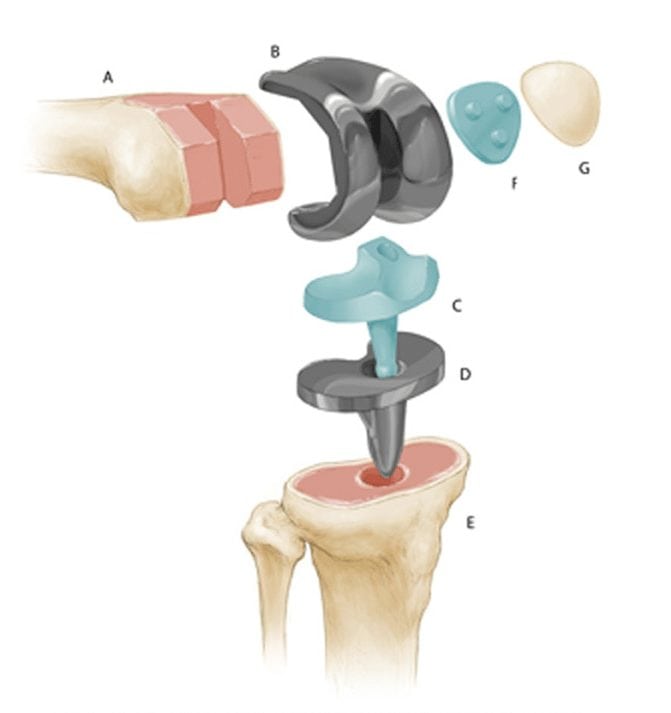
Искусственные коленные суставы — это сложные устройства, состоящие из различных материалов. На бедренную кость устанавливается металлическая часть протеза, выполненная из сплава. Компонент, заменяющий суставную поверхность, изготавливается из комбинации металла и пластика. Внутренняя часть надколенника заменяется имплантатами из пластика.
Противопоказания к проведению
Эндопротезирование коленного сустава не проводят при серьезных декомпенсированных заболеваниях легких, наличии фурункулов или гнойничков на коже, а также при кариозных зубах. К противопоказаниям относятся психические расстройства, паралич, парез, артериит, тромбофлебит и гнойные процессы в суставе.
Болезни сердца
Абсолютным противопоказанием для эндопротезирования являются декомпенсированные заболевания сердечно-сосудистой системы. При наличии других сердечных заболеваний решение о проведении операции принимает врач, оценивающий все риски, связанные с общим наркозом. Поэтому часто выбирается эпидуральная анестезия, которая не создает дополнительных нагрузок на сердце.
Сахарный диабет
Сахарный диабет является относительным противопоказанием для установки эндопротеза коленного сустава. Перед операцией пациент проходит тщательное обследование. Если врач не находит причин для отказа от хирургического вмешательства, во время операции принимаются меры для снижения риска гипергликемических судорог.
Слабые кости
Необходимость установки имплантата чаще всего возникает после 45 лет. В этом возрасте процессы восстановления организма замедляются, а прочность костей и связок снижается. У женщин в период менопаузы наблюдается костная резорбция, что увеличивает риск повторной операции из-за недостаточной фиксации эндопротеза в хрупких костных структурах.
Операция: описание проведения
Методы выполнения хирургических операций зависят от целей, которые ставит врач. Это влияет на время, необходимое для процедуры, и на сроки восстановления после нее.
При полной замене сустава
При полном эндопротезировании происходит замена суставных поверхностей бедренной и большеберцовой костей, а при необходимости — и надколенника. Процедура начинается с вскрытия сустава под общим наркозом. Удаляются поврежденные участки, обрабатываются места срезов, затем заменяются нижняя часть бедренной кости и верхняя часть большеберцовой. После этого проводится пробная установка и тестирование протеза.
При частичном эндопротезировании
Одномыщелковое протезирование — это частичная замена суставных поверхностей, поврежденных в результате травмы или заболеваний. Если во время операции хирург обнаруживает серьезные повреждения связок, их также заменяют.
Проведение ревизии
Ревизионное эндопротезирование — это процесс замены искусственного сустава. Для этого используются протезы с удлиненными ножками, которые обеспечивают надежную фиксацию. Основные показания для ревизии включают износ эндопротеза, его неправильную установку и наличие повреждений.
Возможные риски и послеоперационные осложнения
Эндопротезирование — это современная хирургическая процедура. Однако, как и при других инвазивных и малоинвазивных операциях, после замены коленного сустава могут возникнуть осложнения.

Проблемы с надколенником
Зафиксированы редкие случаи смещения искусственного протеза и вывиха наколенника. Это чаще всего происходит из-за установки протеза неопытным специалистом или несоблюдения пациентом рекомендаций в период реабилитации.
Травмы сосудов и нервов
Во время операции на суставе повреждаются мелкие кровеносные сосуды. Кровоизлияния, возникающие в этом процессе, являются нормальными и не представляют угрозы. Однако при нарушении техники выполнения операции существует риск травмы крупных сосудов или нервов в области колена.
Реабилитационный период
В реабилитационный период после операции используются обезболивающие, анальгетики и антикоагулянты. Они помогают предотвратить инфекции, облегчить боль и восстановить кровообращение. Обычно через 10 дней после вмешательства хирург удаляет швы, и пациент может покинуть медицинское учреждение.
Упражнения для восстановления
После восстановления мягких, костных и хрящевых тканей специалист по реабилитации разрабатывает комплекс упражнений для восстановления функций коленного сустава. В ходе занятий могут возникать легкие боли, что нормально после операции по эндопротезированию. Процесс выполнения упражнений обязательно контролируется реабилитологом.
Механотерапия
Комплекс включает лечебные, профилактические и восстановительные упражнения с использованием специализированных тренажеров и аппаратов. Механическое воздействие на мышцы начинается на 2-3 день после установки искусственного протеза. Это помогает избежать мышечной атрофии и значительно сокращает время реабилитации.
Использование фиксирующих повязок
Во время реабилитации пациентам рекомендуется носить эластические чулки или бинтовать обе ноги эластичным бинтом от пальцев до верхней трети бедра. Это помогает избежать сосудистых проблем и снижает нагрузку на коленный сустав.

Подбор хирурга и медицинского учреждения
Выбор квалифицированного хирурга и подходящего медицинского учреждения является одним из самых важных этапов подготовки к операции по замене коленного сустава. От этого выбора зависит не только успех самой операции, но и последующая реабилитация пациента.
Первым шагом в процессе подбора хирурга является изучение его квалификации и опыта. Рекомендуется обратить внимание на следующие аспекты:
- Образование и специализация: Убедитесь, что хирург имеет соответствующее образование и специализацию в области ортопедии, а также прошел дополнительное обучение по эндопротезированию коленного сустава.
- Опыт работы: Узнайте, сколько операций по замене коленного сустава хирург провел за свою карьеру. Опытный специалист, как правило, имеет более высокий процент успешных операций.
- Отзывы пациентов: Ознакомьтесь с отзывами и рекомендациями других пациентов, которые уже проходили через подобные операции. Это поможет составить представление о подходе хирурга и уровне его профессионализма.
Кроме того, важно учитывать и репутацию медицинского учреждения, в котором будет проводиться операция. Обратите внимание на следующие критерии:
- Лицензия и аккредитация: Убедитесь, что клиника имеет все необходимые лицензии и аккредитации, подтверждающие ее право на проведение хирургических вмешательств.
- Оборудование и технологии: Современное оборудование и новейшие технологии играют ключевую роль в успешности операции. Узнайте, какие методы и технологии используются в выбранной клинике.
- Команда специалистов: Важно, чтобы в клинике работала команда опытных специалистов, включая анестезиологов, реабилитологов и медсестер, которые будут участвовать в процессе лечения и восстановления.
Не менее важным является и обсуждение всех деталей операции с хирургом. На консультации задайте все интересующие вас вопросы, касающиеся самой процедуры, возможных рисков, а также периода восстановления. Это поможет вам лучше понять, чего ожидать и как подготовиться к операции.
В заключение, выбор хирурга и медицинского учреждения — это ответственный процесс, который требует внимательного подхода. Не спешите с решением, тщательно исследуйте все доступные варианты и выбирайте только тех специалистов и учреждения, которым вы сможете доверять.
Психологическая подготовка к операции
Психологическая подготовка к операции по замене коленного сустава играет важную роль в успешном исходе процедуры и восстановлении пациента. Эмоциональное состояние пациента может существенно повлиять на его физическое состояние, поэтому важно уделить внимание не только физическим аспектам подготовки, но и психологическим.
Первым шагом в психологической подготовке является получение информации о предстоящей операции. Пациенту следует обсудить с врачом все детали процедуры, включая ее цель, этапы, возможные риски и ожидаемые результаты. Понимание того, что будет происходить, помогает снизить уровень тревожности и страха.
Важно также обсудить с врачом возможные изменения в образе жизни после операции. Это может включать в себя ограничения в физической активности, необходимость реабилитации и адаптацию к новым условиям. Знание о том, что ожидать после операции, может помочь пациенту настроиться на позитивный лад и подготовиться к изменениям.
Психологическая поддержка со стороны близких людей также играет важную роль. Общение с родными и друзьями, которые могут поделиться своим опытом или просто поддержать морально, помогает пациенту чувствовать себя менее одиноким в этот непростой период. Группы поддержки, где пациенты могут обмениваться опытом и получать советы, также могут оказаться полезными.
Кроме того, стоит рассмотреть возможность обращения к психологу или психотерапевту. Специалист может помочь справиться с тревожностью, страхами и другими негативными эмоциями, которые могут возникнуть перед операцией. Психотерапия может включать в себя методы релаксации, визуализации и другие техники, направленные на снижение стресса.
Не менее важным аспектом является настрой на позитивный исход операции. Пациенту следует сосредоточиться на своих целях и мотивации, например, на том, как операция поможет улучшить качество жизни, вернуть возможность заниматься любимыми хобби или просто облегчить повседневные задачи. Визуализация успешного восстановления и активной жизни после операции может стать мощным инструментом в психологической подготовке.
В заключение, психологическая подготовка к операции по замене коленного сустава является неотъемлемой частью общего процесса подготовки. Она включает в себя получение информации, поддержку со стороны близких, возможное обращение к специалистам и позитивный настрой на будущее. Все эти аспекты помогут пациенту чувствовать себя более уверенно и спокойно перед предстоящей процедурой.
Оценка состояния здоровья перед операцией
Перед проведением операции по замене коленного сустава крайне важно провести тщательную оценку состояния здоровья пациента. Это позволяет не только определить целесообразность хирургического вмешательства, но и минимизировать риски, связанные с анестезией и самой операцией.
Первым шагом в оценке состояния здоровья является сбор анамнеза. Врач должен узнать о наличии хронических заболеваний, таких как диабет, гипертония, заболевания сердца и легких, а также о предыдущих операциях и аллергиях на медикаменты. Важно также выяснить, принимает ли пациент какие-либо лекарства, так как некоторые из них могут повлиять на процесс заживления или вызвать осложнения.
Следующим этапом является физикальное обследование. Врач проводит осмотр коленного сустава, оценивает его подвижность, наличие отека, болевых ощущений и других симптомов. Также может быть проведено тестирование на функциональность сустава, чтобы определить степень ограничения движений и влияние этого на повседневную жизнь пациента.
Лабораторные исследования играют важную роль в оценке состояния здоровья. Обычно назначаются анализы крови, включая общий анализ, биохимию и коагулограмму. Эти тесты помогают выявить возможные воспалительные процессы, оценить функцию печени и почек, а также проверить свертываемость крови, что критически важно для предотвращения тромбообразования после операции.
Дополнительно могут быть назначены инструментальные исследования, такие как рентгенография коленного сустава, МРТ или КТ. Эти методы позволяют получить детальную информацию о состоянии костей, хрящей и мягких тканей, что помогает хирургу лучше спланировать операцию.
Не менее важным аспектом является оценка психоэмоционального состояния пациента. Хирургическое вмешательство может вызывать страх и тревогу, поэтому важно обсудить с пациентом все этапы операции, возможные риски и ожидаемые результаты. Это поможет снизить уровень стресса и повысить готовность к операции.
В заключение, комплексная оценка состояния здоровья перед операцией по замене коленного сустава включает в себя сбор анамнеза, физикальное обследование, лабораторные и инструментальные исследования, а также оценку психоэмоционального состояния пациента. Такой подход позволяет минимизировать риски и повысить вероятность успешного исхода операции.