Вертеброгенная люмбалгия — это распространенное заболевание, связанное с болевыми ощущениями в поясничной области, возникающими из-за патологий позвоночника. В данной статье мы подробно рассмотрим, что представляет собой вертеброгенная люмбалгия, ее симптомы и методы лечения, включая физические упражнения, которые могут помочь в облегчении состояния. Понимание этого заболевания и его особенностей важно для своевременной диагностики и выбора эффективной терапии, что позволит улучшить качество жизни пациентов и предотвратить развитие осложнений.
Подробно о заболевании
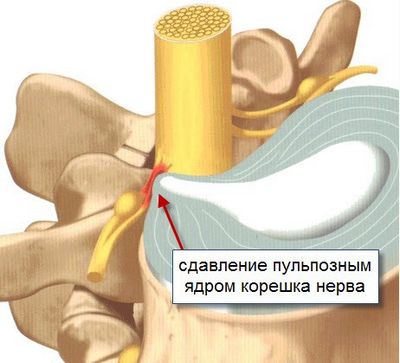
Основная причина болей в пояснице — дегенеративно-дистрофические изменения позвоночника. Патология межпозвонковых дисков, приводящая к сдавлению спинномозговых корешков и сопровождающаяся характерными симптомами, называется вертеброгенной люмбалгией. По международной классификации болезней (МКБ 10) ей присвоен код М51, указывающий на структурные изменения костной ткани, вызванные остеохондрозом. Диагноз акцентирует внимание на дегенеративно-дистрофическом процессе, вызывающем болевой синдром.
Симптомы вертеброгенной люмбалгии схожи с проявлениями локальной дорсопатии. Их можно выделить следующим образом:
- боль в области поясницы;
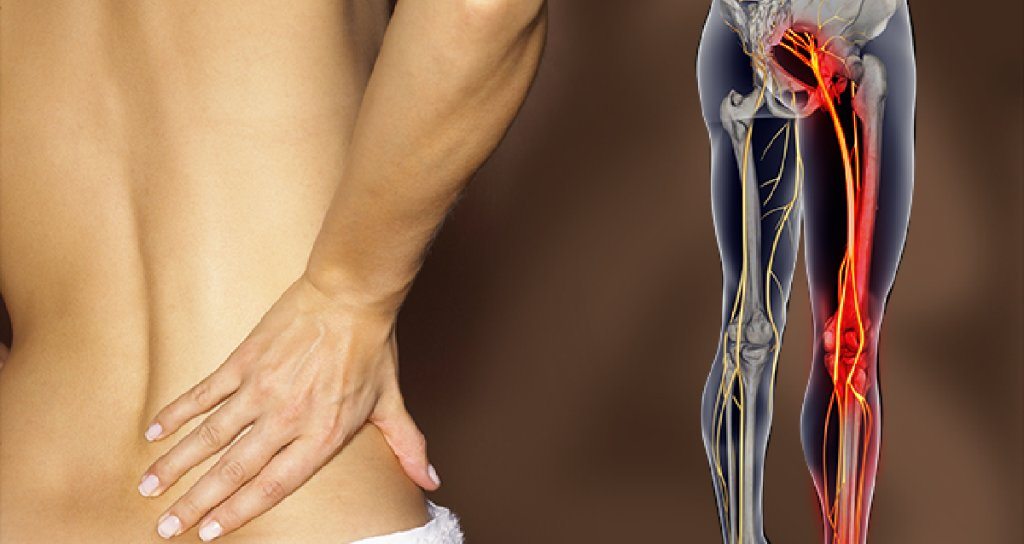
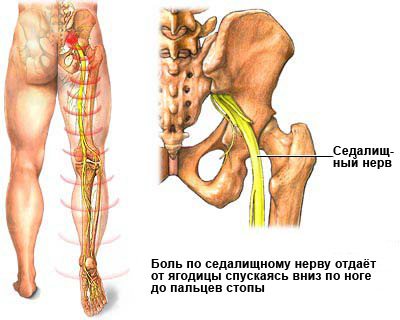
- иррадиация болевых ощущений в ногу и ягодицу;
- ограничение подвижности в поясничном сегменте;
- локальное напряжение мышц в пораженной области;
- нарушение походки, проявляющееся хромотой;
- изменение чувствительности и иннервации нижних конечностей, вплоть до пареза или паралича.
Главное отличие вертеброгенной люмбалгии — постоянная иррадиация, отсутствие общей интоксикации и температурной реакции, даже при выраженном болевом синдроме.
Боль может быть острой или ноющей, хронической, односторонней или симметричной, а по интенсивности — слабой, умеренной или сильной. Обычно она уменьшается в покое или при принятии удобной позы, но усиливается при движениях. Односторонняя люмбалгия — правосторонняя или левосторонняя — наблюдается при локальном дегенеративно-дистрофическом процессе с сдавлением соответствующего нервного корешка.
Для острой вертеброгенной люмбалгии характерны следующие особенности:
- внезапное начало, чаще всего после интенсивной физической нагрузки;
- резко выраженный болевой синдром;
- невозможность активных движений в пояснице или их значительное ограничение;
- выраженная иррадиация в ногу, заставляющая пациента оставаться в лежачем положении;
- несмотря на тяжесть симптомов, общее состояние остается удовлетворительным.
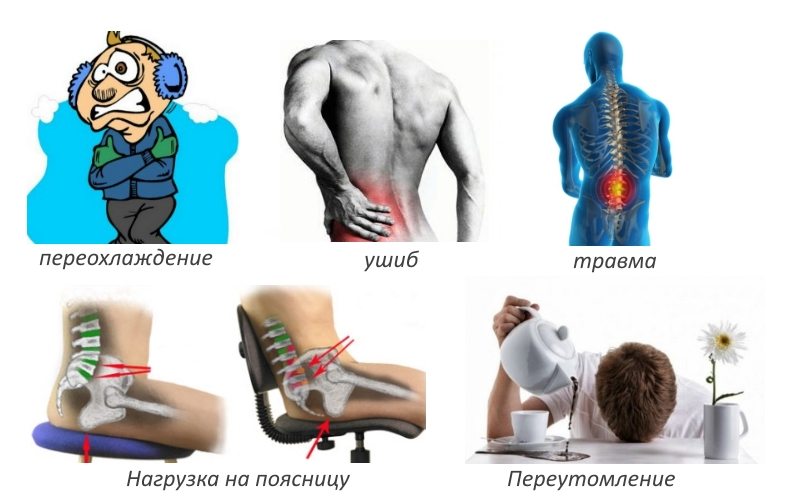
Острая боль всегда сопровождается мышечно-тоническим синдромом, проявляющимся резким ограничением активных движений в пояснице и конечностях. Суть синдрома заключается в напряжении мышечных волокон, иннервируемых поврежденным спинномозговым корешком. Это приводит к повышению их тонуса, что затрудняет нормальную функцию конечностей. Проблема может проявляться как с одной стороны, так и с обеих.
Хроническая вертеброгенная люмбалгия может длиться годами и десятилетиями, периодически напоминая о себе болезненными ощущениями. Типичные симптомы включают:
- ноющую или тупую умеренную боль в пояснице;
- слабую иррадиацию в ногу, усиливающуюся при обострении после переохлаждения или физической нагрузки;
- незначительное выражение мышечно-тонического синдрома;
- сохранение трудоспособности, хотя дегенеративно-дистрофический процесс продолжает прогрессировать;
- необходимость в приеме обезболивающих средств, которые лишь временно облегчают состояние.
Диагноз хронической люмбалгии легко подтверждается с помощью магнитно-резонансной или компьютерной томографии, на которой четко видны специфические костно-хрящевые изменения, включая грыжеобразование. Лечение заболевания требует значительного времени, однако главная задача — быстрое снятие боли. Для этого применяются нестероидные противовоспалительные средства (НПВС), анальгетики, миорелаксанты и анксиолитики.
Дополняют терапевтический курс физические упражнения и физиотерапия. Как лечить вертеброгенную люмбалгию при стойком болевом синдроме? Обычно такая ситуация возникает при органическом стенозе спинномозгового канала, связанном с грыжевыми выпячиваниями. Поэтому при сохраняющихся упорных болях применяются хирургические методы лечения — от местноанестезирующих блокад до оперативного вмешательства, такого как ламинэктомия.

Врачи отмечают, что вертеброгенная люмбалгия является распространённым заболеванием, которое возникает в результате поражения структур позвоночника, таких как межпозвоночные диски и суставы. Основными симптомами являются боль в поясничной области, ограничение подвижности и иногда иррадиация боли в ноги. Специалисты подчеркивают важность комплексного подхода к лечению, который может включать медикаментозную терапию, физиотерапию и лечебную физкультуру. В некоторых случаях может потребоваться мануальная терапия или даже хирургическое вмешательство. Врачи рекомендуют пациентам не игнорировать симптомы и своевременно обращаться за медицинской помощью, чтобы избежать хронических форм заболевания и улучшить качество жизни. Профилактика, включающая регулярные физические нагрузки и правильную осанку, также играет ключевую роль в снижении риска возникновения вертеброгенной люмбалгии.
Люмбалгия поясничного отдела
Причины болевого синдрома в нижней части позвоночника разнообразны. Люмбалгия может возникать по следующим причинам:
- дегенеративно-дистрофические изменения, такие как остеохондроз позвоночника (наиболее распространенная причина);
- опухоли костной и нервной ткани в области поясницы;
- метастазы рака в позвоночник;
- аутоиммунные заболевания, например, болезнь Бехтерева и ревматоидный артрит;
- врожденные аномалии строения скелета;
- патологии мышечной ткани, такие как миозиты или аутоиммунные поражения.
Поскольку остеохондроз позвоночника является основной причиной люмбалгии, симптомы в основном связаны именно с ним. К характерным проявлениям относятся:
- боль в спине, отдающая в ногу;
- симптомы натяжения, связанные с гипертонусом мышц (по тестам Ласега, Бонне, Вассермана);
- затруднения при ходьбе;
- ограничение подвижности в поясничной области;
- значительный эмоциональный дискомфорт.
При опухолях в позвоночнике боли имеют постоянный и интенсивный характер. Они не поддаются облегчению с помощью обычных нестероидных противовоспалительных средств (НПВС), и для их купирования требуются наркотические анальгетики. Также могут наблюдаться признаки интоксикации: снижение аппетита, бледность кожи и потеря веса. В области поясницы, особенно на фоне снижения массы тела, можно заметить новообразование, которое при пальпации остается неподвижным и плотным.
При хроническом поражении позвоночника симптомы могут быть не слишком выраженными, если заболевание находится в стадии ремиссии. Тем не менее, оно постепенно прогрессирует, и обострение может произойти на фоне переохлаждения или физической нагрузки. Хроническая люмбалгия в этот период может напоминать острый болевой приступ. Однако из-за длительного течения болезни лечение может затягиваться и иногда требует хирургического вмешательства. Люмбалгия часто наблюдается у беременных женщин из-за увеличенной нагрузки на позвоночник. Лечение в этом случае имеет свои особенности из-за потенциального негативного воздействия многих медикаментов на плод.
В таблице ниже представлены варианты терапии болей в спине в различных клинических ситуациях.
| Состояние/лечение | НПВС | Хирургическая помощь | Вспомогательные препараты | Немедикаментозная коррекция |
| Классическая вертеброгенная люмбалгия | Ортофен, Ибуклин, Кеторол, Найз и другие | Ламинэктомия, стабилизирующие операции, новокаиновые блокады | Анксиолитики – Алпразолам, Рексетин, антидепрессанты (Амитриптилин, Фенибут) | Физиолечение – ДДТ, электрофорез, амплипульс, ЛФК, массаж |
| Опухоли позвоночника или спинного мозга | Неэффективны, используются наркотические анальгетики | Удаление опухоли, декомпрессия спинного мозга | Психокорректоры (весь арсенал при необходимости) | ЛФК только в послеоперационном периоде |
| Аутоиммунные заболевания | Весь арсенал | Эндопротезирование суставов в качестве вспомогательной хирургической помощи | Цитостатики (циклофосфан, лефлуномид, метотрексат) | Физиолечение – кварц, ДДТ, амплипульс, электрофорез, ЛФК, массаж |
| Люмбалгия при беременности | Только простые анальгетики при острых болях – Парацетамол, Анальгин | Новокаиновые блокады по жизненным показаниям при нестерпимом болевом синдроме | Местные отвлекающие мази или растирания | ЛФК в щадящем режиме при отсутствии угрозы плоду |
Спондилогенные поражения позвоночника часто связаны с аутоиммунными заболеваниями, такими как болезнь Бехтерева, реже – дерматомиозит или ревматоидный артрит. Лечение обычно консервативное, и болевой синдром удается облегчить с помощью комплексного применения НПВС и цитостатиков. При поддерживающем приеме иммунодепрессантов заболевание протекает стабильно, но с постоянным прогрессированием, хотя трудоспособность может сохраняться на длительное время. Использование народных средств дает лишь временный эффект, связанный с раздражающим действием растительных компонентов, однако не способно повлиять на костно-хрящевую ткань. Поэтому увлечение такими методами может быть опасным, особенно при аутоиммунных или злокачественных поражениях позвоночника.
Физические упражнения положительно влияют на снятие болевого синдрома и восстановление подвижности при люмбалгии. Их эффективность наиболее заметна при дегенеративно-дистрофических процессах и в период восстановления после операций. Рекомендуемые упражнения при вертеброгенной люмбалгии:
- выпады рукой и ногой. Начальная позиция – на четвереньках. Упражнение заключается в одновременном выпрямлении ноги и руки на противоположной стороне. Продолжительность занятия – не менее 15 минут;
- круговые движения. Начальная позиция – лежа на спине, ноги на ширине плеч, руки прижаты к корпусу. Упражнение: поочередное поднятие нижних конечностей на высоту до 15 см с выполнением вращательных движений. Выполняется в медленном темпе. Продолжительность занятия – не менее 10 минут;
- мостик. Классическое упражнение для укрепления мышц при остеохондрозе. Суть заключается в подъеме таза за счет силы мышц конечностей с упором на стопы и локти. Продолжительность тренировки – не менее 10 минут;
- обхват ног. Начальная позиция – лежа на спине, ноги разогнуты во всех суставах, руки вдоль туловища. Упражнение: согнуть обе нижние конечности в коленных и тазобедренных суставах, а подъемом корпуса дотянуться руками и обхватить бедра. Количество повторов – не менее 15 в день;
- наклоны. Упражнение полезно для укрепления мышечного корсета спины во время затихающего обострения или ремиссии. В период сильных болей лучше от него отказаться. Суть тренировки: наклоны туловища из положения стоя с попыткой дотянуться руками до стоп или пола. Количество повторов – не менее 15 раз в сутки.
Физические упражнения не могут заменить полноценное лечение. Они эффективны только в сочетании с медикаментозной терапией или хирургическим вмешательством.


| Параметр | Описание | Способы лечения |
|---|---|---|
| Что такое вертеброгенная люмбалгия? | Хроническая боль в поясничной области, вызванная заболеваниями позвоночника. | Консервативное лечение, физиотерапия, медикаменты. |
| Причины возникновения | Остеохондроз, грыжи межпозвоночных дисков, травмы, неправильная осанка. | Хирургическое вмешательство (в тяжелых случаях). |
| Симптомы | Боль в пояснице, иррадиация в ноги, ограничение подвижности. | Массаж, мануальная терапия, лечебная физкультура. |
Хронический тип
Хотя острые боли в спине распространены, основой вертеброгенной люмбалгии являются хронические дегенеративно-дистрофические изменения. Заболевание может затягиваться при аутоиммунных нарушениях или наличии неоперабельных межпозвоночных грыж. Ключевые признаки хронической люмбалгии включают:
- постоянные ноющие боли;
- длительность нетрудоспособности — не менее трех месяцев в году;
- слабый эффект от нестероидных противовоспалительных средств (НПВС);
- значительное улучшение состояния при применении гормонов, цитостатиков и антидепрессантов;
- выраженные изменения позвоночника на рентгенограммах.
Боль чаще всего односторонняя, реже — двусторонняя, что связано с несимметричным сдавлением корешков спинного мозга. Если симптомы охватывают обе стороны спины и нижние конечности, это может указывать на опухолевый или аутоиммунный процесс. В таких случаях прогноз обычно серьезный, и требуется тщательное обследование с использованием магнитно-резонансной или компьютерной томографии. Правосторонняя люмбалгия встречается чаще, поскольку нагрузка распределяется неравномерно. Правши, составляющие большинство, чаще нагружают правую сторону тела, что приводит к ослаблению мышечного корсета и прогрессированию дегенеративно-дистрофического процесса, в результате чего возникает правосторонний болевой синдром.
Одной из форм хронического поражения позвоночника является посттравматическая люмбалгия. В анамнезе обязательно должна быть информация о травме, чаще всего в виде компрессионного перелома или хирургического вмешательства. Достижение клинической ремиссии бывает затруднительным, так как органические изменения в костно-суставной системе препятствуют эффективному лечению консервативными методами. В таких случаях помощь пациентам оказывают невропатологи совместно с нейрохирургами, так как иногда требуется переход к оперативным методам лечения.
Вертебральный тип
Хронические и острые процессы часто связаны с дегенеративно-дистрофическими изменениями в костно-хрящевой ткани. Это приводит к развитию вертебральной люмбалгии на фоне остеохондроза позвоночника. У этого состояния есть характерные особенности:
- заметное улучшение при использовании НПВС и миорелаксантов;
- регулярные обострения после физической активности;
- не менее 2-3 острых приступов в течение болезни;
- типичные изменения, выявляемые при рентгенологическом или магнитно-резонансном исследовании;
- часто приводит к образованию грыжи диска, что может потребовать хирургического вмешательства.
Прогноз для пациентов с вертебральной люмбалгией, как правило, благоприятный. Это связано с медленным прогрессированием заболевания, эффективным использованием НПВС и редкими серьезными осложнениями, такими как парезы конечностей. Многие пациенты продолжают периодически принимать препараты до глубокой старости, что позволяет поддерживать качество жизни на приемлемом уровне. Регулярные занятия физической гимнастикой укрепляют мышечный корсет и замедляют прогрессирование заболевания. Основная задача врача — поддерживающее динамическое наблюдение для своевременной диагностики аутоиммунных или опухолевых процессов. При их отсутствии пациент может на протяжении всей жизни получать поддерживающую медикаментозную терапию.

Спондилогенный тип
Поражение межпозвонковых суставов и отростков позвонков является основой спондилогенной люмбалгии. Чаще всего это состояние имеет аутоиммунный характер и связано с системным поражением костно-хрящевой ткани. Дискогенная люмбалгия возникает из-за изменений в межпозвонковом пространстве, вызванных деформацией суставов. Это приводит к повреждению спинномозговых корешков и может затрагивать седалищный нерв. Боль в позвоночнике, иррадиирующая в ногу и ягодицу при вовлечении седалищного нерва, называется «ишиалгия». Характерный болевой синдром чаще всего ощущается в ноге, что затрудняет выполнение даже простейших движений.
Основные признаки спондилогенной люмбалгии аутоиммунного характера с ишиасом:
- интенсивная боль в ягодице и ноге;
- резкое ограничение подвижности конечности;
- небольшое повышение температуры тела;
- выраженная эмоциональная нестабильность;
- изменение острофазовых показателей крови при системном заболевании;
- двусторонние изменения в суставах, выявляемые при КТ или МРТ.
Особенно затруднено нахождение пациента в вертикальном положении. В стоячем положении человек не может оставаться даже несколько секунд из-за сильной боли в ноге. Проблема исчезает после медикаментозной стабилизации состояния.
Лечение люмбалгии
Лечение люмбалгии проходит в два этапа. При сильной боли необходимо обеспечить постельный режим на несколько дней и использовать медикаменты для облегчения состояния пациента. В остром периоде применяются следующие методы лечения:
- инъекции анальгетиков или нестероидных противовоспалительных средств (например, Диклофенака, Анальгина, Кеторолака);
- внутривенные вливания сосудорасширяющих препаратов (например, Трентала);
- парентеральное или пероральное применение миорелаксантов (чаще всего Толперизона);
- местные анестезирующие блокады или наркотические анальгетики при выраженном болевом синдроме;
- физиотерапия – кварцевание или электрофорез.
У пациентов, перенесших приступ люмбалгии, острая боль надолго остается в памяти. Однако прекращение болевого синдрома не означает завершение терапии. Важно продолжать прием препаратов, укрепляющих хрящевую ткань – хондропротекторов. Если имеется грыжа, может потребоваться хирургическое вмешательство. Среди тех, кто успешно справился с люмбалгией, много пациентов, прошедших ламинэктомию. Этот радикальный метод позволяет избавиться от межпозвонковой грыжи.
Упражнения для восстановления
Лечебная физкультура играет ключевую роль в терапии различных заболеваний. Перед началом тренировок важно выяснить причины люмбалгии. При компрессионном переломе рекомендуется соблюдать постельный режим и выполнять легкие физические упражнения. Если боль выражена, может быть полезна новокаиновая блокада.
Полный набор упражнений доступен по следующей ссылке:
Физические нагрузки следует сочетать с другими немедикаментозными методами лечения. Массаж, например, особенно эффективен при хронических заболеваниях. Рекомендуется проводить сеансы массажа не чаще двух раз в год. Может ли при люмбалгии наблюдаться повышение температуры? На этот вопрос нельзя дать однозначный ответ. Хотя высокая температура не должна присутствовать, небольшой субфебрилитет может возникать при аутоиммунных процессах или сильных эмоциональных переживаниях.
Для облегчения состояния могут быть назначены гормоны, цитостатики и психокорректоры. Какие антидепрессанты можно использовать в сочетании с физическими упражнениями? По мнению неврологов, серьезных ограничений на прием этих препаратов нет. Современные антидепрессанты можно применять длительное время.

Виды синдромов
Существует несколько состояний, характерных для вертеброгенной люмбалгии:
- мышечно-тонический синдром — возникает из-за повреждения нервных волокон;
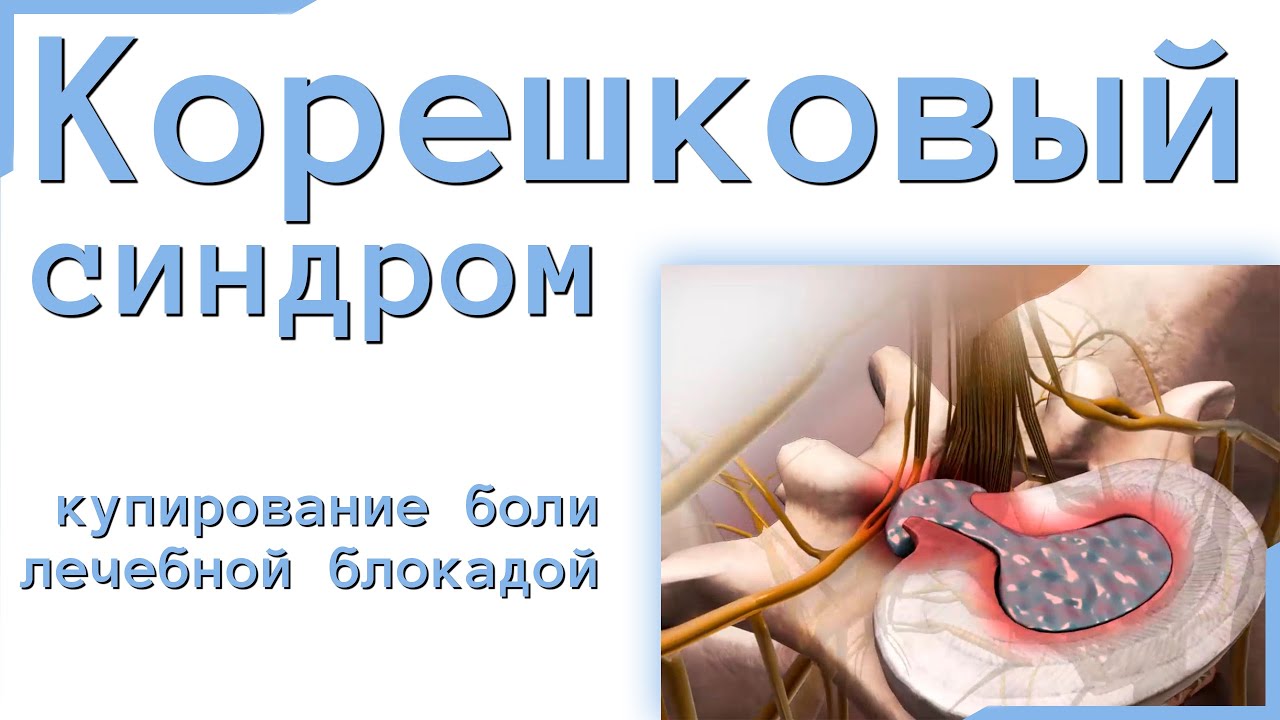
- корешковые расстройства — связаны с компрессией спинномозговых нервов;
- поражение в области перехода поясничного и крестцового отделов L5-S1 (межпозвонковая грыжа);
- раздражение корешка S1 слева — связано с ослаблением мышечного каркаса и близким расположением нервных волокон.
Симптомы люмбалгии с корешковым синдромом усиливают болевые ощущения у пациента, так как проявления заболевания распространяются на нижние конечности.
Люмбалгия и армия
Многих молодых людей интересует вопрос призыва в армию. Ответ на него неоднозначен, так как различные формы люмбалгии по-разному оцениваются врачами военкоматов. Юноши не подлежат службе в следующих случаях:
- выраженный остеохондроз грудного и шейного отделов с постоянными симптомами и частыми обострениями в течение года;
- дорсопатия поясничного отдела с устойчивыми нарушениями функции конечностей;
- межпозвоночные грыжи;
- опухоли позвоночника;
- любые системные заболевания.
Если у молодого человека наблюдаются незначительные боли или редкие обострения хронической люмбалгии без изменений на КТ или МРТ, он может быть призван на службу с незначительными ограничениями. Каждый случай заболевания позвоночника рассматривается индивидуально, учитывая степень изменений в костно-хрящевой ткани.
Диагностика вертеброгенной люмбалгии
Диагностика вертеброгенной люмбалгии представляет собой многоступенчатый процесс, который включает в себя как клиническое обследование, так и использование различных инструментальных методов. Основная цель диагностики — определить причину болевого синдрома в поясничной области и исключить другие возможные заболевания, которые могут вызывать схожие симптомы.
Первым этапом диагностики является сбор анамнеза. Врач проводит беседу с пациентом, выясняя, когда и как начались боли, их характер (острые или хронические), локализацию, наличие факторов, способствующих усилению или ослаблению боли. Важно также уточнить, были ли у пациента ранее травмы спины, операции или хронические заболевания, такие как остеохондроз, радикулит или артрит.
После сбора анамнеза врач проводит физикальное обследование. В ходе осмотра оценивается осанка пациента, подвижность позвоночника, наличие мышечного напряжения и болезненности в области поясницы. Врач может провести специальные тесты, такие как тест на подъем прямой ноги, который помогает выявить наличие радикулопатии или компрессии нервных корешков.
Для более точной диагностики часто используются инструментальные методы исследования. Наиболее распространенными из них являются:
- Рентгенография: Позволяет выявить изменения в костной ткани, такие как остеофиты, сужение межпозвоночных щелей и другие патологии, связанные с позвоночником.
- Магнитно-резонансная томография (МРТ): Является наиболее информативным методом, позволяющим визуализировать мягкие ткани, межпозвоночные диски и нервные корешки. МРТ помогает выявить грыжи дисков, стеноз позвоночного канала и другие изменения.
- Компьютерная томография (КТ): Используется для получения детализированных изображений позвоночника и может быть полезна в случаях, когда МРТ невозможно провести.
- Ультразвуковое исследование: Может применяться для оценки состояния мягких тканей и выявления воспалительных процессов.
В некоторых случаях для уточнения диагноза может потребоваться проведение электромиографии (ЭМГ) и исследования проводимости нервов, что позволяет оценить функциональное состояние нервной системы и выявить наличие повреждений нервных корешков.
Важно отметить, что диагностика вертеброгенной люмбалгии требует комплексного подхода и участия различных специалистов, таких как неврологи, ортопеды и физиотерапевты. Правильная диагностика является ключом к эффективному лечению и восстановлению пациента.
Профилактика заболевания
Профилактика вертеброгенной люмбалгии включает в себя комплекс мероприятий, направленных на снижение риска возникновения данного заболевания и поддержание здоровья позвоночника. Одним из ключевых аспектов профилактики является регулярная физическая активность. Упражнения, направленные на укрепление мышечного корсета спины и живота, способствуют улучшению осанки и снижению нагрузки на позвоночник. Рекомендуется заниматься такими видами физической активности, как плавание, йога или пилатес, которые помогают развивать гибкость и силу мышц.
Кроме того, важно следить за правильной техникой выполнения физических упражнений и избегать чрезмерных нагрузок, особенно при поднятии тяжестей. При выполнении таких действий следует использовать ноги, а не спину, чтобы минимизировать риск травмирования позвоночника. Также стоит обратить внимание на ergonomics на рабочем месте: использование удобного стула с поддержкой для поясницы, правильное расположение монитора и клавиатуры помогут избежать излишнего напряжения мышц спины.
Контроль массы тела также играет важную роль в профилактике вертеброгенной люмбалгии. Избыточный вес создает дополнительную нагрузку на позвоночник, что может привести к его преждевременному износу и развитию различных заболеваний. Правильное питание, включающее достаточное количество витаминов и минералов, особенно кальция и витамина D, способствует поддержанию здоровья костей и суставов.
Не менее важным аспектом является регулярное медицинское обследование, особенно для людей, находящихся в группе риска. Это может включать в себя осмотры у врача-ортопеда или невролога, а также выполнение необходимых диагностических процедур, таких как рентген или МРТ, для раннего выявления возможных проблем с позвоночником.
Наконец, следует уделять внимание психоэмоциональному состоянию. Стресс и напряжение могут способствовать возникновению мышечного спазма и болей в спине. Практики релаксации, такие как медитация или дыхательные упражнения, могут помочь снизить уровень стресса и улучшить общее самочувствие.
Советы по образу жизни при люмбалгии
Люмбалгия, или боль в пояснице, является распространенной проблемой, которая может значительно ухудшить качество жизни. Важным аспектом лечения и профилактики этого состояния является изменение образа жизни. Вот несколько рекомендаций, которые могут помочь справиться с симптомами и предотвратить их повторное возникновение.
1. Поддержание правильной осанки. Осанка играет ключевую роль в здоровье позвоночника. При сидении старайтесь держать спину прямо, а ноги располагать на уровне пола. Используйте стулья с поддержкой для поясницы и избегайте длительного сидения в одной позе. При работе за компьютером следите за тем, чтобы экран находился на уровне глаз.
2. Регулярная физическая активность. Умеренные физические нагрузки помогают укрепить мышцы спины и живота, что, в свою очередь, поддерживает позвоночник. Рекомендуются упражнения на растяжку, плавание, йога и пилатес. Однако перед началом любой физической активности важно проконсультироваться с врачом.
3. Правильное lifting. При подъеме тяжестей старайтесь использовать ноги, а не спину. Держите предмет близко к телу и избегайте скручивания туловища. Это поможет снизить нагрузку на позвоночник и предотвратить травмы.
4. Контроль веса. Избыточный вес создает дополнительную нагрузку на позвоночник, что может усугубить симптомы люмбалгии. Поддержание здорового веса через сбалансированное питание и регулярные физические нагрузки поможет снизить риск возникновения болей в спине.
5. Устранение стрессов. Стресс может способствовать напряжению мышц и усугублять болевые ощущения. Практики релаксации, такие как медитация, глубокое дыхание и массаж, могут помочь снизить уровень стресса и улучшить общее самочувствие.
6. Правильный сон. Качество сна также влияет на состояние спины. Используйте матрас средней жесткости и подушку, которая поддерживает правильное положение шеи. Спите на боку с подушкой между коленями или на спине с подушкой под коленями для снижения нагрузки на поясницу.
7. Избегание длительного сидения и стояния. Если ваша работа связана с длительным сидением или стоянием, старайтесь делать перерывы каждые 30-60 минут. Вставайте, растягивайтесь и двигайтесь, чтобы улучшить кровообращение и снизить напряжение в мышцах.
Следуя этим рекомендациям, можно значительно улучшить состояние при люмбалгии и снизить риск повторного возникновения болей в пояснице. Однако важно помнить, что каждый случай индивидуален, и перед внесением изменений в образ жизни рекомендуется проконсультироваться с врачом или специалистом по реабилитации.