Стероидные противовоспалительные препараты, или глюкокортикостероиды, играют ключевую роль в лечении различных заболеваний суставов, таких как артрит, остеоартрит и другие воспалительные процессы. В данной статье мы рассмотрим основные виды этих препаратов, их механизмы действия, а также показания и противопоказания к применению. Понимание особенностей стероидной терапии и возможных побочных эффектов поможет пациентам и медицинским специалистам принимать обоснованные решения в процессе лечения, что в свою очередь способствует улучшению качества жизни и снижению болевого синдрома.
Что такое глюкокортикостероиды
Слаженная работа всех систем организма и отдельных органов зависит от гормонов — биологически активных веществ, вырабатываемых железами внутренней секреции. Эти гормоны попадают в кровоток и связываются с рецепторами клеток-мишеней. Они играют ключевую роль в регулировании различных процессов, включая обмен веществ. Глюкокортикостероиды — это аналоги гормонов, вырабатываемых клетками надпочечников. Изменение их уровня в крови, как в сторону повышения, так и в сторону понижения, может ухудшить общее состояние и привести к различным заболеваниям.
Стероидные противовоспалительные препараты, используемые для лечения суставов, содержат активные компоненты, оказывающие разнообразное воздействие на организм. После введения препарата в сустав или приема таблетки наблюдается снижение болевых ощущений и увеличение объема движений. Глюкокортикоиды восстанавливают микроциркуляцию и эффективно устраняют острые воспалительные процессы.
Врачи отмечают, что стероидные противовоспалительные препараты играют важную роль в лечении заболеваний суставов, таких как артрит и остеоартрит. К основным видам этих препаратов относятся преднизолон, метилпреднизолон и дексаметазон. Они помогают уменьшить воспаление и боль, улучшая качество жизни пациентов. Однако, несмотря на их эффективность, существует ряд противопоказаний, включая инфекционные заболевания, диабет и остеопороз. Врачи подчеркивают необходимость индивидуального подхода к каждому пациенту, так как длительное применение стероидов может привести к серьезным побочным эффектам, таким как повышение артериального давления и риск развития язвенной болезни. Поэтому важно тщательно взвешивать все «за» и «против» перед назначением терапии.
Классификация
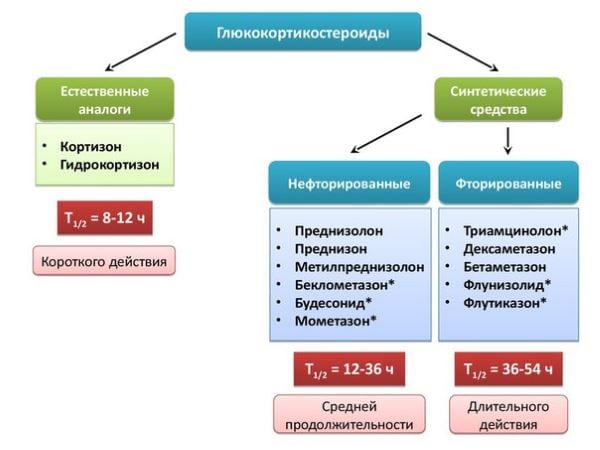
В клинико-фармакологическую категорию стероидов входят препараты с активными биологическими компонентами. Кортизон и гидрокортизон — это глюкокортикостероиды природного происхождения. Остальные препараты являются их синтетическими аналогами, производными гидрокортизона, созданными в результате фторирования или других химических процессов. Искусственные стероиды отличаются высокой терапевтической эффективностью, меньшей частотой применения и менее выраженными побочными эффектами. В медицинской практике гормональные препараты классифицируются по длительности действия:
- Стероиды короткого действия (кортизон, гидрокортизон) имеют период полувыведения от 8 до 12 часов. Обычно их используют в наружных средствах, реже для лечения суставных заболеваний. Основное назначение — лечение воспалительных процессов кожи. Таблетки и инъекции применяются для гормональной заместительной терапии при недостатке естественных гормонов;
- Стероиды средней продолжительности действия (метилпреднизолон, преднизолон, триамцинолон) имеют период полувыведения от 18 до 36 часов. Эти препараты чаще всего используются в ортопедии, ревматологии и травматологии. Они значительно превосходят стероиды короткого действия по клинической эффективности и оказывают меньшее влияние на водно-электролитный баланс, реже вызывая системные побочные реакции;
- Пролонгированные стероиды (бетаметазон, дексаметазон) имеют период выведения от 36 до 54 часов. Эти препараты не предназначены для длительного применения из-за выраженных побочных эффектов и токсического воздействия на организм.
Глюкокортикостероиды также классифицируются по способу введения. Для лечения суставных заболеваний используются как таблетки, так и инъекционные формы. Инъекции могут быть внутримышечными, внутривенными, в полость сустава или непосредственно в воспаленное сухожилие. Гормональные препараты доступны в виде лиофилизатов для приготовления растворов и суспензий. В терапии дегенеративно-дистрофических и воспалительных заболеваний суставов наиболее часто применяются следующие стероидные препараты:
- Дексаметазон;
- Депо-Медрол;
- Триамцинолон (Кеналог);
- Гидрокортизон;
- Бетаметазон (Дипроспан, Целестон, Флостерон);
- Преднизолон.
Эти гормональные средства обладают выраженной противовоспалительной, противоаллергической и иммунодепрессивной активностью. Они также влияют на обмен веществ, включая липиды, белки и углеводы.
| Название препарата | Показания | Противопоказания |
|---|---|---|
| Диклофенак | Артрит, остеоартрит, бурсит | Язва желудка, почечная недостаточность |
| Ибупрофен | Боль в суставах, воспалительные заболевания | Аллергия на компоненты, астма |
| Напроксен | Остеоартрит, ревматоидный артрит | Беременность, язвенная болезнь |
| Целекоксиб | Артрит, остеоартрит | Сердечно-сосудистые заболевания |
| Кетопрофен | Боль, воспаление, травмы | Печеночная недостаточность |
Фармакологическое действие
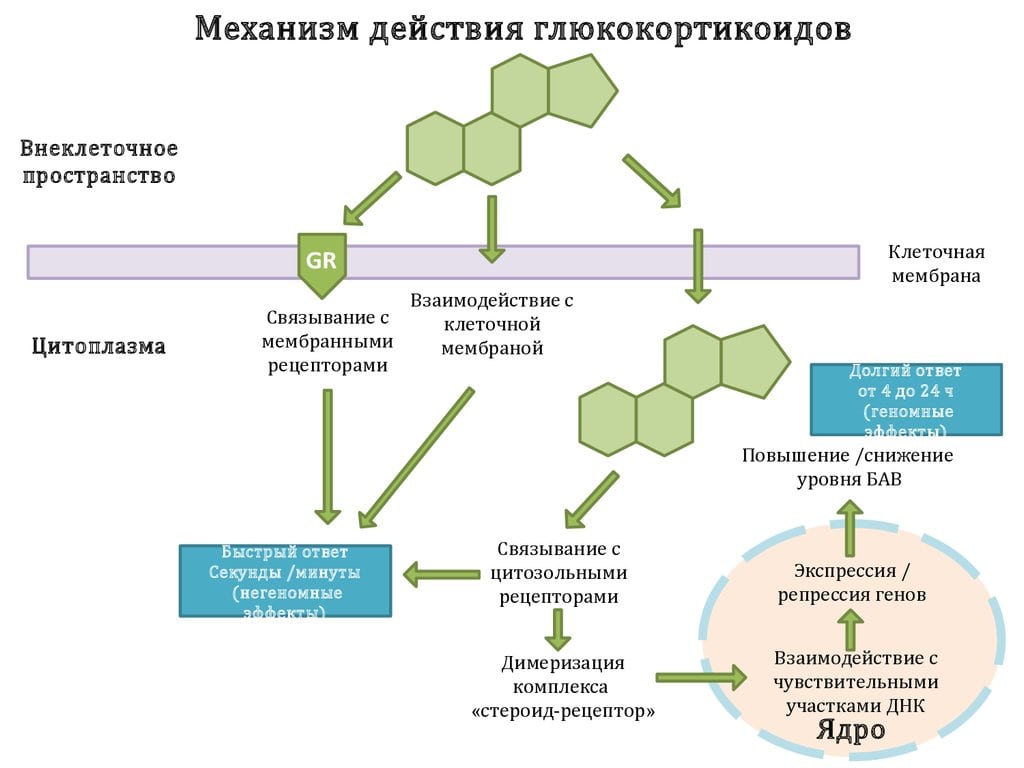
Стероидные препараты содержат компоненты, которые быстро проникают через клеточные мембраны и воздействуют на рецепторы в цитоплазме. В результате связывания образуются активные комплексы, проникающие в ядра клеток и влияющие на синтез специфических белков. Это изменяет иммунный ответ и влияет на выработку медиаторов боли, воспаления и лихорадки, таких как простагландины, лейкотриены и брадикинины. Клинические исследования подтвердили, что стероидные препараты ингибируют фосфолипидные медиаторы, предотвращая агрегацию тромбоцитов. Глюкокортикостероиды обладают и другими фармакологическими свойствами:
- угнетение активности фосфолипазы и гиалуронидазы, способствующих синтезу простагландинов;
- стабилизация клеточных мембран, что снижает высвобождение гистамина, тромбоксана и лейкотриенов из тучных клеток, провоцирующих воспаление;
- замедление синтеза специфических белков цитокинов из арахидоновой кислоты, регулирующих иммунный ответ;
- увеличение синтеза глюкозы в печени и катаболизм белков, что обеспечивает организм высокоэнергетическими веществами;
- иммунодепрессивное действие — подавление избыточной активности иммунной системы по отношению к собственным клеткам.
Применение стероидных препаратов предотвращает взаимодействие лимфоцитов и их миграцию в области воспаления. В ходе гормональной терапии наблюдается увеличение высвобождения адреналина в кровоток, что восстанавливает чувствительность определенных рецепторов к этому биоактивному веществу. Одновременно происходит сужение кровеносных сосудов и снижение их проницаемости. Сочетание этих эффектов объясняет одно из побочных действий глюкокортикостероидов — повышение артериального давления. Однако это свойство часто используется для устранения шокового состояния в критических и опасных для жизни ситуациях.
https://youtube.com/watch?v=ZnkuRzZWp5U
Показания к применению
В терапии аутоиммунных заболеваний, таких как ревматоидный артрит, стероидные препараты применяются в низких дозах для патогенетического лечения. Их назначают не только для облегчения симптомов, но и для корректировки иммунного ответа. Гормональные средства включаются в лечебные схемы при диагностике ювенильного, псориатического и подагрического артритов. Эти препараты также используются для лечения заболеваний, не сопровождающихся воспалением в суставах.
Если нестероидные противовоспалительные средства (НПВС) и анальгетики не справляются с болевыми ощущениями и выраженной отечностью, на помощь приходят глюкокортикостероиды.
Показаниями для их применения являются:
- остеоартрозы крупных и мелких суставов, возникающие на фоне сдавления и повреждения мягких тканей костными наростами;
- воспаление соединительных тканей, вызванное обострением аутоиммунных или ревматических заболеваний (таких как системная красная волчанка, склеродермия, синдром Шегрена, ревматическая полимиалгия, дерматомиозит, васкулиты) или травмами;
- неинфекционные острые воспалительные процессы в суставной сумке и синовиальной оболочке (синовит, бурсит);
- болезнь Бехтерева, или анкилозирующий спондилоартрит, приводящий к сращению межпозвонковых суставов.
Стероидные препараты также применяются в травматологии для снятия острых болей и воспалительных процессов после переломов. Благодаря своему иммунодепрессивному действию, гормональные средства помогают подавить реакции отторжения при трансплантации тканей.
Представляем обзор препаратов, используемых для лечения суставов.
Противопоказания
Лечение стероидными препаратами начинается только после тщательного обследования пациента и анализа его медицинской истории. На протяжении всего курса терапии врач внимательно следит за состоянием пациента, основываясь на результатах биохимических анализов. Несмотря на серьезные побочные эффекты, противопоказания к разовому применению гормональных средств являются относительными. В случае экстренного введения инъекционных растворов единственным противопоказанием будет гиперчувствительность к активным или вспомогательным компонентам. При назначении длительного лечения врач учитывает возможные последствия. Долгосрочный прием гормональных препаратов противопоказан при следующих заболеваниях:
- болезни Иценко-Кушинга (первичный гиперкортицизм);
- активных формах туберкулеза любой локализации;
- тяжелой артериальной гипертензии;
- язвах желудочно-кишечного тракта;
- выраженной сердечно-сосудистой недостаточности;
- сахарном диабете;
- острых и хронических заболеваниях органов мочевыделительной системы.
Стероидные препараты не применяются, если у пациента ранее были аллергические реакции на глюкокортикостероиды.
Применение этих средств строго запрещено во время беременности из-за высокой вероятности врожденных аномалий надпочечников у плода. У детей стероиды назначаются только по жизненным показаниям, так как они могут вызывать задержку роста.
Побочные эффекты
Предсказать побочные эффекты стероидных препаратов невозможно. Однако можно снизить риск местных и системных негативных реакций, тщательно изучив анамнез и применяя минимальные дозы глюкокортикостероидов. При длительном применении таких средств могут возникнуть следующие нежелательные эффекты:
- Симптомы синдрома Иценко-Кушинга: задержка натрия и жидкости, отеки, нехватка калия, повышение артериального давления, возможное развитие стероидного диабета;
- Замедление процессов восстановления в тканях;
- Изъязвление слизистых оболочек желудочно-кишечного тракта, обострение гастритов, язвенных заболеваний желудка и двенадцатиперстной кишки;
- Изменения в тканях поджелудочной железы, включая некроз, кровоизлияния и кровотечения;
- Снижение иммунной защиты, что приводит к увеличению числа респираторных и кишечных инфекций;
- Увеличение массы тела, появление или обострение акне, нарушения менструального цикла.
Большинство этих осложнений обратимы и исчезают после завершения лечения. Однако к необратимым последствиям относятся задержка роста у детей, субкапсулярная катаракта и стероидный диабет.

Особые указания
Режим дозирования зависит от типа заболевания, реакции пациента на стероидный препарат, а также его возраста и веса. Даже при успешной терапии без серьезных побочных эффектов важно помнить о синдроме отмены, характерном для гормональных препаратов. Этот синдром проявляется обострением воспалительных или дегенеративных процессов после резкого прекращения лечения. Возможные симптомы включают:
- повышение температуры;
- боли в мышцах и суставах;
- общую слабость, утомляемость, сонливость.
В некоторых случаях, особенно в стрессовых ситуациях, может развиться аддисонический криз, который сопровождается рвотой, коллапсом и судорогами. Чтобы избежать синдрома отмены, на завершающем этапе лечения дозы постепенно уменьшаются, а также сокращается частота их приема. Основной принцип терапии заболеваний суставов с использованием глюкокортикостероидов — достижение максимального терапевтического эффекта при минимальных дозах. Применение любых гормональных препаратов должно осуществляться только по назначению врача.
https://youtube.com/watch?v=zTkryRVFP20
Методы введения препаратов
Стероидные противовоспалительные препараты (СПП) могут вводиться в организм различными способами, в зависимости от клинической ситуации, состояния пациента и конкретного препарата. Каждый метод имеет свои преимущества и недостатки, а также может влиять на эффективность лечения и риск побочных эффектов.
1. Пероральный прием
Пероральный прием является наиболее распространенным методом введения СПП. Препараты принимаются в виде таблеток или капсул и быстро всасываются в желудочно-кишечном тракте. Этот способ удобен для пациентов, так как не требует специальных навыков и может быть легко осуществлен в домашних условиях. Однако, пероральный прием может вызывать побочные эффекты со стороны желудочно-кишечного тракта, такие как диспепсия, язвы и гастрит.
2. Инъекции
Инъекционный метод введения включает в себя несколько вариантов:
- Внутримышечные инъекции: Препараты вводятся в мышцу, что обеспечивает более быстрое и равномерное распределение активного вещества в организме. Этот метод часто используется для лечения острых воспалительных процессов.
- Внутрисуставные инъекции: Препараты вводятся непосредственно в сустав, что позволяет достичь высокой концентрации действующего вещества в области воспаления. Этот метод особенно эффективен при остеоартрите, ревматоидном артрите и других заболеваниях суставов. Однако, существует риск инфекций и повреждений суставной капсулы.
- Подкожные инъекции: Этот метод также может быть использован для введения СПП, особенно в случаях, когда требуется длительное действие препарата. Подкожные инъекции могут быть менее болезненными и более удобными для пациента.
3. Ингаляции
Ингаляционный метод введения используется в основном для лечения заболеваний дыхательных путей, но в некоторых случаях может быть применен и для суставов. Препараты, вводимые через ингаляторы, быстро достигают места назначения и могут оказывать местное противовоспалительное действие. Однако, этот метод не является стандартным для лечения суставных заболеваний.
4. Топические формы
Топические препараты, такие как кремы и гели, могут быть использованы для местного лечения воспалительных процессов в суставах. Они наносятся на кожу в области пораженного сустава и обеспечивают местное действие с минимальным системным воздействием. Однако, эффективность таких форм может быть ниже по сравнению с инъекциями или пероральным приемом.
Выбор метода введения СПП зависит от множества факторов, включая тип заболевания, степень воспаления, общее состояние пациента и наличие сопутствующих заболеваний. Важно, чтобы решение о методе введения принимал квалифицированный врач, который сможет оценить все риски и преимущества каждого из методов.
Сравнение с нестероидными противовоспалительными средствами
Стероидные противовоспалительные препараты (СПП) и нестероидные противовоспалительные средства (НПВС) являются двумя основными классами медикаментов, используемых для лечения воспалительных заболеваний суставов. Несмотря на общую цель — уменьшение воспаления и облегчение боли — эти препараты имеют различные механизмы действия, показания и противопоказания.
Механизм действия: Стероидные препараты, такие как преднизолон и метилпреднизолон, действуют путем подавления иммунной реакции организма, что приводит к значительному уменьшению воспалительных процессов. Они влияют на транскрипцию генов, отвечающих за выработку провоспалительных цитокинов, что делает их более эффективными при тяжелых формах воспаления. В отличие от них, НПВС, такие как ибупрофен и диклофенак, блокируют фермент циклооксигеназу (ЦОГ), что приводит к снижению синтеза простагландинов — веществ, способствующих воспалению и боли. Таким образом, НПВС действуют более локально и менее эффективно при системных воспалительных процессах.
Показания к применению: Стероидные противовоспалительные препараты обычно назначаются при более тяжелых и хронических состояниях, таких как ревматоидный артрит, системная красная волчанка и другие аутоиммунные заболевания. Они также могут быть использованы для лечения острых воспалительных состояний, когда требуется быстрое облегчение симптомов. НПВС, в свою очередь, чаще применяются для лечения легких и умеренных болей, таких как остеоартрит, травмы и воспалительные заболевания мягких тканей. Они могут быть использованы как в краткосрочной, так и в долгосрочной терапии, но с осторожностью из-за потенциальных побочных эффектов.
Побочные эффекты: Стероидные препараты могут вызывать серьезные побочные эффекты при длительном применении, включая остеопороз, гипертонию, диабет, увеличение веса и подавление функции надпочечников. Поэтому их назначение должно быть строго обосновано и контролироваться врачом. НПВС, хотя и считаются более безопасными, также имеют свои риски, включая желудочно-кишечные кровотечения, почечную недостаточность и сердечно-сосудистые осложнения. Поэтому выбор между СПП и НПВС должен основываться на индивидуальных показаниях, состоянии пациента и потенциальных рисках.
Заключение: Важно понимать, что выбор между стероидными и нестероидными противовоспалительными препаратами должен осуществляться врачом с учетом всех факторов, включая тяжесть заболевания, наличие сопутствующих заболеваний и индивидуальную переносимость препаратов. Оба класса медикаментов имеют свои преимущества и недостатки, и их правильное использование может значительно улучшить качество жизни пациентов с заболеваниями суставов.
Рекомендации по длительности лечения
Длительность лечения стероидными противовоспалительными препаратами (СПП) для суставов зависит от множества факторов, включая тип заболевания, степень его тяжести, индивидуальные особенности пациента и реакцию на терапию. Важно отметить, что использование СПП должно быть строго контролируемым и назначаться врачом, так как длительное применение может привести к серьезным побочным эффектам.
В большинстве случаев, при острых воспалительных процессах, таких как обострение ревматоидного артрита или подагры, краткосрочное применение СПП может быть оправдано. Обычно курс лечения составляет от нескольких дней до нескольких недель, в зависимости от клинической ситуации. Важно, чтобы врач оценивал эффективность терапии и при необходимости корректировал дозировку или продолжительность лечения.
При хронических заболеваниях суставов, таких как остеоартрит, длительность лечения может варьироваться. В таких случаях СПП могут использоваться в качестве вспомогательной терапии для контроля болевого синдрома и воспаления. Однако, даже при хронических состояниях, рекомендуется периодически пересматривать необходимость продолжения терапии и, по возможности, использовать минимально эффективные дозы.
При назначении СПП следует учитывать и возможность возникновения побочных эффектов, таких как повышение артериального давления, остеопороз, увеличение массы тела, а также риск инфекционных заболеваний. Поэтому важно проводить регулярные обследования и мониторинг состояния пациента на протяжении всего курса лечения.
В некоторых случаях, для минимизации рисков, врачи могут рекомендовать комбинированную терапию, включающую нестероидные противовоспалительные препараты (НПВП) или другие классы лекарств, что позволяет сократить дозу СПП и уменьшить вероятность побочных эффектов.
В заключение, длительность лечения стероидными противовоспалительными препаратами должна определяться индивидуально для каждого пациента, с учетом всех факторов, включая клиническую картину, сопутствующие заболевания и общую переносимость терапии. Регулярные консультации с врачом и мониторинг состояния здоровья помогут избежать нежелательных последствий и обеспечить максимальную эффективность лечения.