Остеопороз позвоночника — это серьезное заболевание, характеризующееся уменьшением плотности костной ткани, что приводит к повышенной хрупкости позвонков и риску переломов. В данной статье мы рассмотрим основные симптомы остеопороза, методы его диагностики и эффективные подходы к лечению, включая медикаментозные и немедикаментозные стратегии. Понимание причин и механизмов развития остеопороза, а также профилактические меры помогут вам сохранить здоровье позвоночника и избежать серьезных осложнений, связанных с этим заболеванием.
Характерные особенности заболевания
Диффузный остеопороз — это системное заболевание, возникающее, когда разрушение костной ткани превышает её восстановление. В результате позвонки теряют способность удерживать кальций, и значительная часть минеральных веществ выводится из организма. Даже незначительное механическое воздействие или ушиб могут привести к перелому позвонка, что снижает функциональную активность всего позвоночного столба. По статистике, остеопороз занимает четвертое место среди заболеваний, способствующих быстрой инвалидизации и летальному исходу, уступая лишь сердечно-сосудистым заболеваниям, онкологии и сахарному диабету.
Костная ткань — это сложная система, в которой на протяжении жизни постоянно происходят процессы обновления:
- внутренняя перестройка;
- изменение длины, толщины и ширины костных тканей.
В процессе ремоделирования кости адаптируются к нагрузкам и изменениям внешней среды. За разрушение и рассасывание тканей отвечают остеокласты — крупные многоядерные клетки, которые удаляют костную ткань, растворяя её минеральные компоненты и разрушая коллаген. Остеобласты — молодые клетки костной ткани — играют ключевую роль в регенерации, синтезируя межклеточное вещество (матрикс). Однако под воздействием различных негативных факторов, как внешних, так и внутренних, эта гармоничная работа может нарушаться. Часто восстановительные процессы замедляются из-за изменений в функционировании желез внутренней секреции, которые регулируют ремоделирование с помощью гормонов, таких как кальцитонин, паратиреоидный гормон, инсулин, кортикостероиды, минералкортикостероиды и простагландины.

Врачи подчеркивают, что остеопороз позвоночника часто протекает бессимптомно на ранних стадиях, что затрудняет его диагностику. Основные симптомы, на которые следует обратить внимание, включают боли в спине, особенно при физической активности, а также потерю роста и изменение осанки. Для диагностики заболевания специалисты рекомендуют проводить рентгенографию и денситометрию, которые позволяют оценить плотность костной ткани. Эффективное лечение включает в себя медикаментозную терапию, направленную на укрепление костей, а также физические упражнения, способствующие улучшению мышечного тонуса и координации. Врачи акцентируют внимание на важности раннего выявления и комплексного подхода к лечению, что может значительно улучшить качество жизни пациентов и снизить риск переломов.

Предпосылки к развитию и провоцирующие факторы
Избыточная скорость потери костной массы может быть связана как с недостаточным её накоплением в молодом возрасте, так и с потерей на протяжении всей жизни. Генетические факторы, способствующие остеопорозу, включают наличие определённых генов коллагена — фибриллярного белка, который формирует основу соединительных тканей, обеспечивающих стабильность позвонков. Увеличению костной массы способствует остеопротегерин, который активирует образование остеокластов. При недостаточном его производстве в организме развивается остеопороз. К этому также приводит генетическая предрасположенность к дефициту биоактивных соединений, необходимых для выработки эргокальциферола, без которого усвоение кальция невозможно.
Развитие остеопороза позвоночника может быть вызвано негенетическими факторами:
- недостаточным поступлением питательных веществ к плоду;
- преждевременными родами;
- низким весом новорожденного;
- недостаточным потреблением кальция женщиной во время беременности;
- задержкой полового развития.
Приобретённая предрасположенность к истончению костей и потере их прочности часто связана с уже существующими заболеваниями. К ним относятся эндокринные расстройства, сопровождающиеся снижением биосинтеза половых гормонов или нарушением работы надпочечников. Причиной остеоартроза может стать как повышенное, так и пониженное производство гормонов щитовидной и поджелудочной железами. Также к этому приводит прогрессирование серьёзных системных заболеваний — красной волчанки, остеоартроза, спондилоартроза, ревматоидного артрита, ревматизма, остеохондроза и хронической почечной недостаточности. Некоторые заболевания желудочно-кишечного тракта могут способствовать быстрому разрушению костей из-за нарушений в абсорбции и усвоении кальция.
| Факторы, способствующие развитию остеопороза позвоночника | Конкретные провоцирующие обстоятельства |
| Возраст, изменения гормонального фона | Остеопороз чаще всего выявляется у женщин старше 55 лет в период естественной менопаузы |
| Заболевания внутренних органов | Аутоиммунные заболевания, такие как подагра и псориатический артрит, нарушения кроветворения и бронхиальная астма могут стать толчком к истончению костей |
| Образ жизни | Снижение костной массы наблюдается при отсутствии в рационе продуктов, богатых витаминами и микроэлементами, а также при ожирении, истощении, низкой физической активности, злоупотреблении алкоголем и курении |
| Прием медикаментов | Длительный курс применения глюкокортикостероидов, антибиотиков из группы тетрациклинов, иммунодепрессантов, антикоагулянтов и оральных контрацептивов может привести к остеопорозу |
| Воздействие токсичных веществ | Заболевание часто диагностируется у людей, работающих с тяжёлыми металлами, щелочами, кислотами и галогенами |
| Симптомы остеопороза позвоночника | Методы диагностики | Эффективные методы лечения |
|---|---|---|
| Боль в спине | Рентгенография | Медикаментозная терапия (бисфосфонаты) |
| Уменьшение роста | Декстрактометрия (DEXA) | Кальций и витамин D |
| Патологические переломы | Компьютерная томография (КТ) | Физическая терапия |
| Ограничение подвижности | Магнитно-резонансная томография (МРТ) | Хирургическое вмешательство (в случае необходимости) |
| Деформация позвоночника | Клиническое обследование | Изменение образа жизни (диета, упражнения) |
Клинические симптомы остеопороза позвоночника
Остеопороз может протекать без явных признаков, но чаще проявляется симптомами, которые иногда принимают за суставные заболевания или обычную усталость. Даже специалисты, выслушивая жалобы пациентов, могут заподозрить артрит, включая деформирующий. Главное отличие остеопороза — его системный характер, который затрагивает одновременно позвоночник и суставы, в то время как артрит обычно локализуется в одном суставе. Первые признаки заболевания могут появиться спустя несколько лет после его начала и включают:
- ломоту и ноющие боли между лопатками, а затем в нескольких отделах позвоночника;
- усиление болей при изменении погоды, после физической активности или на фоне обострений хронических заболеваний;
- быструю утомляемость и общую слабость;
- периодическое учащение сердцебиений;
- раннюю седину, истончение и ломкость ногтей, сухость и сероватый оттенок кожи;
- ночные судороги в ногах с резкими болями;
- заболевания десен, неприятный запах изо рта и выпадение зубов.
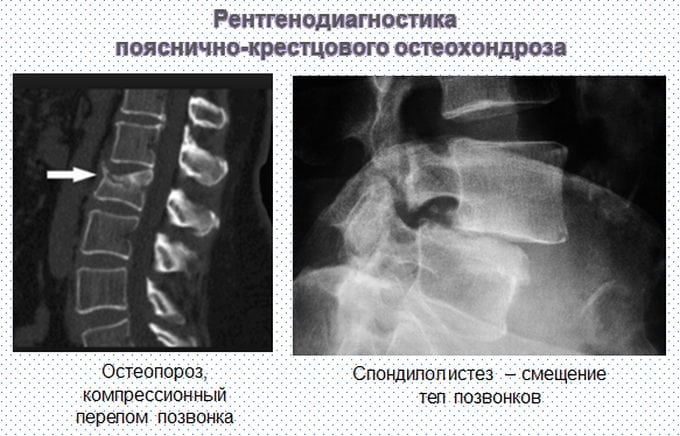
На поздних стадиях остеопороза преобладают признаки поражения позвонков. Происходит компрессия передних тел позвонков, что приводит к клиновидной деформации. Сначала деструктивные процессы затрагивают шейный и грудной отделы позвоночника, а затем переходят на пояснично-крестцовую область. Характерная особенность остеопороза — незаметные переломы грудных позвонков. Иногда возникает легкая боль, связанная с ущемлением чувствительных нервных окончаний. Специфические признаки остеопороза на поздних стадиях включают:
- слабость мышц спины и давящие, тупые боли в области деформированных позвонков;
- постоянные ноющие боли в пояснице, которые уменьшаются только после длительного отдыха;
- ограниченная подвижность позвоночника из-за защитного спазма мускулатуры. У женщин может наблюдаться сколиоз различной степени;
- нарастающая скованность движений по мере прогрессирования остеопороза, больной адаптируется к ограниченной подвижности;
- характерная сутулость и уменьшение роста на несколько сантиметров из-за деформации позвонков;
- формирование «старческого горба».
Основным симптомом остеопороза позвоночника является спонтанный перелом позвонка, который не соответствует тяжести травмы. Поэтому при повреждениях, не сопровождающихся болью, врачи предполагают снижение костной массы. Если переломы позвонков в поясничном или грудном отделе происходят даже при статических нагрузках, пациента обследуют на наличие метастазов, которые могут «забирать» кальций из всего опорно-двигательного аппарата. Образование опухолей, особенно злокачественных, сопровождается специфической симптоматикой.
Диагностика
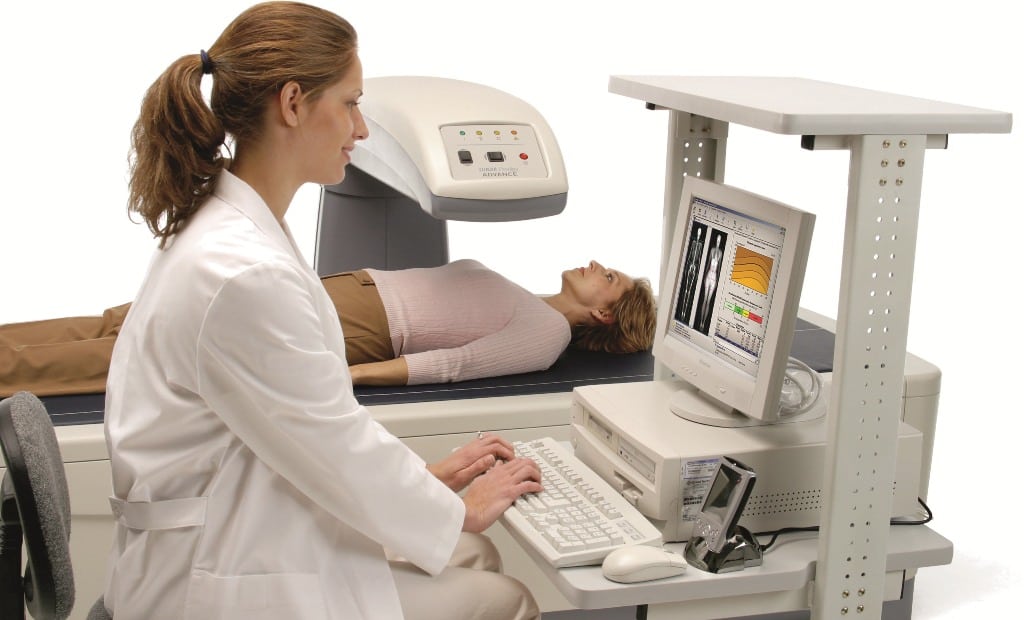
При первичном диагнозе врач опирается на жалобы пациента, проводит внешний осмотр и анализирует анамнез. Пациент направляется на консультацию к травматологу для выявления возможных патологий позвоночника. Наиболее информативными инструментальными методами являются однофотонная, двухфотонная и ультразвуковая денситометрия, которые определяют минеральную плотность костной ткани.
Рентгенография используется для тщательного изучения грудных, шейных и поясничных позвонков, а также для различения остеопороза от системных воспалительных и дегенеративно-дистрофических заболеваний. Компьютерная томография (КТ) позволяет динамически оценивать состояние соединительных тканей рядом с деформированными позвонками.
Основные методы лечения
Перед началом лечения остеопороза важно выяснить причины его возникновения. Необходимо устранить факторы, способствующие развитию заболевания, укрепить костную ткань и предотвратить дальнейшее прогрессирование остеопороза. В медикаментозной терапии используются различные группы препаратов, что обеспечивает комплексный подход к улучшению состояния позвоночника. Курс лечения помогает предотвратить разрушение костных тканей, способствует увеличению костной массы и улучшает общее самочувствие пациента. В терапевтические схемы включаются следующие медикаменты:
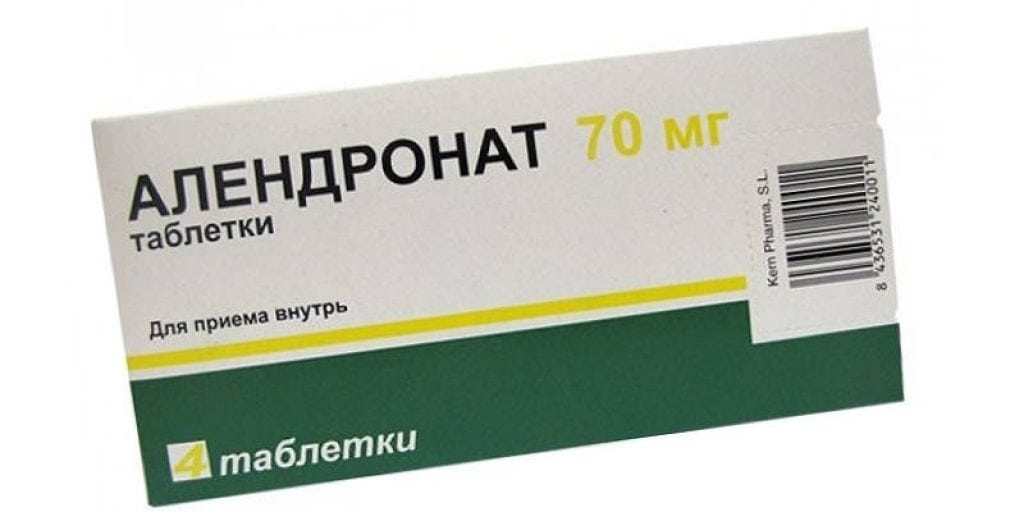
- бисфосфонаты, такие как Бонвива, Алендронат, Ризедронат и их аналоги. Эти препараты подавляют разрушение костной ткани, что делает их эффективными как для лечения, так и для профилактики;
- препараты на основе кальцитонина, например, Миакальцик. Они предназначены для снятия острых и хронических болей, снижают костную резорбцию, оказывают гипокальциемическое действие и увеличивают минеральную плотность костной ткани на 1-2%, особенно в области поясничных позвонков;
- генноинженерные препараты, такие как Деносумаб и его аналог Пролива. Действующее вещество представляет собой антитело, которое препятствует активации остеокластов. Для лечения достаточно одной подкожной инъекции раз в полгода.
Пациентам рекомендуется длительный прием препаратов, богатых кальцием, таких как Д3 Никомед, Кальцемин, Витрум Остеомаг. Также могут быть назначены активные метаболиты витамина D (Кальцитриол, Альфакальциферол), Остеогенон и Бивалос. Медикаментозное лечение должно сопровождаться физиотерапевтическими процедурами, такими как магнитотерапия, лазерная терапия и УВЧ-терапия. Больным следует соблюдать баланс в физической активности: избегать травмоопасных ситуаций, но не вести малоподвижный образ жизни. Для улучшения кровообращения в позвоночнике и укрепления мышечного корсета рекомендуется ежедневно заниматься лечебной физкультурой и гимнастикой. Это поможет избежать инвалидности и потери физической работоспособности.

Профилактика остеопороза
Профилактика остеопороза играет ключевую роль в снижении риска развития этого заболевания, особенно у людей, находящихся в группе риска. Основные меры профилактики включают в себя изменение образа жизни, правильное питание, физическую активность и регулярные медицинские обследования.
1. Правильное питание: Одним из важнейших аспектов профилактики остеопороза является обеспечение организма достаточным количеством кальция и витамина D. Кальций необходим для формирования и поддержания прочности костей, а витамин D способствует его усвоению. Рекомендуется включать в рацион молочные продукты (молоко, йогурт, сыр), зеленые листовые овощи (брокколи, шпинат), рыбу (лосось, сардины) и орехи. Важно также избегать избыточного потребления кофеина и алкоголя, так как они могут негативно влиять на здоровье костей.
2. Физическая активность: Регулярные физические нагрузки способствуют укреплению костей и мышц. Рекомендуются упражнения с отягощениями, такие как поднятие тяжестей, а также аэробные нагрузки, такие как ходьба, бег или плавание. Упражнения на равновесие, такие как йога или тайцзи, также полезны для предотвращения падений и травм, которые могут привести к переломам.
3. Избежание курения: Курение является одним из факторов риска остеопороза. Никотин негативно влияет на метаболизм костной ткани и может снижать уровень эстрогена у женщин, что также увеличивает риск развития остеопороза. Отказ от курения может значительно улучшить здоровье костей и снизить риск переломов.
4. Регулярные медицинские обследования: Важно проходить регулярные медицинские осмотры, особенно для людей старше 50 лет или тех, кто имеет семейную историю остеопороза. Врач может рекомендовать проведение денситометрии – исследования, позволяющего оценить плотность костной ткани и выявить ранние признаки остеопороза. При необходимости могут быть назначены дополнительные анализы для оценки уровня витаминов и минералов в организме.
5. Контроль за хроническими заболеваниями: Некоторые хронические заболевания, такие как диабет, заболевания щитовидной железы и ревматоидный артрит, могут увеличивать риск остеопороза. Важно контролировать эти заболевания и следовать рекомендациям врача для минимизации их влияния на здоровье костей.
Соблюдение этих рекомендаций поможет значительно снизить риск развития остеопороза и сохранить здоровье костей на долгие годы. Профилактика остеопороза – это комплексный подход, который требует внимания и усилий, но результаты стоят затраченных усилий.
Роль питания в лечении остеопороза
Питание играет ключевую роль в лечении остеопороза, так как оно напрямую влияет на здоровье костей и их плотность. Правильный рацион может помочь замедлить прогрессирование заболевания и снизить риск переломов. Основные компоненты, которые должны быть включены в диету при остеопорозе, это кальций, витамин D, магний, фосфор и белки.
Кальций является основным минералом, необходимым для формирования и поддержания костной ткани. Взрослым рекомендуется потреблять не менее 1000-1200 мг кальция в день. Источниками кальция являются молочные продукты (молоко, йогурт, сыр), зеленые листовые овощи (брокколи, шпинат), рыба с мягкими костями (сардины, лосось) и обогащенные продукты (например, соки и злаки).
Витамин D способствует усвоению кальция в организме. Без достаточного уровня витамина D, даже при высоком потреблении кальция, его усвоение будет недостаточным. Витамин D можно получить из солнечного света, а также из продуктов, таких как жирная рыба, яичные желтки и обогащенные молочные продукты. В некоторых случаях может потребоваться дополнительный прием витамина D в виде добавок.
Магний и фосфор также важны для здоровья костей. Магний участвует в процессе минерализации костей и помогает поддерживать их структуру. Источниками магния являются орехи, семена, цельнозерновые продукты и бобовые. Фосфор, в свою очередь, необходим для формирования костной ткани и может быть найден в мясных продуктах, молочных продуктах и рыбе.
Белки играют важную роль в поддержании костной массы. Недостаток белка может привести к потере костной ткани и увеличению риска переломов. Важно включать в рацион разнообразные источники белка, такие как мясо, рыба, яйца, бобовые и молочные продукты.
Кроме того, следует избегать избыточного потребления кофеина и алкоголя, так как они могут негативно влиять на здоровье костей. Кофеин может уменьшать усвоение кальция, а алкоголь может нарушать баланс минералов в организме и увеличивать риск падений.
Важно помнить, что питание должно быть сбалансированным и разнообразным. Консультация с врачом или диетологом поможет составить индивидуальный план питания, который будет учитывать все потребности организма и особенности заболевания. Регулярное обследование и мониторинг состояния здоровья также являются важными аспектами в лечении остеопороза.
Физическая активность и реабилитация
Физическая активность играет ключевую роль в лечении и профилактике остеопороза позвоночника. Умеренные физические нагрузки способствуют укреплению костной ткани, улучшению баланса и координации, что, в свою очередь, снижает риск падений и переломов. Однако важно понимать, что не все виды физической активности одинаково полезны для людей с остеопорозом. Поэтому необходимо учитывать индивидуальные особенности пациента и стадию заболевания.
Одним из наиболее эффективных видов физической активности для пациентов с остеопорозом является силовая тренировка. Упражнения с отягощениями помогают увеличить плотность костной ткани и укрепить мышцы, что способствует улучшению осанки и снижению нагрузки на позвоночник. Рекомендуется выполнять упражнения на основные группы мышц, такие как ноги, спина и пресс, с использованием легких гантелей или резинок для сопротивления.
Кроме того, аэробные упражнения, такие как ходьба, плавание и велоспорт, также полезны для поддержания общей физической формы и улучшения сердечно-сосудистой системы. Ходьба, в частности, является отличным вариантом, так как она не только укрепляет кости, но и способствует улучшению обмена веществ и повышению выносливости.
Важно также включать в программу реабилитации упражнения на растяжку и гибкость. Они помогают улучшить подвижность суставов и снизить риск травм. Упражнения на растяжку можно выполнять как перед тренировкой, так и после нее, чтобы предотвратить мышечные спазмы и улучшить кровообращение.
Специальные программы реабилитации для пациентов с остеопорозом могут включать занятия под руководством физиотерапевта. Это позволяет избежать неправильного выполнения упражнений и минимизировать риск травм. Физиотерапевт может разработать индивидуальный план тренировок, учитывающий уровень физической подготовки пациента, наличие сопутствующих заболеваний и другие факторы.
Кроме того, важно учитывать, что физическая активность должна быть регулярной. Рекомендуется заниматься физическими упражнениями не менее 150 минут в неделю, распределяя нагрузки на разные дни. Это поможет поддерживать уровень физической активности и улучшать общее состояние здоровья.
Наконец, следует отметить, что перед началом любой программы физической активности необходимо проконсультироваться с врачом. Это особенно важно для людей с остеопорозом, так как неправильные нагрузки могут привести к ухудшению состояния и повышению риска переломов. Врач сможет оценить состояние здоровья пациента и дать рекомендации по выбору наиболее подходящих видов физической активности.