Ревматизм ног — это серьезное заболевание, которое может значительно ухудшить качество жизни и привести к инвалидности, если не предпринять своевременные меры. В данной статье мы подробно рассмотрим признаки и симптомы ревматизма, а также методы его лечения и профилактики. Вы узнаете о том, как правильно организовать питание и какие домашние средства могут помочь в борьбе с этой болезнью. Знание этих аспектов поможет вам не только распознать ревматизм на ранних стадиях, но и эффективно справляться с его проявлениями, сохраняя здоровье и активность.
Чем опасен ревматизм
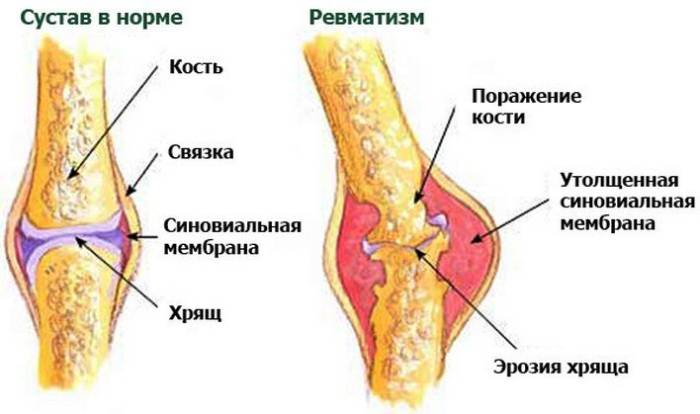
Заболевание затрагивает не только опорно-двигательный аппарат, но и соединительные ткани суставов. Это может привести к поражению внутренних органов, хрящей суставов, а также сердечно-сосудистой и нервной систем.
Многие считают, что ревматизм встречается только у пожилых людей. Однако на самом деле это заболевание чаще всего проявляется в детском возрасте (от 7 до 15 лет) и у лиц младше 40 лет. Вне зависимости от возраста, каждый может оказаться в группе риска.
Ревматизм ног представляет собой воспалительное заболевание, которое может затрагивать суставы и мягкие ткани, вызывая боль, отечность и ограничение подвижности. Врачи отмечают, что основными признаками ревматизма являются болезненность в суставах, утренняя скованность и покраснение кожи в области воспаленных участков. Важно своевременно обратиться к специалисту, так как запущенные случаи могут привести к серьезным осложнениям.
Лечение ревматизма ног обычно включает противовоспалительные препараты, физиотерапию и, в некоторых случаях, кортикостероиды. Врачи подчеркивают, что комплексный подход к терапии, включая изменение образа жизни и диету, может значительно улучшить состояние пациента. Регулярные физические упражнения и поддержание нормального веса также играют важную роль в управлении заболеванием. Раннее обращение к врачу и соблюдение рекомендаций помогут предотвратить прогрессирование болезни и сохранить качество жизни.

Причины появления ревматизма
Ревматизм суставов может возникнуть по нескольким причинам:
- Наследственная предрасположенность.
- Наличие белка группы В в организме.
- Аллергические реакции.
- Частые случаи переохлаждения.
- Перенесенные инфекционные заболевания, такие как ангина, тонзиллит, скарлатина и стрептококковые инфекции.
- Проникновение бактерий в суставы через кровеносную систему.
Когда стрептококк попадает в организм, иммунная система начинает вырабатывать антитела для его нейтрализации. Эти антитела могут быть обнаружены у людей, предрасположенных к ревматизму. В результате иммунитет начинает атаковать соединительные ткани, суставы и органы, что приводит к их разрушению.

| Признаки ревматизма ног | Методы диагностики | Лечение и профилактика |
|---|---|---|
| Боль в суставах | Клинический осмотр | Противовоспалительные препараты |
| Отечность и покраснение | Анализы крови (СРБ, ОАК) | Физиотерапия |
| Ограничение подвижности суставов | Рентгенография | Упражнения для суставов |
| Усталость и слабость | УЗИ суставов | Диета с ограничением соли |
| Повышенная температура тела | МРТ суставов | Народные средства (настойки, компрессы) |
Симптомы заболевания и его классификация
Развитие заболевания может начаться через 1-3 недели после попадания стафилококка в организм или после перенесенной инфекции верхних дыхательных путей. В некоторых случаях болезнь протекает без явных симптомов, и врачи ставят диагноз «ОРЗ», не назначая необходимого лечения. Это может привести к тому, что о поражении суставов и сердца человек узнает только во время плановых медицинских осмотров, когда повторная инфекция вызывает развитие суставного ревматизма.
Обратитесь к врачу, если у вас наблюдаются следующие симптомы:
- Воспаление и болезненность в суставах. Затронутая область заметно увеличивается, а боль усиливается при нажатии. При ревматизме воспалительный процесс может затрагивать не только один сустав, но и соседние. Чаще всего это касается коленных и голеностопных суставов, однако могут пострадать и мелкие, например, пальцы ног. Наибольший вред наносится сердцу.
- Постоянная усталость даже после незначительных физических нагрузок.
- Колебания температуры (иногда до высоких значений).
- Проблемы с сердцем.
Классификация ревматизма
-
Кожный ревматизм. При этой форме заболевания увеличивается проницаемость капилляров, что приводит к образованию мелких кровоизлияний, плотных узелков или болезненных темно-красных уплотнений, известных как узловая эритема.
-
Ревмокардит. Основные симптомы включают постоянные боли в области сердца, одышку и учащенное сердцебиение. Часто возникают отеки в области правого подреберья.
-
Ревматический полиартрит. Боль постепенно охватывает все суставы, суставные соединения отекают, и движения в них становятся ограниченными.
-
Ревматический плеврит. Это редкая форма заболевания, сопровождающаяся сильными болями, усиливающимися при вдохе, повышением температуры и приступами сухого кашля. При ухудшении состояния могут наблюдаться одышка, цианоз, нерегулярное дыхание и набухание межреберных промежутков.
-
Ревматический перитонит. Это состояние часто возникает при первичном ревматизме. Оно проявляется повышением температуры, тошнотой, рвотой, болями в животе и нарушениями стула.
-
Поражение нервной системы. Это состояние связано с разрушением мозговых тканей и оболочек, а также подкорковых структур. Может проявляться ревмахореей (пляской святого Витта), что характеризуется сокращением поперечнополосатых мышц и внезапными приступами удушья.
Диагностика ревматизма
Определение диагноза может быть сложным процессом. Симптомы ревматизма часто не специфичны и могут указывать на другие заболевания. Поэтому для диагностики стрептококковой инфекции и выявления признаков ревматизма необходимо провести комплекс клинических и инструментальных исследований. К ним относятся анализ крови, электрокардиограмма (ЭКГ), ультразвуковое исследование (УЗИ) сердечной мышцы и рентгенография.
Лечение
Эффективность лечения достигается при его начале сразу после постановки диагноза, пока заболевание не затронуло сердце и другие органы. Поэтому важно обратиться к врачу, который назначит комплексное лечение, направленное на уничтожение стафилококка и предотвращение прогрессирования болезни.
-
Стационарное лечение. Пациент помещается в стационар, где в течение 1-2 месяцев проходит медикаментозную терапию, соблюдает специальную диету и занимается лечебной физкультурой. Для борьбы с инфекцией применяются антибиотики, чаще всего пенициллин. Антиревматическая терапия включает нестероидные противовоспалительные препараты, которые могут использоваться как в монотерапии, так и в сочетании с другими медикаментами. Важно устранить все причины, способствующие развитию инфекции, в процессе стационарного лечения.
-
Восстановление в санаториях. После завершения лечения в больнице необходимо пройти курс в кардиоревматологическом санатории, где следует соблюдать оздоровительный режим, заниматься лечебной физкультурой и принимать целебные ванны.
-
Контроль. Регулярное наблюдение и лечебные мероприятия помогают предотвратить развитие ревматизма. Пациентам назначаются процедуры для восстановления кровообращения, физиотерапия и массаж.
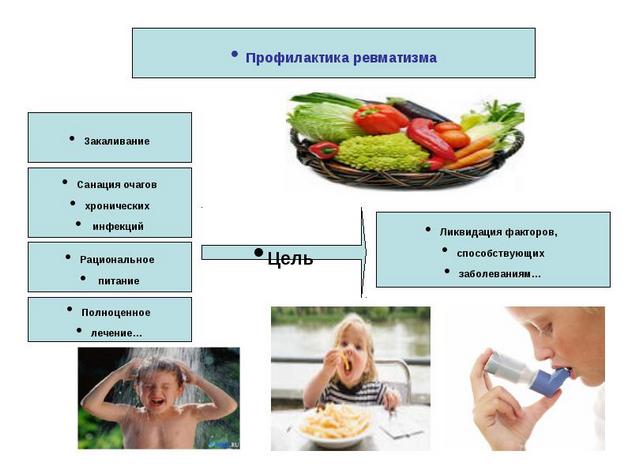
Профилактика ревматизма ног
Предотвратить заболевание всегда проще, чем лечить, и ревматизм не является исключением.
Меры первичной профилактики:
- Изоляция пациентов с инфекциями, вызванными стрептококками.
- Укрепление иммунной системы (физическая активность, лечебная гимнастика, сбалансированное питание).
- Устранение всех возможных источников инфекции (ангина, тонзиллит, кариес).
- Регулярное наблюдение и диагностика состояния здоровья.
Вторичная профилактика для предотвращения рецидивов:
- Регистрация и контроль состояния пациента.
- Профилактическое антибактериальное лечение.
- Проведение антиревматической терапии.
Лечение ревматизма в домашних условиях
Способы борьбы с ревматизмом в домашних условиях включают фитотерапию и правильное питание. Рассмотрим несколько народных средств, которые могут быть полезны:
- Сок клюквы с гречишным медом.
- Утренний прием лимонного сока, разведенного в стакане теплой воды (за полчаса до еды).
- Включение в рацион арбузов, черники, а также киселей из клюквы и брусники.
- Настой из малины и черной смородины.
Компрессы, настойки и мази:
- Соберите березовые листья, ошпарьте их кипятком для мягкости, приложите к больному участку, укутайте теплой тканью и оставьте на ночь;
- Столовую ложку сухого можжевельника залейте стаканом водки и настаивайте 3 дня. Принимайте по 2 чайные ложки в день на протяжении 1,5-2 месяцев;
- Сок сельдерея залейте 2 стаканами кипятка, дайте настояться несколько часов, процедите и принимайте по 2-3 чайные ложки несколько раз в день;
- Натрите картофель и приложите его к пораженному участку, укутайте теплой тканью или шарфом;
- Спиртовая настойка из цветков сирени: заполните треть бутылки цветами, залейте спиртом и настаивайте. Принимайте по 10-15 капель дважды в день.
Эти домашние средства могут помочь уменьшить боль и способствовать восстановлению суставов на ранних стадиях ревматизма.
Питание при ревматизме
В период активного течения ревматизма основная задача диеты — снизить воспалительные процессы, восстановить обмен веществ, усилить эффект медикаментозного лечения и минимизировать побочные эффекты препаратов.
Питание должно быть организовано так, чтобы в рационе было как можно меньше соли, приправ, насыщенных мясных бульонов и сладостей (меда, джема, кондитерских изделий). Объем потребляемой жидкости следует ограничить до 1 литра в день. Яйца, молочные и кисломолочные продукты можно употреблять в умеренных количествах.
Ревматизм ног не представляет непосредственной угрозы для жизни. Однако, учитывая его серьезные последствия, при первых признаках заболевания важно незамедлительно обратиться к врачу. Правильная диагностика и своевременное лечение помогут справиться с болезнью и предотвратить ее повторное возникновение.
https://youtube.com/watch?v=tanYEIwa0ew
Реабилитация после лечения ревматизма
Реабилитация после лечения ревматизма является важным этапом, который помогает восстановить функциональность суставов, улучшить общее состояние здоровья и предотвратить рецидивы заболевания. Этот процесс включает в себя комплекс мероприятий, направленных на восстановление подвижности, уменьшение болевого синдрома и укрепление мышечного корсета.
Первым шагом в реабилитации является физиотерапия. Она может включать в себя различные методы, такие как ультразвуковая терапия, магнитотерапия, электрофорез и лазерная терапия. Эти процедуры помогают уменьшить воспаление, улучшить кровообращение и ускорить процесс заживления тканей. Физиотерапевт подбирает индивидуальную программу, основываясь на состоянии пациента и стадии заболевания.
Следующим важным аспектом реабилитации является лечебная физкультура. Упражнения помогают восстановить подвижность суставов, укрепить мышцы и улучшить координацию движений. Специалист по лечебной физкультуре разрабатывает комплекс упражнений, который может включать как активные, так и пассивные движения. Важно, чтобы занятия проводились регулярно и под контролем профессионала, чтобы избежать перегрузок и травм.
Кроме того, в процессе реабилитации рекомендуется уделять внимание массажу. Массаж помогает расслабить мышцы, улучшить кровообращение и снять напряжение в суставах. Специалист может использовать различные техники массажа, включая классический, точечный и лимфодренажный массаж, в зависимости от состояния пациента и его индивидуальных потребностей.
Не менее важным аспектом реабилитации является соблюдение диеты. Правильное питание играет ключевую роль в восстановлении организма. Рекомендуется включать в рацион продукты, богатые омега-3 жирными кислотами, антиоксидантами и витаминами, которые способствуют уменьшению воспалительных процессов. Также важно следить за уровнем потребления соли и сахара, так как они могут способствовать отекам и усугублению состояния.
Психологическая поддержка также является важной частью реабилитации. Ревматизм может оказывать значительное влияние на эмоциональное состояние пациента, поэтому работа с психологом или участие в группах поддержки может помочь справиться с депрессией и тревожностью, связанными с заболеванием.
В заключение, реабилитация после лечения ревматизма требует комплексного подхода и индивидуального подхода к каждому пациенту. Своевременное обращение к специалистам и соблюдение всех рекомендаций помогут значительно улучшить качество жизни и предотвратить рецидивы заболевания.
Современные методы лечения ревматизма
Лечение ревматизма ног требует комплексного подхода, который включает как медикаментозные, так и немедикаментозные методы. Основная цель терапии — уменьшение воспаления, облегчение боли и предотвращение прогрессирования заболевания.
Медикаментозное лечение включает в себя несколько групп препаратов:
- Нестероидные противовоспалительные препараты (НПВП): Эти лекарства, такие как ибупрофен и диклофенак, помогают снизить воспаление и облегчить боль. Они часто используются в начале лечения для быстрого достижения эффекта.
- Глюкокортикостероиды: Препараты, такие как преднизолон, могут быть назначены при тяжелых формах ревматизма. Они обладают мощным противовоспалительным действием, но их применение должно быть ограничено из-за возможных побочных эффектов.
- Модификаторы биологического ответа: Эти препараты, такие как адалимумаб и этанерцепт, используются для лечения более тяжелых форм ревматизма. Они направлены на блокировку специфических молекул, участвующих в воспалительном процессе.
- Препараты, замедляющие прогрессирование заболевания (DMARDs): Метотрексат и лефлуномид относятся к этой группе и помогают замедлить разрушение суставов и улучшить общее состояние пациента.
Физиотерапия также играет важную роль в лечении ревматизма. Она включает в себя:
- Упражнения: Специально подобранные физические упражнения помогают укрепить мышцы, поддерживающие суставы, и улучшить их подвижность.
- Массаж: Массаж может помочь снять напряжение и улучшить кровообращение в пораженных областях.
- Тепловые и холодовые процедуры: Применение тепла или холода может помочь уменьшить боль и воспаление.
Хирургическое вмешательство может быть необходимо в случаях, когда консервативные методы не приносят облегчения. Операции могут включать:
- Артроскопия: Минимально инвазивная процедура, позволяющая удалить поврежденные ткани и улучшить состояние сустава.
- Замена сустава: В тяжелых случаях может потребоваться полная замена пораженного сустава на искусственный.
Немедикаментозные методы также играют важную роль в лечении ревматизма. К ним относятся:
- Диета: Правильное питание, богатое омега-3 жирными кислотами, антиоксидантами и витаминами, может помочь уменьшить воспаление.
- Физическая активность: Регулярные физические нагрузки помогают поддерживать подвижность суставов и общее состояние здоровья.
- Психологическая поддержка: Психотерапия и группы поддержки могут помочь пациентам справиться с эмоциональными аспектами заболевания.
Таким образом, современное лечение ревматизма ног основывается на индивидуальном подходе к каждому пациенту, сочетая различные методы для достижения наилучшего результата. Важно помнить, что ранняя диагностика и своевременное лечение могут значительно улучшить качество жизни и предотвратить серьезные осложнения.
Влияние климатических условий на течение заболевания
Климатические условия играют значительную роль в течении ревматизма ног. Изменения температуры, влажности и атмосферного давления могут оказывать влияние на обострение симптомов и общее состояние пациента. Исследования показывают, что многие люди с ревматизмом отмечают ухудшение состояния в холодную и сырую погоду. Это связано с тем, что низкие температуры могут вызывать спазмы сосудов, что, в свою очередь, приводит к ухудшению кровообращения в конечностях и усилению болевых ощущений.
Кроме того, высокая влажность может способствовать накоплению жидкости в суставах, что также приводит к отекам и болям. В таких условиях суставы становятся менее подвижными, и пациенты могут испытывать трудности при выполнении обычных движений. Важно отметить, что не только холод и влажность, но и резкие изменения погоды могут негативно сказаться на состоянии больных. Например, переход от теплой погоды к холодной может спровоцировать обострение симптомов.
С другой стороны, теплый и сухой климат может оказывать положительное влияние на состояние пациентов с ревматизмом. Тепло способствует расслаблению мышц и улучшению кровообращения, что может снизить болевые ощущения и увеличить подвижность суставов. Многие пациенты отмечают улучшение состояния во время отдыха в теплых странах или в условиях, где климат более мягкий.
Тем не менее, следует учитывать, что индивидуальная реакция на климатические условия может варьироваться. Некоторые пациенты могут не замечать значительных изменений в своем состоянии в зависимости от погоды, в то время как другие могут быть очень чувствительны к изменениям климата. Поэтому важно, чтобы пациенты с ревматизмом обращали внимание на свои ощущения и, при необходимости, корректировали свой образ жизни и лечение в зависимости от климатических условий.
В заключение, климатические условия могут существенно влиять на течение ревматизма ног, и понимание этих факторов может помочь пациентам лучше управлять своим состоянием. Рекомендуется вести дневник симптомов, чтобы отслеживать, как различные климатические условия влияют на обострение или облегчение симптомов, что может быть полезно при обсуждении лечения с врачом.