Реактивный полиартрит суставов — это воспалительное заболевание, которое может возникнуть в результате инфекций или других факторов, влияющих на иммунную систему. Важно знать его симптомы и методы лечения, чтобы своевременно обратиться за медицинской помощью и избежать серьезных осложнений. В данной статье мы рассмотрим основные признаки реактивного полиартрита, способы его диагностики и лечения, а также дадим рекомендации по профилактике, что поможет читателям лучше понять это заболевание и принять необходимые меры для сохранения здоровья суставов.
Причины, провоцирующие факторы и механизм развития
Болезнь представляет собой острое воспаление крупных суставов с характерной клинической симптоматикой, возникающее после перенесенных инфекций. Микроорганизмы, инициирующие первичную реакцию иммунной системы, не проникают в сустав, но могут сохраняться в организме и иногда вызывать воспаление, затрагивая слизистую оболочку толстой кишки или нижние отделы мочевыводящих путей. Зафиксированы редкие случаи развития реактивных артритов после простудных заболеваний. Вероятность возникновения реактивного полиартрита у мужчин составляет около 4% после каждого перенесенного инфекционного эпизода, а у женщин — до 1%.
Иммунный ответ с образованием антигенных комплексов могут вызывать:
- бактерии — наиболее распространенные;
- простейшие организмы;
- вирусы;
- очень редко — грибы.
Смешанные микст-артриты реактивной природы встречаются крайне редко. Общее количество микроорганизмов, способных вызвать реактивное воспаление суставов, велико — более 200. Однако чаще всего заболевание развивается после инфекций, вызванных следующими патогенами:
- иерсиниями;
- хламидиями;
- трихомонадами;
- микоплазмами;
- клебсиеллами;
- токсоплазмами;
- сальмонеллами.
Большинство из этих возбудителей обитают в желудочно-кишечном или мочевыделительном тракте.
Воспаление в суставе является вторичной реакцией на образование иммунных комплексов, связанных с длительным существованием микроба. Однако уже в начале XXI века наука доказала, что артрит чаще всего не бывает стерильным. Это означает, что не только иммунные комплексы вызывают повреждение синовиальной оболочки, но и сами микроорганизмы могут проникать в полость сустава. Это открытие значительно изменило подходы к лечению данной патологии.
Врачи отмечают, что реактивный полиартрит суставов проявляется разнообразными симптомами, включая боль, отечность и ограничение подвижности в суставах. Часто заболевание развивается после инфекций, что делает его диагностику сложной. Специалисты подчеркивают важность раннего обращения к врачу для своевременного выявления и лечения. Лечение обычно включает нестероидные противовоспалительные препараты для снятия боли и воспаления, а также кортикостероиды в более тяжелых случаях. Врачи также рекомендуют физиотерапию и лечебную физкультуру для восстановления функции суставов. Профилактика рецидивов включает контроль за инфекциями и поддержание здорового образа жизни.
Типичные проявления
Клинические проявления обычно начинают развиваться через несколько недель после перенесенного острого заболевания, вызванного бактериальными патогенами. Человек, как правило, полностью восстанавливается после инфекции, и его трудоспособность возвращается. Однако существуют продромальные симптомы, которые могут сохраняться на протяжении всего инкубационного периода реактивного полиартрита. Эти проявления не оказывают значительного влияния на активность пациента, но могут вызывать беспокойство относительно возможного поражения суставов.
К продромальным симптомам, которые могут сохраняться после острого инфекционного процесса, относятся:
- легкий субфебрилитет;
- общая вялость и раздражительность без видимых причин;
- кратковременные артралгии, которые быстро проходят;
- длительное сохранение специфических симптомов перенесенной болезни, таких как небольшие выделения из половых путей и нестабильный стул;
- изменения в анализах – необоснованный рост СОЭ или уровня острофазовых белков.
Продромальные симптомы реактивного полиартрита являются неспецифическими и могут не указывать на начало патологического процесса в суставах, а лишь отражать индивидуальные особенности организма. Однако при сохранении таких проявлений риск иммунного воспаления в синовиальной оболочке значительно возрастает.
Типичные проявления реактивного полиартрита затрагивают несколько органов. Воспалительный процесс в суставах проявляется следующим образом:
- воспаление возникает преимущественно в крупных суставах;
- процесс затрагивает только одну сторону – симметричность отсутствует;
- при полиартрите поражаются несколько групп суставов;
- боль всегда интенсивная, а ограничение подвижности – умеренное;
- деформации суставов не наблюдается;
- редко воспаление охватывает более четырех суставов одновременно.
Боль в суставе возникает остро, обычно утром. Пациент просыпается и не может встать с постели из-за резкого отека, боли и ограничения подвижности в пораженном суставе. Наиболее часто воспаление наблюдается в следующих сочленениях:
- коленный сустав – более 70% случаев;
- голеностопный сустав;
- тазобедренный сустав;
- крестцово-подвздошный сегмент;
- суставы пальцев ног.
Реже воспалительный процесс затрагивает суставы верхних конечностей, а шейный отдел позвоночника, как правило, остается неповрежденным. Воспаление сопровождается умеренной лихорадкой, легким покраснением кожи над суставом, общей слабостью и утомляемостью.
Кроме суставного синдрома, также характерно поражение других частей опорно-двигательного аппарата и кожных покровов. Рассмотрим типичные внесуставные симптомы реактивного полиартрита:
- дактилит. Воспаление сухожилий проявляется их утолщением, что придает пальцам рук характерный вид;
- рецидив инфекционного процесса слизистых оболочек. Проявляется нарушением мочеиспускания, слезотечением или диареей;
- патология кожи. Характерно утолщение кожи в виде отдельных элементов в области ладонно-подошвенной зоны — кератодермия;
- разрушение ногтей. Появляется желтоватый оттенок, затем возникают участки шелушения и слоистости, охватывающие все зоны ногтевой пластины;
- лимфаденопатия – увеличение лимфоузлов в подмышечной и паховой областях.
Внесуставные проявления могут развиваться не остро, но на фоне прогрессирования реактивного артрита они появляются практически всегда.

| Симптомы | Методы диагностики | Лечение |
|---|---|---|
| Боль в суставах | Клинический осмотр | Нестероидные противовоспалительные препараты (НПВП) |
| Отек и воспаление суставов | Анализы крови (СРБ, СОЭ) | Кортикостероиды |
| Утренние скованности | УЗИ суставов | Иммунодепрессанты |
| Повышенная температура тела | Рентгенография суставов | Физиотерапия |
| Усталость и общее недомогание | МРТ суставов | Лечебная физкультура |
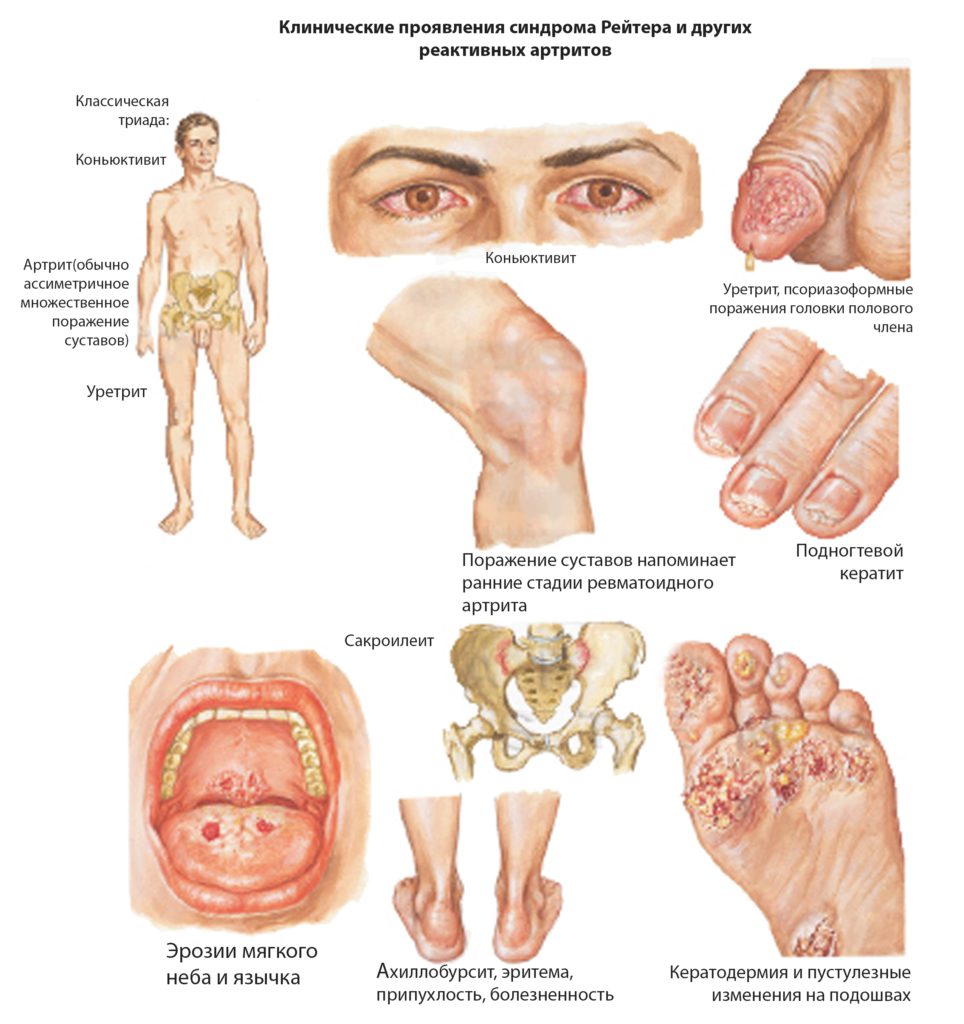
Синдром Рейтера
Синдром Рейтера — один из распространенных типов реактивного полиартрита. Он развивается из-за длительного присутствия в мочеполовом тракте микроорганизмов, таких как хламидии. Эта инфекция передается половым путем и широко распространена. К риску развития иммунно-воспалительного процесса в суставах предрасположены люди с наследственной предрасположенностью (ген HLA-B27) и поливалентной аллергией.
Среди характерных симптомов синдрома Рейтера выделяют:
- резкое начало заболевания через 4 недели после инфицирования слизистых оболочек;
- конъюнктивит, предшествующий суставным проявлениям;
- воспалительные дизурические симптомы;
- поражение крупных суставов, чаще всего коленных или тазобедренных;
- олигоартрит, при котором вовлекаются менее 2-3 суставов;
- выраженные кератодермические участки на подошвах стоп;
- чаще всего болеют молодые люди до 30 лет с множеством половых партнеров.
Первоначальное воспаление слизистых оболочек у молодых пациентов часто проходит незаметно. Легкое слезотечение или дискомфорт при мочеиспускании могут восприниматься как симптомы простуды, что приводит к отсутствию необходимой диагностики и лечения хламидийной инфекции. Это создает условия для формирования иммунных комплексов, которые поражают коленные или другие крупные суставы.
Болевой синдром при реактивном полиартрите Рейтера выражен достаточно сильно. Сустав отекает, и его функция ограничивается. Тем не менее, острые симптомы уменьшаются через 7-10 дней, и заболевание переходит в хроническую форму с периодическими обострениями.
https://youtube.com/watch?v=xbpKccNJ6PM
Лабораторные тесты и клинические критерии
Основой для диагностики заболевания является сочетание характерных симптомов и специфических изменений в анализах. Помимо наблюдения за пациентом, необходимо провести следующие обследования:
- анализ крови – при реактивном полиартрите наблюдается значительное увеличение острофазовых показателей;
- полимеразная цепная реакция на хламидии и иерсинии, так как они являются наиболее распространенными возбудителями;
- рентгенография суставов;
- компьютерная томография или магнитно-резонансная томография суставов, возможно предварительное ультразвуковое исследование;
- ультразвуковое исследование сердца.
Ключевой лабораторной особенностью является крайне высокий уровень реактивного воспаления при полностью отрицательном ревматоидном факторе. В случаях неясной диагностики рекомендуется консультация ревматолога.
Критерии для диагностики:
- наличие в анамнезе указаний на перенесенную инфекцию;
- проявления конъюнктивита, уретрита или кишечной инфекции за месяц до начала воспалительных процессов в суставах;
- олигоартрит – вовлечение не более 3-4 несимметричных суставов в болезненный процесс;
- наличие антигена HLA-B27;
- лабораторные тесты, подтверждающие отсутствие ревматоидного фактора.
Для различения с другими заболеваниями требуется расширенная ревматологическая панель, которая поможет отличить классический реактивный полиартрит от системной суставной патологии.
Реактивный полиартрит – симптомы и лечени е
Лечебные мероприятия необходимы. Без надлежащей терапии воспалительный процесс может усугубляться, что приводит к необратимым деформациям и значительному ухудшению качества жизни пациента. Основные принципы лечения включают:
- дезинтоксикацию;
- антибактериальную терапию;
- патогенетическое лечение;
- симптоматическую терапию;
- восстановление функции сустава с помощью физических методов: лечебной физкультуры, массажа, физиотерапии.
Уровень циркулирующих иммунных комплексов в крови зависит от объема жидкости, которую получает пациент. При нормальной работе мочевыделительной системы объем потребляемой жидкости практически не ограничен, что помогает справиться с нарастающей интоксикацией. В тяжелых случаях в стационаре может проводиться внутривенная инфузионная терапия с использованием плазмозамещающих растворов.
Суставы не всегда стерильны, поэтому антибактериальная терапия обязательна. Этот вид лечения включен во все международные рекомендации по терапии реактивного полиартрита. Выбор антибиотика и продолжительность курса могут варьироваться в зависимости от микроорганизма, вызвавшего реактивное воспаление.
В таблице ниже представлены основные антибиотики, применяемые при различных микроорганизмах.
| Антибиотик/микроорганизм | Иерсиния | Хламидия | Смешанные инфекции или неизвестный возбудитель |
| Азитромицин | Не применяется | 500 мг 1 раз в сутки в течение 5 дней | Только в сочетании с другими антибиотиками |
| Амоксициллин с клавулановой кислотой | 1000 мг 3 раза в сутки в течение 10 дней в сочетании с другими антибиотиками | 1000 мг 3 раза в сутки | Не используется |
| Цефтриаксон | 4 грамма в сутки парентерально | 2 грамма в сутки в течение 10 дней | 4-6 граммов в сутки в сочетании с аминогликозидами |
| Амикацин | Не применяется | Не применяется | 1.5 грамма в сутки вместе с другими антибиотиками для усиления эффекта |
| Ципрофлоксацин | 1000 мг в сутки внутрь в течение 10 дней | Не применяется | Не применяется |
| Хлорамфеникол | До 3 граммов в сутки в три введения, очень токсичен | Не используется | Применяется только при отсутствии альтернативы до 3 граммов в сутки, курсом до 14 дней |
Хламидии и смешанные инфекции более подвержены антибактериальной терапии, чем иерсинии. В последнем случае может быть использован токсичный антибиотик 20 века – хлорамфеникол. Однако его пероральное и парентеральное введение должно проводиться строго в стационарных условиях с круглосуточным врачебным наблюдением.

Терапия патогенетическими препаратами
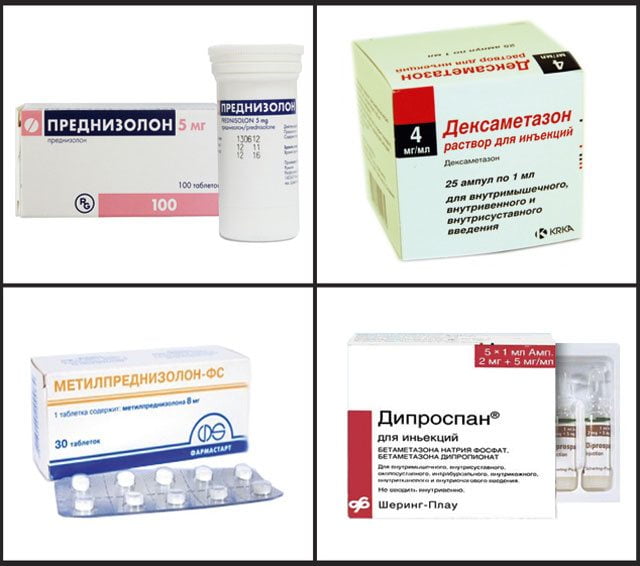
Воспаление в суставе нельзя остановить только антибиотиками. Хотя эти препараты эффективно борются с инфекцией, они не влияют на иммунное воспаление. Для решения этой проблемы применяются гормональные средства, такие как глюкокортикостероиды и цитостатики. К группе глюкокортикостероидов относятся:
- Преднизолон;
- Дексаметазон;
- Триамцинолон;
- Целестон;
- Метилпреднизолон.
Для быстрого облегчения симптомов реактивного полиартрита эти препараты чаще всего вводятся парентерально, преимущественно внутривенно. Затем их назначают внутрь с постепенным снижением дозировки.
Цитостатики, наиболее распространенные из которых Метотрексат и Циклофосфан, назначаются только в стационаре из-за множества возможных побочных эффектов. Однако в сочетании с глюкокортикостероидами они могут значительно облегчить состояние пациента уже в первые дни. Для снижения воспалительной активности и уменьшения болевых ощущений также используются нестероидные противовоспалительные средства (НПВС). Обычно назначаются препараты средней силы, такие как Лорноксикам, Ацеклофенак или Напроксен. Чтобы защитить слизистую желудка от негативного воздействия НПВС, рекомендуется использовать их в форме свечей.
Профилактика и прогноз
Данное заболевание можно предотвратить. Иерсинии проникают в организм фекально-оральным путем, то есть через грязные руки. Соблюдение правил личной гигиены и правильная обработка продуктов значительно снижают риск заражения. Другие меры профилактики включают:
- избегание незащищенных половых контактов, особенно случайных;
- тщательное соблюдение личной гигиены;
- своевременное лечение любых, даже незначительных, нарушений мочеиспускания или дефекации;
- отказ от самолечения – при первых признаках недомогания следует незамедлительно обратиться к врачу;
- участие в санитарно-просветительских мероприятиях для молодежи.
Если избежать заражения не удалось и возник реактивный полиартрит, важно провести диагностику и начать лечение под контролем ревматолога. Современные медицинские знания позволяют эффективно контролировать течение заболевания и защищать от возможных обострений. Прогноз, как правило, благоприятный, но может ухудшаться при длительном присутствии возбудителя и снижении иммунной защиты. Тем не менее, реактивный полиартрит характеризуется доброкачественным течением, что, в отличие от системных заболеваний, позволяет достичь устойчивой ремиссии на длительный срок.
Диагностика реактивного полиартрита
Диагностика реактивного полиартрита представляет собой сложный и многоступенчатый процесс, который требует внимательного подхода со стороны медицинского специалиста. Основной задачей диагностики является установление наличия заболевания, его формы, а также выявление возможных триггеров, которые могли спровоцировать развитие воспалительного процесса в суставах.
Первым этапом диагностики является сбор анамнеза. Врач должен выяснить, были ли у пациента недавние инфекционные заболевания, особенно те, которые могут быть связаны с развитием реактивного полиартрита, такие как инфекции мочевыводящих путей, кишечные инфекции или инфекции дыхательных путей. Также важно узнать о наличии хронических заболеваний, аллергий и семейной истории заболеваний суставов.
После сбора анамнеза проводится физикальное обследование. Врач оценивает состояние суставов, обращая внимание на наличие отека, покраснения, болезненности и ограничения подвижности. Важно отметить, что реактивный полиартрит может затрагивать несколько суставов одновременно, что отличает его от других форм артритов.
Лабораторные исследования играют ключевую роль в диагностике. Общий анализ крови может показать признаки воспаления, такие как повышенный уровень лейкоцитов и СОЭ (скорость оседания эритроцитов). Специфические анализы, такие как тест на наличие антигенов HLA-B27, могут помочь в подтверждении диагноза, особенно если есть подозрение на ассоциированные заболевания, такие как анкилозирующий спондилит.
Кроме того, может быть назначено исследование синовиальной жидкости, полученной из пораженного сустава. Это позволяет исключить другие причины артрита, такие как инфекционный или кристаллический артрит. Анализ синовиальной жидкости может показать наличие воспалительных клеток и других маркеров, указывающих на реактивный процесс.
Инструментальные методы диагностики, такие как рентгенография, ультразвуковое исследование или магнитно-резонансная томография, могут быть использованы для оценки состояния суставов и выявления возможных изменений, связанных с воспалением. Рентгенография может показать изменения в костной ткани, а УЗИ и МРТ позволяют более детально оценить состояние мягких тканей и синовиальной оболочки.
В заключение, диагностика реактивного полиартрита требует комплексного подхода, включающего сбор анамнеза, физикальное обследование, лабораторные и инструментальные исследования. Правильная и своевременная диагностика является ключом к эффективному лечению и улучшению качества жизни пациента.
Роль физиотерапии в лечении
Физиотерапия играет важную роль в комплексном лечении реактивного полиартрита суставов, способствуя уменьшению воспалительных процессов, улучшению функциональности суставов и повышению качества жизни пациентов. Основная цель физиотерапевтических процедур заключается в восстановлении подвижности суставов, снятии болевого синдрома и укреплении мышечного корсета.
Одним из наиболее распространенных методов физиотерапии является ультразвуковая терапия. Этот метод использует звуковые волны для глубокого прогрева тканей, что способствует улучшению кровообращения и ускорению процессов регенерации. Ультразвук также помогает уменьшить воспаление и отечность, что особенно важно при обострении заболевания.
Другим эффективным методом является магнитотерапия, которая воздействует на организм с помощью магнитных полей. Этот метод помогает улучшить микроциркуляцию, уменьшить болевые ощущения и ускорить восстановление тканей. Магнитотерапия может быть использована как в остром периоде, так и в стадии ремиссии, что делает её универсальным инструментом в лечении реактивного полиартрита.
Грязелечение также занимает важное место в физиотерапевтическом лечении. Грязевые аппликации оказывают противовоспалительное и обезболивающее действие, а также способствуют улучшению обмена веществ в тканях. Грязь, как правило, применяется в виде компрессов или обертываний, что позволяет достичь глубокого прогрева и расслабления мышц.
Не менее важным аспектом является лечебная физкультура. Специально подобранные упражнения помогают укрепить мышцы, поддерживающие суставы, улучшить их подвижность и снизить риск повторных обострений. Лечебная физкультура должна проводиться под контролем квалифицированного специалиста, чтобы избежать перегрузок и травм.
Кроме того, электротерапия, такая как транскраниальная магнитная стимуляция или электрофорез, может быть использована для снятия болевого синдрома и уменьшения воспалительных процессов. Эти методы помогают доставить лекарственные препараты непосредственно в область воспаления, что повышает их эффективность.
Важно отметить, что физиотерапия должна быть частью комплексного подхода к лечению реактивного полиартрита. Она не заменяет медикаментозное лечение, а дополняет его, способствуя более быстрому восстановлению и улучшению состояния пациента. Перед началом физиотерапевтических процедур необходимо проконсультироваться с врачом, чтобы выбрать наиболее подходящие методы и избежать возможных противопоказаний.
Психологические аспекты и поддержка пациентов
Реактивный полиартрит суставов не только влияет на физическое состояние пациента, но и оказывает значительное воздействие на его психологическое здоровье. Столкновение с хроническим заболеванием может вызывать у людей широкий спектр эмоций, включая страх, тревогу, депрессию и чувство изоляции. Понимание этих психологических аспектов является важной частью комплексного подхода к лечению и поддержке пациентов.
Одним из основных факторов, влияющих на психологическое состояние пациентов с реактивным полиартритом, является непредсказуемость течения заболевания. Обострения могут происходить без видимых причин, что приводит к постоянному чувству неопределенности и беспокойства. Пациенты могут испытывать страх перед будущими обострениями, что может ограничивать их активность и социальные взаимодействия.
Кроме того, физическая боль и ограничение подвижности, вызванные заболеванием, могут способствовать развитию депрессивных состояний. Исследования показывают, что у пациентов с хроническими заболеваниями, такими как реактивный полиартрит, значительно выше риск депрессии и тревожных расстройств по сравнению с общей популяцией. Это подчеркивает необходимость регулярного мониторинга психоэмоционального состояния пациентов и своевременного вмешательства.
Поддержка со стороны семьи и друзей играет важную роль в психологическом благополучии пациентов. Эмоциональная поддержка, понимание и готовность помочь могут значительно снизить уровень стресса и улучшить качество жизни. Важно, чтобы близкие люди были информированы о заболевании и его последствиях, чтобы они могли оказать адекватную помощь и поддержку.
Психотерапия и консультирование также могут быть полезными для пациентов с реактивным полиартритом. Психотерапевтические методы, такие как когнитивно-поведенческая терапия, могут помочь пациентам справляться с негативными мыслями и эмоциями, связанными с заболеванием. Группы поддержки, где пациенты могут делиться своим опытом и получать поддержку от людей, сталкивающихся с аналогичными проблемами, также могут быть полезными.
Важно отметить, что лечение реактивного полиартрита должно быть комплексным и включать не только медикаментозную терапию, но и психологическую поддержку. Врачи и медицинские работники должны быть внимательны к психоэмоциональному состоянию своих пациентов и при необходимости направлять их к специалистам в области психического здоровья. Таким образом, можно значительно улучшить качество жизни пациентов и помочь им справиться с вызовами, которые ставит перед ними заболевание.