Реабилитация после операции на позвоночнике является ключевым этапом в восстановлении здоровья и функциональности пациента. В данной статье мы рассмотрим сроки восстановления, методы реабилитации, а также важность отдыха в санатории и использование корсета. Кроме того, обсудим возможные осложнения и вопросы, связанные с инвалидностью после операции. Эта информация поможет пациентам и их близким лучше понять процесс реабилитации, что, в свою очередь, способствует более успешному и быстрому возвращению к полноценной жизни.
Санаторий после операций на позвоночнике
На стационарном лечении, которое часто оказывается слишком кратким после малоинвазивных операций, реабилитация не заканчивается. Пациенту важно заранее выбрать реабилитационный центр (РЦ), куда его направят после выписки. В стационаре предоставляется лишь первичная медицинская помощь, тогда как в реабилитационных учреждениях обеспечивается квалифицированный уход на протяжении всего процесса восстановления. Хотя возможно амбулаторное посещение ЛФК и физиотерапии в больнице, это может быть затруднительно для людей с прооперированным позвоночником. К тому же качество амбулаторной помощи в нашей стране часто оставляет желать лучшего.
В зависимости от объема хирургических вмешательств и состояния пациента, лечение в специализированных реабилитационных учреждениях может длиться от 2 до 8 недель. Как выбрать место для реабилитации после операции на позвоночнике? Важно отдавать предпочтение медицинским заведениям с безупречной репутацией. Найти идеальные реабилитационные центры в России сложно, но мы выделим несколько достойных вариантов:
- Лечебно-реабилитационный центр Минздрава РФ (Москва);
- Центр восстановительной медицины «Три сестры» (Москва);
- РЦ «Монино» (Подмосковье, Ногинский район);
- Больница восстановительного лечения РЖД (Иркутск).
Программу реабилитации в таких центрах разрабатывает врач-реабилитолог, основываясь на медицинских документах, полученных пациентом при выписке из стационара, а также на результатах дополнительного обследования. После завершения курса лечения в РЦ для закрепления результатов и улучшения работы опорно-двигательного аппарата рекомендуется санаторно-курортное лечение, которое следует проходить 1-2 раза в год. Среди российских санаториев, специализирующихся на восстановлении пациентов после спинальной хирургии, можно выделить ГБУЗ МО «Санаторий Пушкино», Санаторий «Подмосковье» УДП РФ, Санаторий «Старая Русса», ЗАО «Санаторий имени Воровского».
Говоря о реабилитационных центрах и санаториях, нельзя не упомянуть Чехию. Эта страна славится высококлассными медицинскими учреждениями реабилитационного и санаторно-курортного типа, которые являются одними из лучших в Европе и мире. Ортопедия и спинальная хирургия в Чехии развиты на уровне, сопоставимом с Израилем и Германией.
В Чешской Республике, при высоком качестве всех услуг, можно найти низкие цены на лечение. Российская система реабилитации не может соперничать с чешскими стандартами.
На всемирно известных курортах, таких как Янские Лазни, Яхимов, Подебрады и других, где расположены уникальные природные источники, высококвалифицированные физиотерапевты, инструкторы по ЛФК, ортопеды и неврологи помогают вернуть нормальное качество жизни даже самым сложным пациентам, которым не удалось получить необходимую помощь в своей стране.
Врачи подчеркивают, что реабилитация после операции на позвоночнике является ключевым этапом восстановления пациента. Сроки реабилитации могут варьироваться в зависимости от сложности вмешательства и индивидуальных особенностей организма, но в среднем составляют от нескольких недель до нескольких месяцев. Основными методами реабилитации являются физиотерапия, лечебная физкультура и массаж, которые помогают восстановить подвижность и укрепить мышечный корсет. Врачи также рекомендуют использовать ортопедические изделия, такие как корсеты, для поддержки позвоночника в первые недели после операции. Перспективы реабилитации зависят от соблюдения рекомендаций специалистов и активного участия пациента в процессе восстановления. Своевременное обращение к врачу и регулярные контрольные обследования играют важную роль в успешном исходе.

Периоды реабилитации
Терапевтическая стратегия и сроки восстановления тесно связаны между собой. Восстановительный процесс делится на три этапа, продолжительность которых определяет врач. Рассмотрим компоненты реабилитационного периода при распространенных хирургических вмешательствах, таких как фиксация или установка протеза после травмы, удаление грыжи и коррекция последствий дегенеративных изменений в позвоночнике. Для удобства восприятия информация представлена в таблице с примерным временем каждого этапа восстановления и задачами, которые решаются в этот период.
| Этап | Продолжительность | Задачи | Методы терапии |
|---|---|---|---|
| Ранний | Примерно 2 недели | Профилактика осложнений, уменьшение отечности и боли, стимуляция заживления | * Соблюдение постельного режима; * антибиотикотерапия; * прием нестероидных противовоспалительных средств, гемостатических и нейрометаболических препаратов; * дренирование раны и уход за швом; * дыхательная гимнастика; * щадящая лечебная физкультура в положении лежа (работа руками и ногами); * дозированная ходьба в корсете |
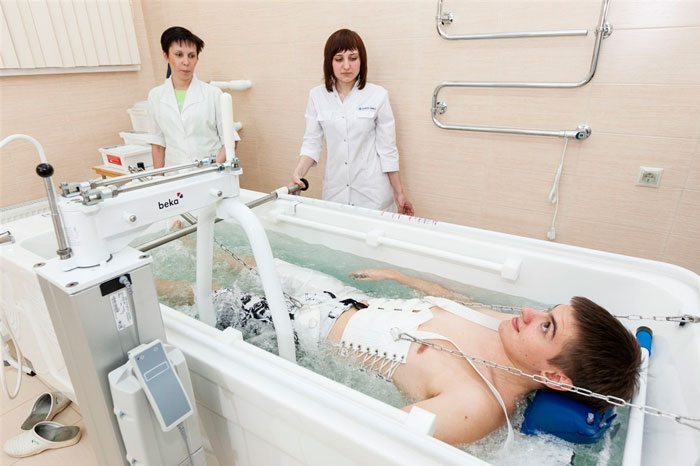
| Поздний | 1,5-2,5 месяца | Постепенное возвращение к привычной жизни, восстановление функций позвоночника, укрепление мышечно-связочного аппарата | * Медикаментозное лечение (по необходимости); * ношение корсета во время активности, строго ограниченное по времени; * лечебная гимнастика с увеличением объема упражнений и времени занятий (акцент на спинные и брюшные мышцы); * физиотерапия (УВЧ, токи Бернара, магнитотерапия, электрофорез и др.); * в конце периода восстановление в бассейне |
| Отсроченный | 1-9 месяцев (индивидуально) | Полное восстановление жизнедеятельности, профилактика рецидивов и возможных последствий, укрепление организма | * Более разнообразная лечебная физкультура; * плавание и аквагимнастика; * массаж и мануальная терапия; * строгое соблюдение лимитов физических нагрузок; * грязелечение, минеральные ванны |
Таким образом, общая продолжительность реабилитации составляет от 3 до 12 месяцев. Однако даже по истечении этого времени необходимо соблюдать ограничения в физической активности, вести здоровый образ жизни, регулярно заниматься лечебной физкультурой (уже дома) и ежегодно проходить профилактический курс в санаторных условиях.
Что нельзя делать в ранней и поздней стадиях реабилитации? Под строгим запретом находятся:
- выполнение гимнастики и физической работы без ортопедического корсета;
- массажные и мануальные процедуры;
- сидячее положение (разрешает только врач);
- наклоны и скручивания туловища;
- прыжки, махи ногами, бег;
- любые резкие и интенсивные движения;
- занятия спортом, включая езду на велосипеде;
- управление автомобилем и поездки на общественном транспорте;
- поднятие тяжестей (обычно не рекомендуется поднимать более 3 кг).
Для быстрого возвращения к нормальной жизни не следует форсировать нагрузки и перенапрягать позвоночник. Реабилитация требует взвешенного подхода, учитывающего время после операции, сложность клинического случая, возраст, массу тела и другие факторы. Она направлена на активизацию подвижности и опороспособности при максимальной разгрузке прооперированного позвоночника. Также важно уделять внимание правильному питанию и контролю массы тела.
https://youtube.com/watch?v=QWzvf6oo83U
| Этап реабилитации | Сроки | Методы и рекомендации |
|---|---|---|
| Острий период | 1-2 недели после операции | Постельный режим, легкие дыхательные упражнения, контроль боли |
| Ранний восстановительный | 2-6 недель после операции | Физиотерапия, легкая физическая активность, массаж, использование ортопедических средств |
| Поздний восстановительный | 6-12 недель после операции | Упражнения на укрепление мышц спины, занятия ЛФК, плавание, восстановление функциональной активности |
| Долгосрочная реабилитация | 3-6 месяцев после операции | Продолжение физических упражнений, коррекция образа жизни, регулярные осмотры у врача |
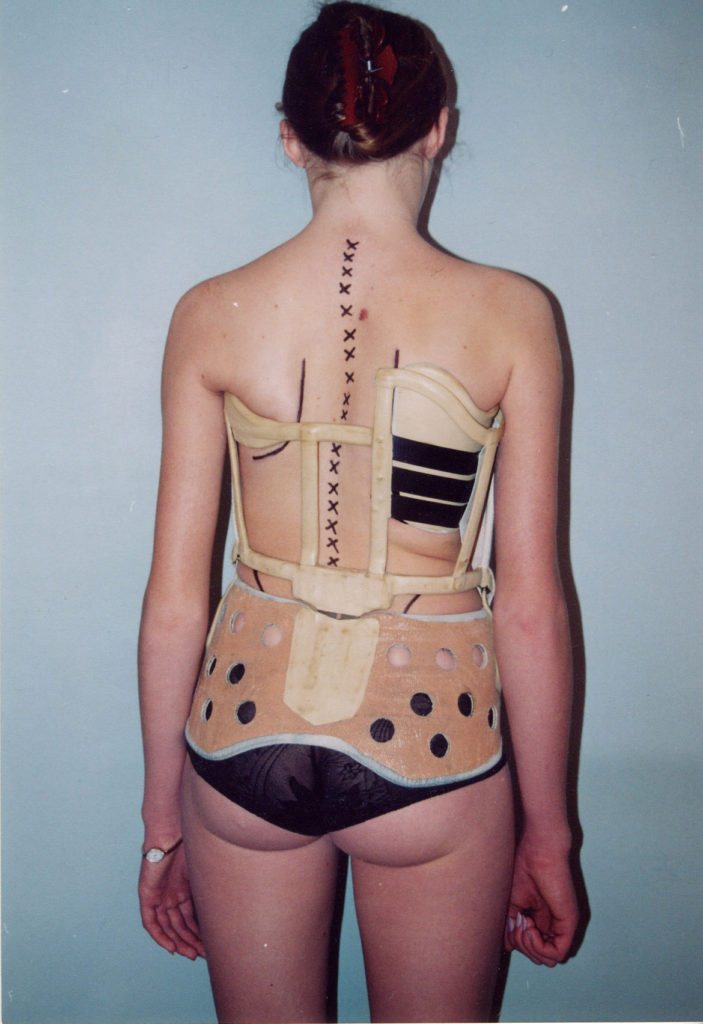
Корсет после операции на позвоночнике
После хирургического вмешательства всем пациентам рекомендуется использовать специальный полужесткий корсет. Он защищает уязвимый отдел от травм, поддерживает его в фиксированном положении для оптимального восстановления и обеспечивает необходимую разгрузку. Ваш врач укажет, сколько времени в день следует носить корсет — от 3 до 6 часов или больше. Корсет надевают во время физической активности, а во время отдыха в постели его снимают.
Срок ношения корсета определяется индивидуально. Длительное использование может привести к атрофии местных мышц, поэтому важно следовать рекомендациям врача относительно времени и способа ношения. Необходимо приобрести специальный фиксатор для спины или шеи. Приблизительная стоимость бандажа после операций на пояснично-крестцовом отделе составляет 5-6 тысяч рублей.
Некоторым пациентам могут порекомендовать использовать ходунки. Они облегчают передвижение, придают уверенности при ходьбе и снижают нагрузку на позвоночник. Это устройство особенно актуально, если в дооперационный период наблюдалась потеря чувствительности в одной из конечностей. После операции восстановление силы и чувствительности ног требует времени, и начинать ходить нужно как можно раньше. Ходунки помогут пациентам преодолевать временные трудности.
Еще одним важным элементом являются компрессионные чулки. Они необходимы каждому, кто перенес операцию на позвоночнике. Ношение чулок может длиться от двух недель до нескольких месяцев. Почему такое белье так важно? После сложных манипуляций пациентам приходится долго воздерживаться от активных нагрузок и проводить много времени в постели, что может привести к венозному застою и образованию тромбов в нижних конечностях. Тромбоз конечностей опасен внезапным отрывом сгустка и перекрытием легочных артерий, что является серьезным осложнением, способным привести к летальному исходу. Компрессионные чулки эффективно борются с застойными явлениями, особенно необходимы людям с венозными патологиями и повышенной свертываемостью крови.
Инвалидность
При хирургических вмешательствах по поводу межпозвоночных грыж инвалидность обычно не назначается. Врачи применяют хирургические методы для улучшения качества жизни пациента, а не для его инвалидизации. Однако на вопрос о возможности получения инвалидности правильнее ответить так: она может быть присвоена, если реабилитация после операции не дала ожидаемых результатов. Пациента направляют на медицинскую экспертизу, где принимается решение о необходимости назначения группы нетрудоспособности. Лечащий врач может направить на МСЭ в следующих случаях:
- при частых и длительных обострениях корешкового синдрома;
- при стойком сохранении или возникновении двигательных нарушений, проблем с вестибулярным аппаратом, значительном ухудшении работы внутренних органов;
- при серьезных головных болях, возникших после неудачного вмешательства;
- при длительной недостаточности опорно-двигательного аппарата, затрудняющей выполнение профессиональных обязанностей;
- при продолжительной неспособности к самообслуживанию и в других подобных ситуациях.
Как правильно оформить статус инвалидности, объяснит ваш врач, который также поможет собрать необходимый пакет документов для подачи в соответствующие органы. Обычно в пакет входят направление на комиссию, выписка из медицинской карты о заболевании, документы о проведенном реабилитационном лечении, копия паспорта, а также результаты диагностических исследований (КТ и/или МРТ, ультразвуковое исследование сосудов конечностей, реоэнцефалография, спинномозговая пункция, миелография и т. д.).
После операции на позвоночнике болит нога или спина
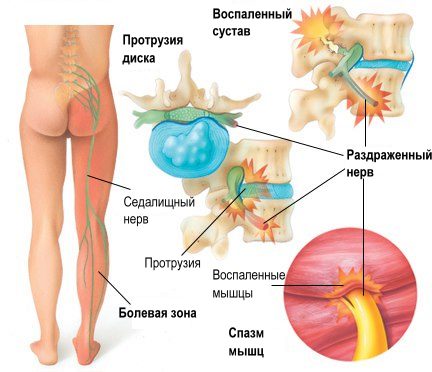
Нервные структуры в позвоночнике отвечают за иннервацию мышц верхних и нижних конечностей. При заболеваниях позвоночника может нарушаться нервная проводимость, что приводит к онемению, покалыванию, ощущению ползания мурашек в руках или ногах, а также к болевому синдрому. Причины болей в ногах после операции по восстановлению нервно-транспортной системы могут быть разнообразными.
Во-первых, это могут быть остаточные явления, которые со временем исчезнут. Нервные и мышечные ткани, измененные в результате травмы или дегенеративно-дистрофического заболевания, нуждаются во времени для регенерации. Если боль не связана с ошибками хирурга или осложнениями из-за неправильно организованного процесса реабилитации, дискомфорт и парестезии должны уменьшиться.
Механизм возникновения болей в спине можно объяснить аналогично. В области поясницы или в месте операции болезненные ощущения часто присутствуют в первые дни после вмешательства. Ранняя боль – естественная реакция организма на повреждение мягких тканей, что неизбежно при любом хирургическом вмешательстве. По мере заживления операционной раны болевые ощущения будут постепенно уменьшаться, и пациент будет замечать улучшения с каждым днем.
Поздние боли после удаления межпозвоночной грыжи могут указывать на рецидив заболевания. Современные операции эффективно устраняют грыжи и их последствия, однако около 10% пациентов сталкиваются с рецидивом на том же участке. Такие обострения часто связаны с неправильным процессом восстановления.
Почему возникла боль в конечности или в прооперированной области после установки имплантов, если до этого всё было в порядке? Это могут быть осложнения:
- локальная инфекция;
- образование грубых рубцов и спаек в области операции;
- неисправность протезной конструкции;
- миграция кейджа и повреждение сосудов или нервов;
- повышенный износ соседних структур и другие причины.
Послеоперационные боли не следует игнорировать, так как они могут стать хроническими. Важно обратиться к врачу для выяснения их причины. Если болит в области копчика, это может быть связано с повреждением оболочки спинного мозга или нервных корешков, что представляет серьезную угрозу для здоровья и жизни пациента.
Еще одной распространенной реакцией организма является послеоперационный отек, который может быть физиологическим или патологическим. Отек мягких тканей вокруг позвоночника в первые 7 дней после операции считается нормой. Однако если он не уменьшается в течение недели, сопровождается болью и усиливается, это может указывать на неблагоприятный процесс или инфекцию.
При наличии боли любой интенсивности и характера необходимо исследовать раневую зону, паравертебральные мягкие ткани, нервные и сосудистые образования позвоночника и конечностей, спинного мозга, а также костно-хрящевые элементы позвоночника. В некоторых случаях, при выявлении серьезных и запущенных послеоперационных осложнений, может потребоваться повторная нейрохирургическая операция.
Температура и возможные осложнения
Умеренное повышение температуры тела в первые три дня после операции не считается осложнением, если отсутствуют патологические изменения в области раны и пациент чувствует себя удовлетворительно. По клиническим наблюдениям, чем позже возникает лихорадка после вмешательства, тем выше вероятность местной инфекции. При появлении недомогания и повышения температуры не стоит откладывать визит к врачу, так как инфекционные процессы в затянувшейся форме трудно поддаются лечению. Основные методы борьбы с инфекционными осложнениями включают интенсивную терапию антибиотиками и тщательную обработку раны.
Другие послеоперационные жалобы пациентов и возможные причины их возникновения:
- Многие пациенты отмечают онемение или слабость в ноге. Это может быть связано как с остаточными неврологическими явлениями, так и с необратимыми повреждениями нервных волокон, затронутых во время операции. Причиной также может стать неаккуратное вмешательство нейрохирурга, приведшее к травме спинного нерва или его окончаний.
- Неправильные послеоперационные манипуляции, неудачно выполненный доступ или неаккуратное сшивание раны могут негативно сказаться на процессе заживления, включая образование спаек. Плотные фиброзные тяжи могут вызывать дискомфорт, боль и ограничение движений в области рубца. Иногда спайки могут приводить к слабости в ногах и онемению, так как оказывают давление на нервные корешки. Лечение может быть как консервативным, так и хирургическим.
- Образование шишки в области шва может указывать на наличие гематомы, скопления ликвора или шовного материала, который должен рассосаться со временем. Для определения дальнейших действий при гематомах или ликворе необходимо провести пункцию. Патологическая припухлость под швом может свидетельствовать о серьезном гнойном процессе в ране.
- Онемение промежности также беспокоит многих пациентов, особенно после удаления межпозвоночной грыжи. Причины этого состояния могут быть разнообразными: от вновь образовавшейся протрузии до повреждения нерва во время операции. Этот симптом указывает на проблемы с периферической нервной системой, и вам следует пройти специализированное обследование.
- Редкие осложнения могут включать отторжение конструкции или смещение системы транспедикулярной фиксации. В первом случае организм воспринимает имплантат как чуждый объект и отторгает его. Во втором случае стабилизатор теряет свою стабильность, что может произойти из-за неправильной установки имплантата, недостаточной реабилитации или инфекционных осложнений. Основным симптомом является сильная боль, часто сопровождаемая высокой температурой. В таких ситуациях требуется срочная ревизионная операция.
- Крайне серьезным является отказ ног после операции на позвоночнике. Это один из самых неблагоприятных исходов, который не сулит положительных прогнозов. Парализация, обычно затрагивающая одну ногу, встречается крайне редко, но может быть следствием некомпетентных действий нейрохирурга.
- У некоторых пациентов могут возникать ночные судороги, которые нельзя считать нормальными. Ночные миоспазмы указывают на ухудшение состояния, часто связанное с плохой циркуляцией крови в ногах, тромбозом глубоких вен или повреждением центральной нервной системы. В редких случаях судороги могут быть следствием менингита, возникающего при повреждении спинномозговой оболочки во время операции.
Сесть в инвалидное кресло после неудачной операции – это крайне печальная перспектива. Поэтому важно тщательно выбирать клинику и хирурга: их репутация должна быть безупречной! Рассмотрите возможность обращения за границей (в Германию, Израиль, Чехию), где спинальные хирурги и реабилитологи являются настоящими профессионалами. В этих странах операции и реабилитация проводятся на высшем уровне, а риски осложнений минимальны, при этом цены на услуги остаются доступными.
Обезболивающее после операции на позвоночнике
Боль — один из самых неприятных симптомов, который часто беспокоит пациентов после операций на позвоночнике. Болевой синдром может негативно влиять на психическое состояние, вызывая бессонницу и депрессию. Поэтому врачи стремятся облегчить страдания пациентов и сделать процесс восстановления более комфортным. Специалисты утверждают, что наилучшим вариантом для обезболивания с минимальными побочными эффектами являются индивидуально подобранные нестероидные противовоспалительные средства (НПВС). Эти препараты эффективно борются с болью, воспалением и отечностью.
Чаще всего врачи назначают НПВС в виде инъекций, таких как Диклофенак и Рофекоксиб. Среди таблетированных форм популярны Нимесулид и Целебрекс. Если уровень боли слишком высок и не поддается лечению НПВС, могут быть добавлены более сильные препараты, такие как опиаты или кортикостероиды.
Каждое обезболивающее средство должно назначаться исключительно врачом! Не занимайтесь самолечением и не назначайте себе препараты от боли, так как это может привести к их неэффективности или, в худшем случае, к серьезным негативным последствиям. Дозировку, частоту приема и продолжительность курса лечения определяет только лечащий врач.

Физическая терапия и упражнения
Физическая терапия и упражнения играют ключевую роль в процессе реабилитации после операции на позвоночнике. Они помогают восстановить функциональность, улучшить подвижность и укрепить мышцы, что в свою очередь способствует снижению болевого синдрома и предотвращению рецидивов. Важно отметить, что подход к физической терапии должен быть индивидуализированным, учитывая тип операции, общее состояние пациента и его физическую подготовленность.
Первоначально после операции пациентам рекомендуется ограничить физическую активность и избегать резких движений. Обычно в первые 1-2 недели после вмешательства акцент делается на отдых и минимизацию нагрузки на позвоночник. В этот период важно следить за состоянием швов и общим самочувствием.
По истечении этого времени, как правило, начинается программа физической терапии, которая может включать в себя:
- Пассивные упражнения: На начальном этапе реабилитации физический терапевт может проводить пассивные упражнения, которые помогают поддерживать подвижность суставов и предотвращают атрофию мышц. Эти упражнения выполняются с помощью специалиста и не требуют активного участия пациента.
- Активные упражнения: Постепенно пациент начинает выполнять активные упражнения, которые включают в себя легкие растяжки и укрепляющие упражнения для мышц спины и живота. Эти упражнения помогают восстановить мышечный тонус и улучшить координацию движений.
- Аэробные нагрузки: Важно также включить в программу реабилитации аэробные нагрузки, такие как ходьба или плавание. Они способствуют улучшению кровообращения, что положительно сказывается на процессе заживления тканей.
- Упражнения на гибкость: Упражнения, направленные на развитие гибкости, помогают улучшить подвижность позвоночника и снизить риск возникновения болей. Растяжка мышц спины и ног должна быть включена в ежедневную практику.
Кроме того, важно учитывать, что физическая терапия должна проводиться под контролем квалифицированного специалиста. Это поможет избежать возможных осложнений и травм, а также обеспечит правильное выполнение упражнений. Специалист сможет адаптировать программу реабилитации в зависимости от прогресса пациента и его индивидуальных потребностей.
Сроки реабилитации зависят от многих факторов, включая тип операции, возраст пациента и наличие сопутствующих заболеваний. В среднем, полный курс реабилитации может занять от нескольких недель до нескольких месяцев. Однако регулярные занятия физической терапией и упражнениями могут значительно ускорить процесс восстановления и улучшить качество жизни пациента.
В заключение, физическая терапия и упражнения являются неотъемлемой частью реабилитации после операции на позвоночнике. Они помогают восстановить функциональность, укрепить мышцы и предотвратить повторные травмы. Следование рекомендациям специалистов и регулярные тренировки способствуют успешному восстановлению и возвращению к активной жизни.
Психологическая поддержка и адаптация
Реабилитация после операции на позвоночнике включает не только физические аспекты, но и психологическую поддержку, которая играет ключевую роль в восстановлении пациента. Операции на позвоночнике могут быть связаны с серьезными изменениями в жизни человека, и многие пациенты сталкиваются с эмоциональными и психологическими трудностями в процессе восстановления.
Первоначально после операции пациенты могут испытывать страх, тревогу и депрессию, что связано как с физической болью, так и с неопределенностью относительно будущего. Важно, чтобы медицинский персонал и близкие люди оказывали поддержку, создавая атмосферу доверия и понимания. Психологическая поддержка может включать в себя беседы с психологом или психотерапевтом, которые помогут пациенту справиться с негативными эмоциями и адаптироваться к новым условиям жизни.
Адаптация после операции требует времени и терпения. Пациенты должны быть готовы к тому, что процесс восстановления может занять несколько месяцев, а иногда и лет. Важно установить реалистичные цели и ожидания, чтобы избежать разочарования. Психологическая поддержка может помочь в этом, предоставляя инструменты для управления стрессом и улучшения эмоционального состояния.
Группы поддержки также могут быть полезны, так как общение с людьми, которые прошли через аналогичные испытания, может значительно облегчить процесс адаптации. Участие в таких группах позволяет пациентам делиться своими переживаниями, получать советы и находить мотивацию для продолжения реабилитации.
Кроме того, важно учитывать, что физическая активность и занятия спортом могут положительно влиять на психологическое состояние. Умеренные физические нагрузки способствуют выработке эндорфинов, что помогает улучшить настроение и общее самочувствие. Однако любые физические активности должны быть согласованы с врачом, чтобы избежать осложнений.
В заключение, психологическая поддержка и адаптация после операции на позвоночнике являются неотъемлемой частью реабилитационного процесса. Эмоциональное здоровье пациента напрямую влияет на его физическое восстановление, поэтому важно уделять внимание как психологическим, так и физическим аспектам реабилитации.
Профилактика повторных травм и рецидивов
Профилактика повторных травм и рецидивов после операции на позвоночнике является важным аспектом реабилитационного процесса. Успешная реабилитация не только способствует восстановлению функций позвоночника, но и значительно снижает риск повторных травм. Для этого необходимо учитывать несколько ключевых факторов.
Во-первых, важно соблюдать рекомендации врача и реабилитолога. Каждый пациент уникален, и программа реабилитации должна быть индивидуально адаптирована с учетом особенностей операции, состояния здоровья и уровня физической подготовки. Регулярные консультации с медицинскими специалистами помогут выявить возможные проблемы на ранних стадиях и скорректировать программу реабилитации.
Во-вторых, необходимо уделять внимание физической активности. Умеренные физические нагрузки, подобранные специалистом, способствуют укреплению мышечного корсета, что в свою очередь поддерживает позвоночник и снижает риск повторных травм. Упражнения на растяжку, укрепление мышц спины и живота, а также аэробные нагрузки помогут улучшить общее состояние организма и повысить его устойчивость к нагрузкам.
Третьим важным аспектом является правильная осанка и техника выполнения повседневных действий. Обучение правильным движениям и осанке может значительно снизить нагрузку на позвоночник. Например, при подъеме тяжестей следует использовать ноги, а не спину, а при длительном сидении — делать перерывы для разминки.
Кроме того, стоит обратить внимание на образ жизни. Избыточный вес может создать дополнительную нагрузку на позвоночник, поэтому контроль за массой тела и сбалансированное питание играют важную роль в профилактике рецидивов. Употребление достаточного количества витаминов и минералов, особенно кальция и витамина D, также способствует укреплению костной ткани.
Не менее важным является психологический аспект. Стресс и тревога могут негативно сказаться на процессе восстановления. Психологическая поддержка, занятия йогой или медитацией могут помочь справиться с эмоциональными нагрузками и улучшить общее самочувствие.
Наконец, регулярные профилактические осмотры у врача помогут контролировать состояние позвоночника и выявлять возможные проблемы на ранних стадиях. Это позволит своевременно принимать меры и избегать серьезных последствий.
В заключение, профилактика повторных травм и рецидивов после операции на позвоночнике требует комплексного подхода, включающего медицинские, физические и психологические аспекты. Следуя рекомендациям специалистов и заботясь о своем здоровье, пациенты могут значительно повысить качество своей жизни и снизить риск повторных травм.