Обострение шейного остеохондроза — это состояние, которое может значительно ухудшить качество жизни, вызывая сильные боли и ограничивая подвижность. Важно знать, какие признаки и симптомы указывают на рецидив, чтобы своевременно обратиться за помощью и предотвратить дальнейшее ухудшение состояния. Эта статья поможет вам разобраться в основных проявлениях обострения шейного остеохондроза, а также предоставит информацию о первой помощи и методах лечения, что позволит вам эффективно справляться с этой проблемой и улучшить свое самочувствие.
Причины рецидива
Обострение шейного остеохондроза часто происходит без предшествующих симптомов. Человек может чувствовать себя хорошо, заниматься повседневными делами и строить планы. Внезапно возникает резкая, пронизывающая боль, для облегчения которой необходимо принять удобное горизонтальное положение. Это помогает временно снизить болевой синдром до обращения к врачу. Лишь в 15-20% случаев перед обострением могут появляться легкие дискомфортные ощущения — ноющие или тянущие боли, «мурашки», онемение в задней части шеи, плечах и иногда предплечьях. Из-за ухудшения кровообращения в шейном отделе позвоночника и головном мозге могут возникать слабость, апатия, а также снижение умственной и физической работоспособности.
Через несколько часов или дней может развиться цервикаго, или шейный прострел. Боль становится настолько сильной, что при визите к врачу одним из главных вопросов становится возможность предотвращения рецидивов. Чтобы избежать обострений шейного остеохондроза, важно знать причины его возникновения:
- Длительное пребывание в стрессовых ситуациях. Люди, остро реагирующие на даже незначительные бытовые конфликты, часто страдают от хронических заболеваний, включая патологии опорно-двигательного аппарата. Негативные эмоции влияют на работу всех систем организма. У пациентов с шейным остеохондрозом они могут вызывать мышечные спазмы и нарушения кровообращения в области шеи и головы;
- Долгие статические и динамические нагрузки. Продолжительное время за компьютером, пишущей машинкой или микроскопом ухудшает кровоснабжение хрящевых тканей кислородом и питательными веществами. При остеохондрозе 2 и 3 степени тяжести достаточно нескольких часов для возникновения рецидива. Это также может происходить из-за сна в неудобной позе на слишком мягком матрасе или подушке;
- Резкие движения головой. Непреднамеренный интенсивный поворот или наклон шеи может привести к смещению дисков и позвонков, а также сдавливанию нервных корешков или сосудов костными наростами;
- Переохлаждение и резкая смена климатических условий. Вертебрологи отмечают, что пациенты с обострениями остеохондроза чаще обращаются к ним осенью или весной. В межсезонье рецидивы могут быть вызваны снижением температуры. Осенью это происходит естественным образом, а весной — из-за стремления быстрее избавиться от теплой одежды;
- Инфекции дыхательных путей, кишечные и урогенитальные инфекции, обострения хронических заболеваний. В данном случае причиной рецидива шейной патологии становится резкое снижение иммунитета.
Кроме того, остеохондроз может обостряться из-за неправильно проведенного массажа, подъема тяжестей или чрезмерной физической активности. Появление рецидива часто связано с несоблюдением врачебных рекомендаций по питанию, режиму питья и приему медикаментов.

Врачи отмечают, что обострение шейного остеохондроза может проявляться различными симптомами, такими как боль в шее, головные боли, ограничение подвижности и онемение в руках. Эти признаки часто возникают после длительного пребывания в одной позе или физической нагрузки. При первых симптомах важно обеспечить пациенту покой и комфорт, избегая резких движений. Холодные компрессы могут помочь уменьшить воспаление, а легкий массаж шейной области способствует улучшению кровообращения. Врачами рекомендуется обратиться за медицинской помощью для назначения противовоспалительных препаратов и физиотерапии. Регулярные занятия лечебной физкультурой и правильная осанка также играют ключевую роль в профилактике рецидивов.

Клиническая картина
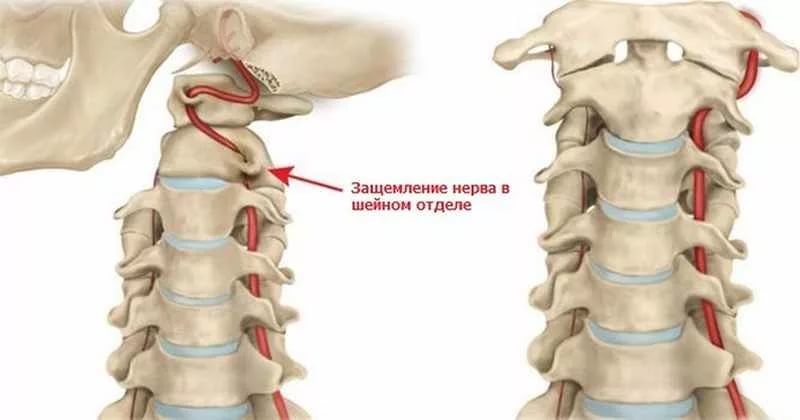
Методы терапии остеохондроза шейного или шейно-грудного отдела позвоночника зависят от выраженности симптомов. При патологии 1 и 2 степени, когда повреждение хрящевых тканей минимально, симптомы менее выражены. Остеохондроз 3 и 4 стадии сопровождается ярко выраженными клиническими проявлениями, вызванными несколькими негативными факторами. Хрящевые межпозвонковые диски теряют амортизирующие свойства, а расстояние между позвонками значительно уменьшается. В результате резкого смещения позвонка может происходить сжатие нервов и кровеносных сосудов. Вертебролог назначает лечение, основываясь на следующих признаках обострения шейного остеохондроза:
- резкие, колющие, ноющие или тянущие боли в области шеи, плеч или грудной клетки;
- иррадиация болей в затылок, руки, предплечья, плечи и грудную клетку;
- постоянный или периодический характер болевого синдрома;
- усиление болей при движении, вращении плечами или поднятии рук.
Во время осмотра вертебролог может выявить признаки мышечного спазма, болезненность паравертебральных точек, ограниченность движений и сглаженность физиологического лордоза. Обострение также можно заподозрить по неестественному положению тела: пациент может тянуть шею вверх и поворачивать корпус в сторону, чтобы уменьшить болевые ощущения. Остеохондроз средней и тяжелой степени может проявляться неврологическими расстройствами, связанными с поражением чувствительных, двигательных и вегетативных структур. Например, при сжатии спинномозговых корешков возникают ощущения «ползания мурашек», кожа на предплечьях и затылке теряет чувствительность, становится бледной и холодной на ощупь. Пациенты могут жаловаться на слабость в руках, головокружение, головные боли, тошноту, а также снижение остроты зрения и слуха.
Рецидив шейного остеохондроза может проявляться психоэмоциональной нестабильностью, бессонницей, повышенным артериальным давлением и синкопальными состояниями – кратковременными обмороками, возникающими при резких движениях шеей.
| Признаки и симптомы обострения шейного остеохондроза | Первая помощь | Лечение при рецидиве |
|---|---|---|
| Боль в шее и плечах | Ограничение движений, покой | Нестероидные противовоспалительные препараты (НПВП) |
| Головные боли | Теплый компресс на шею | Физиотерапия (УВЧ, магнитотерапия) |
| Онемение и слабость в руках | Легкий массаж шеи | Массаж и мануальная терапия |
| Головокружение | Устранение провоцирующих факторов | Упражнения для шеи и плечевого пояса |
| Шум в ушах | Применение обезболивающих | Хирургическое вмешательство (в тяжелых случаях) |
Первая помощь при рецидиве
При рецидиве боли она может быть настолько интенсивной, что человек замирает, опасаясь лишних движений. Важно успокоить его и уложить на твердую поверхность. Под спину следует положить плоскую подушку или свернутое одеяло для комфорта и снижения уровня боли.
Необходимо незамедлительно вызвать бригаду «Скорой помощи». При обострении остеохондроза пациент может не суметь проглотить таблетку. Медицинские работники, прибывшие на вызов, введут анальгетик внутримышечно или внутривенно. При необходимости они также могут применить средства для улучшения мозгового кровообращения или госпитализировать пациента для дальнейшего лечения.
Пока «Скорая помощь» в пути, важно позаботиться о состоянии больного. Как облегчить обострение шейного остеохондроза:
- Если глотательные функции сохранены, можно дать обезболивающую таблетку — Кеторол, Найз, Нурофен или обычный Парацетамол (Панадол, Эффералган);
- Для уменьшения боли поможет осторожное втирание геля Нурофен, Долгит, Вольтарен или Фастум;
- Не следует разрешать больному вставать или наклоняться, так как это может нарушить его координацию движений.
До приезда врача категорически запрещено заниматься самолечением — использовать разогревающие средства или массировать шею для снятия мышечного спазма. Если приступ остеохондроза сопровождается воспалением в околопозвонковых структурах, такие действия могут привести к серьезным осложнениям.
Лечение остеохондроза на стадии обострения
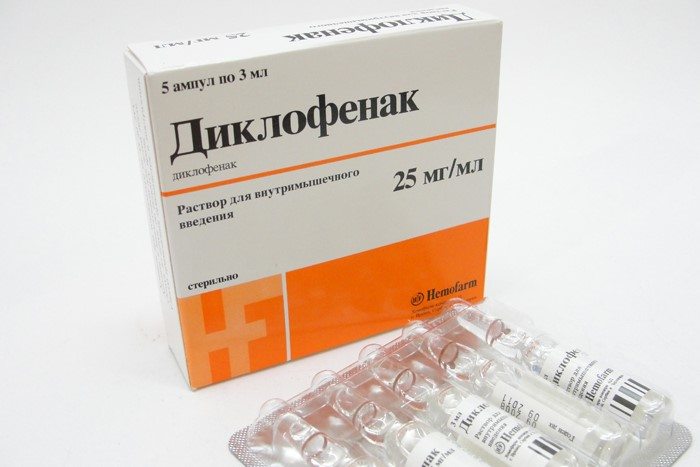
Лечение обострения остеохондроза шейного отдела начинается с устранения главного симптома — интенсивной боли. Вертебролог может рекомендовать внутримышечное введение нестероидных противовоспалительных средств, таких как Диклофенак, Вольтарен или Кеторолак.
Также широко применяются медикаментозные блокады с гормональными препаратами, такими как Дипроспан, Флостерон, Триамциналон и Дексаметазон. Растворы глюкокортикостероидов в сочетании с анестетиками, например, Лидокаином или Новокаином, вводятся в область позвонков или сжатого спинномозгового корешка. После снятия острого болевого синдрома лечение продолжается с помощью таблеток или местных средств.
Как проходит лечение обострения шейного остеохондроза в домашних условиях:
-
Прием НПВС в форме таблеток, капсул или драже на протяжении 5-7 дней. Эти препараты следует сочетать с ингибиторами протонного насоса (Омез, Ультоп, Омепразол) для предотвращения изъязвления слизистой желудка. Игнорирование этой рекомендации может привести к необходимости лечения гиперацидного гастрита после купирования приступа остеохондроза;
-
Использование НПВС в виде гелей, мазей и кремов (Артрозилен, Финалгель, Ортофен, Ибупрофен, Индометацин) с первого дня лечения в течение 7-10 дней. Средства наносятся тонким слоем на болезненные участки 2-3 раза в день с легким втиранием;
-
Применение разогревающих средств. После снятия воспаления, примерно на третий день терапии, врачи назначают препараты с разогревающим эффектом (Финалгон, Капсикам, Випросал, Апизартрон) для улучшения кровообращения и стимуляции регенерации. Их следует втирать в небольшом количестве 1-3 раза в день. Также могут помочь трансдермальные средства, такие как перцовый пластырь или Нанопласт Форте;
-
Прием или инъекции миорелаксантов. Для расслабления спазмированных мышц шейного отдела врачи включают в терапию Мидокалм, Сирдалуд и Баклосан. Миорелаксанты обладают обезболивающим эффектом, устраняя мышечный спазм, который часто возникает из-за сжатия нервных окончаний.
Что еще предпринять при обострении шейного остеохондроза, какие препараты или процедуры использовать, решает вертебролог. Если пациент до рецидива не принимал хондропротекторы, ему назначаются Терафлекс, Структум или Артра с первых дней лечения. Внутримышечное введение хондропротекторов, таких как Алфлутоп, Румалон и Хондролон, поможет ускорить восстановление функций шейного отдела.
Применение витаминов группы B значительно ускоряет процесс выздоровления. Пиридоксин, тиамин, цианкобаламин, никотинамид и рибофлавин улучшают иннервацию в области поврежденных дисков и позвонков, а также стабилизируют работу центральной и вегетативной нервной системы. В терапевтические схемы включаются препараты, такие как Комбилипен, Мильгамма, Нейромультивит, Пентовит и Нейробион.
Немедикаментозная терапия
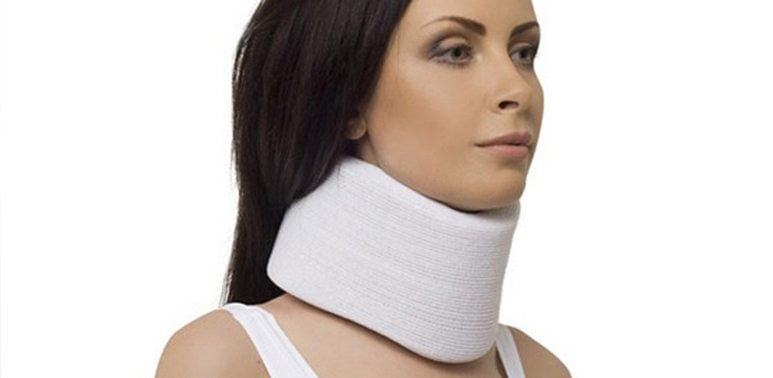
На протяжении 3-4 дней лечения пациенту необходимо соблюдать постельный режим. Следует исключить любые физические нагрузки на позвоночник. Рекомендуется использовать воротник Шанца в течение нескольких часов или на весь день; его высоту определит врач. Это ортопедическое устройство снижает нагрузку на шейные позвонки и помогает уменьшить болевые ощущения.
При обострении шейного остеохондроза питание должно быть дробным — 5-6 раз в день. Важно исключить из рациона продукты с высоким содержанием соли и пряностей, так как они могут вызвать задержку жидкости и усиление отечности. Диетологи советуют увеличивать потребление фруктов, крупяных каш и свежих овощных салатов.
При тяжелом течении рецидива может нарушаться иннервация некоторых участков тела из-за повреждения нервов. Сжатие спинного мозга может вызвать проводниковые расстройства, что приводит к пара- и тетрапарезам рук, а также к сбоям в работе внутренних органов. Поэтому врачи настоятельно не рекомендуют заниматься самостоятельным лечением обострения шейного остеохондроза, пытаясь заглушить боль таблетками. Только правильно организованная терапия поможет избежать серьезных последствий рецидива хронического заболевания.

Профилактика обострений
Профилактика обострений шейного остеохондроза играет ключевую роль в поддержании здоровья позвоночника и предотвращении рецидивов. Основные аспекты профилактики включают в себя изменение образа жизни, физическую активность, правильную организацию рабочего места и регулярные медицинские осмотры.
1. Изменение образа жизни: Важно следить за своим образом жизни, избегая факторов, способствующих развитию остеохондроза. Это включает в себя отказ от курения и ограничение потребления алкоголя, так как эти привычки могут ухудшать кровообращение и способствовать дегенеративным изменениям в позвоночнике.
2. Физическая активность: Регулярные физические упражнения помогают укрепить мышцы шеи и спины, улучшить гибкость и поддерживать нормальный тонус. Рекомендуются упражнения на растяжку, а также занятия плаванием, йогой или пилатесом. Важно избегать чрезмерных нагрузок и резких движений, которые могут привести к травмам.
3. Правильная организация рабочего места: Если ваша работа связана с длительным сидением за компьютером, необходимо правильно организовать рабочее место. Убедитесь, что монитор находится на уровне глаз, а стул поддерживает поясницу. Регулярные перерывы для разминки и изменения положения тела также помогут снизить нагрузку на шейный отдел позвоночника.
4. Поддержание правильной осанки: Следите за своей осанкой как в сидячем, так и в стоячем положении. Правильная осанка помогает распределить нагрузку на позвоночник и предотвращает его излишнее напряжение. Используйте специальные ортопедические подушки и матрасы для сна, чтобы обеспечить правильное положение шеи и спины во время отдыха.
5. Регулярные медицинские осмотры: Профилактические осмотры у врача помогут выявить начальные признаки обострения шейного остеохондроза и предотвратить его развитие. Важно не игнорировать симптомы, такие как боль в шее, головные боли или ограничение подвижности, и своевременно обращаться за медицинской помощью.
Следуя этим рекомендациям, вы сможете значительно снизить риск обострений шейного остеохондроза и поддерживать здоровье своего позвоночника на высоком уровне.
Рекомендации по образу жизни
Образ жизни играет ключевую роль в профилактике и лечении шейного остеохондроза. Правильные привычки могут значительно снизить риск обострений и улучшить общее состояние пациента. Ниже представлены основные рекомендации, которые помогут поддерживать здоровье шейного отдела позвоночника.
1. Правильная осанка
Поддержание правильной осанки — это основа профилактики шейного остеохондроза. При сидячей работе важно следить за тем, чтобы спина была прямая, а плечи расслаблены. Экран компьютера должен находиться на уровне глаз, чтобы избежать наклона головы вперед. Используйте эргономичные стулья и столы, которые способствуют правильному положению тела.
2. Регулярная физическая активность
Умеренные физические нагрузки помогают укрепить мышцы шеи и спины, что способствует поддержанию позвоночника в правильном положении. Рекомендуются упражнения на растяжку и укрепление, такие как йога, пилатес или специальные комплексы для шейного отдела. Однако важно избегать чрезмерных нагрузок и резких движений, которые могут усугубить состояние.
3. Правильное питание
Сбалансированное питание также играет важную роль в поддержании здоровья позвоночника. Включите в рацион продукты, богатые кальцием и витамином D, такие как молочные продукты, рыба, орехи и зелень. Употребление антиоксидантов, содержащихся в фруктах и овощах, поможет снизить воспалительные процессы в организме.
4. Избегание стрессов
Стресс может негативно сказываться на состоянии мышц и суставов, провоцируя напряжение и спазмы. Практикуйте методы релаксации, такие как медитация, дыхательные упражнения или массаж. Регулярные занятия хобби и время, проведенное на свежем воздухе, также способствуют снижению уровня стресса.
5. Соблюдение режима сна
Качественный сон необходим для восстановления организма. Используйте ортопедические подушки и матрасы, которые поддерживают правильное положение шеи во время сна. Старайтесь спать на спине или боку, избегая положения на животе, которое может привести к дополнительному напряжению шейных мышц.
6. Ограничение времени за экраном
Долгое времяпрепровождение за компьютером или с мобильными устройствами может привести к перенапряжению шейных мышц. Делайте перерывы каждые 30-60 минут, чтобы размяться и изменить положение тела. Упражнения для шеи, такие как повороты и наклоны, помогут снять напряжение.
7. Регулярные медицинские осмотры
Важно регулярно проходить медицинские осмотры и консультироваться с врачом при первых признаках обострения. Это позволит своевременно выявить проблемы и скорректировать лечение. Не забывайте о физиотерапии и других методах, рекомендованных специалистом.
Следуя этим рекомендациям, вы сможете значительно улучшить качество своей жизни и снизить риск обострений шейного остеохондроза. Помните, что забота о своем здоровье — это постоянный процесс, требующий внимания и усилий.
Роль физиотерапии в лечении
Физиотерапия играет ключевую роль в комплексном лечении шейного остеохондроза, особенно в период обострения. Она направлена на уменьшение болевого синдрома, восстановление подвижности шейного отдела позвоночника и улучшение общего состояния пациента. Важно отметить, что физиотерапевтические процедуры должны назначаться врачом на основе индивидуальных показаний и состояния пациента.
Одним из основных методов физиотерапии является электрофорез. Этот метод позволяет доставлять лекарственные вещества непосредственно в область воспаления, что способствует быстрому облегчению боли и уменьшению воспалительного процесса. Чаще всего используются противовоспалительные и обезболивающие препараты, такие как новокаин или диклофенак.
Другим эффективным методом является магнитотерапия, которая помогает улучшить кровообращение и обмен веществ в тканях, что способствует более быстрому восстановлению. Магнитные поля также обладают противовоспалительным эффектом и могут уменьшать болевые ощущения.
Ультразвуковая терапия также широко применяется при лечении шейного остеохондроза. Ультразвук проникает в глубокие слои тканей, улучшая микроциркуляцию и способствуя рассасыванию воспалительных процессов. Этот метод помогает снять спазмы мышц и улучшить подвижность шейного отдела.
Не менее важным аспектом является кинезитерапия, которая включает в себя специальные упражнения, направленные на укрепление мышечного корсета шеи и улучшение гибкости. Индивидуально подобранные комплексы упражнений помогают восстановить нормальную функцию шейного отдела и предотвратить рецидивы заболевания.
Кроме того, массаж является важной частью физиотерапевтического лечения. Он способствует расслаблению мышц, улучшению кровообращения и снятию напряжения в области шеи. Массаж может быть как классическим, так и точечным, в зависимости от состояния пациента и рекомендаций врача.
Важно помнить, что физиотерапия должна проводиться только в период ремиссии или в начале обострения, когда острые симптомы начинают утихать. В противном случае, неправильное применение физиотерапевтических методов может усугубить состояние пациента. Поэтому перед началом лечения необходимо проконсультироваться с врачом и пройти полное обследование.
Таким образом, физиотерапия является важным компонентом в лечении шейного остеохондроза, способствуя не только облегчению симптомов, но и улучшению качества жизни пациентов. Правильный подход к физиотерапевтическим методам может значительно ускорить процесс выздоровления и предотвратить повторные обострения заболевания.