Плечелопаточный периартрит — это заболевание, которое может значительно ухудшить качество жизни, вызывая боль и ограничение движений в области плеча и лопатки. В данной статье мы рассмотрим основные причины возникновения этого недуга, его симптомы и методы диагностики, а также предложим эффективные подходы к лечению, включая медикаментозные и физиотерапевтические методы, а также упражнения лечебной физкультуры. Знание этих аспектов поможет читателям своевременно распознать проблему и обратиться за медицинской помощью, что в свою очередь способствует более быстрому восстановлению и улучшению функциональности плечевого сустава.
Причины и провоцирующие факторы
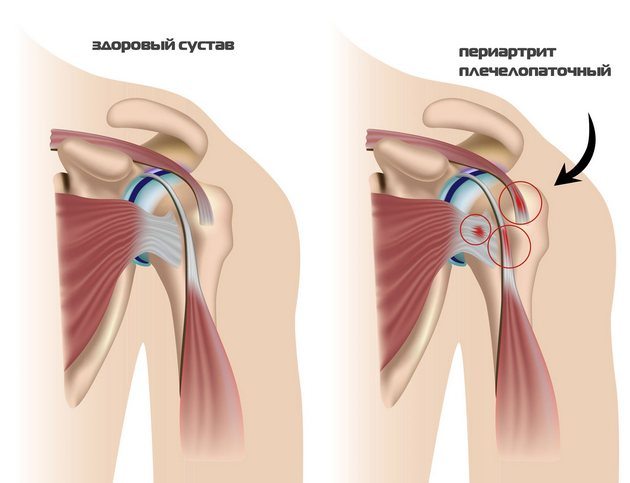
Плечевой сустав образуется из головки плечевой кости и блюдцеобразной впадины лопатки. Стабильность этого соединения обеспечивают глубокие мышцы вращательной манжеты с крепкими сухожилиями, которые предотвращают смещение головки плеча и её выскальзывание из впадины. Вращательная манжета соседствует с акромиально-ключичным суставом, а именно с акромионом — латеральным концом лопаточной кости, который соединяется с акромиальной суставной поверхностью ключицы.
Для нормального функционирования плечевого сустава необходимо достаточное пространство в подакромиальной области. Однако под воздействием различных факторов это пространство может сужаться, что затрудняет движение сухожилия. В результате волокна сухожилия могут повреждаться, что приводит к воспалению и дополнительным травмам соединительной ткани.
У относительно здоровых людей плечелопаточный периартрит часто возникает после интенсивных тренировок или тяжелой физической работы. В группу риска попадают также те, кто выполняет повторяющиеся движения рукой по профессии, такие как маляры, штукатуры, столяры и плотники. Среди профессиональных спортсменов это заболевание часто встречается у лыжников, теннисистов, волейболистов и метателей ядра. Плечелопаточный периартрит может быть вызван следующими заболеваниями:
- артроз плечевого сустава;
- невоспалительное поражение подлопаточного нерва;
- повреждение волокон сухожилия бицепса;
- остеохондроз шейного отдела, смещение и выпячивание позвонков и межпозвонковых дисков;
- шейный спондилез;
- образование остеофитов (костных разрастаний) на латеральном конце лопаточной кости;
- последствия травм сустава — неправильное сращение костных отломков в области больших бугорков, значительное повреждение хрящевой ткани;
- врожденные аномалии строения акромиона (измененная форма костного отростка лопатки).
Плечелопаточный периартрит, также известный как периартрит плечевого сустава, может быть вызван заболеваниями, не связанными с опорно-двигательным аппаратом, такими как инфаркт миокарда, стенокардия, сахарный диабет или черепно-мозговая травма. Развитию этого состояния способствуют системные воспалительные или дегенеративно-дистрофические заболевания, такие как подагра, ревматоидный артрит и остеоартроз. Постоперационный периартрит может возникнуть из-за нарушений микроциркуляции, вызванных хирургическим вмешательством. Вероятность развития патологии также увеличивается при соединительнотканевых дисплазиях и гипермобильности суставов.
https://youtube.com/watch?v=CG0OG8OfOrM
Врачи отмечают, что плечелопаточный периартрит часто возникает из-за травм, длительных статических нагрузок или возрастных изменений в суставе. Симптомами заболевания являются боль в области плеча, ограничение движений и дискомфорт при выполнении повседневных задач. Важно, что пациенты могут испытывать ночные боли, что значительно ухудшает качество сна. Лечение обычно включает физиотерапию, медикаментозную терапию и, в некоторых случаях, инъекции кортикостероидов для уменьшения воспаления. Врачами также рекомендуется выполнять специальные упражнения для восстановления подвижности и укрепления мышц. Раннее обращение за медицинской помощью способствует более быстрому выздоровлению и снижению риска хронических форм заболевания.
Клиническая картина
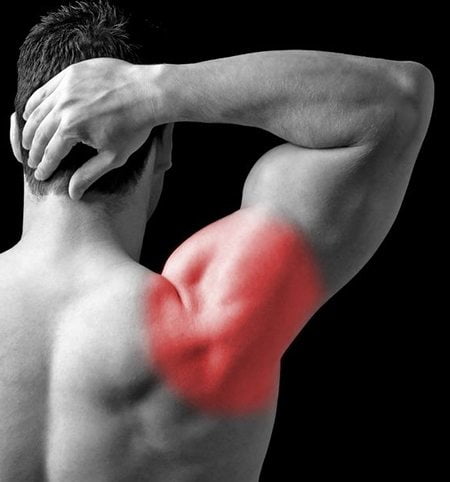
Ведущими симптомами плечелопаточного периартрита являются болевые ощущения различной интенсивности и ограничение подвижности в суставе. Воспаление сухожилий вызывает их отек и увеличение объема, что создает механическое препятствие при движении. Это приводит к болям при попытке поднять руку вверх или за спину. Наиболее выраженный дискомфорт ощущается при отведении плеча под углом 70-120°, когда подакромиальное пространство сужается, сжимая сухожилия. Однако при дальнейшем отведении руки боль уменьшается, что улучшает общее состояние пациента. Характерным признаком плечелопаточного периартрита является болезненная средняя дуга отведения. Также для данной патологии свойственны и другие симптомы:
- ограничение подвижности плеча и руки, скованность в суставе по утрам;
- в остром периоде — отечность сустава, покраснение кожи над ним, образование уплотнений;
- появление ноющих болей в ночное время, что может вызывать нарушения сна, быструю утомляемость, слабость и психоэмоциональную нестабильность.
Движение воспаленного сухожилия сопровождается характерными щелчками, треском и хрустом. Если во время диагностики выявляется мышечная слабость при подъеме руки, это может свидетельствовать о серьезном повреждении ротаторной манжеты. При остром воспалении ограничение подвижности часто бывает вынужденным, так как человек старается избегать движений из-за страха испытать боль. При хронизации периартрита снижение объема движений происходит из-за развития анкилозирующей патологии или синдрома «замороженного плеча».
| Стадии плечелопаточного периартрита | Характерные особенности |
|---|---|
| Первая | Умеренные боли возникают при чрезмерных физических нагрузках. Вращательная манжета отечна, в ее тканях наблюдаются точечные кровоизлияния. Для восстановления обычно достаточно соблюдения щадящего режима. |
| Вторая | Вращательная манжета утолщается из-за постоянного микротравмирования волокон сухожилия. Развиваются соединительные ткани с образованием рубцов, увеличивается риск возникновения тендинита. |
| Третья | Патологические изменения могут привести к разрыву ротаторной манжеты и (или) сухожилий двуглавой мышцы плеча. Деструкция коротких ротаторов вызывает потерю стабильности плечевого сустава. |

| Причины | Симптомы | Лечение |
|---|---|---|
| Травмы плеча | Боль в области плеча и лопатки | Физиотерапия |
| Остеохондроз | Ограничение подвижности плеча | Лекарственные препараты (НПВП) |
| Перенапряжение мышц | Неприятные ощущения при движении | Массаж и мануальная терапия |
| Воспалительные процессы | Увеличение мышечного тонуса | Упражнения на растяжку |
| Возрастные изменения | Боль при ночном покое | Хирургическое вмешательство (в редких случаях) |
Диагностика
Первичный диагноз устанавливается на основе жалоб пациента, анализа анамнеза и визуального осмотра. При проведении тестов для оценки двигательной активности плечевого сустава пациент не может выполнить простейшие движения, такие как поднятие руки вверх или дотрагивание до спины. Наиболее информативными являются следующие тесты:
- тест Нира. Врач фиксирует лопатку пациента одной рукой, а другой поднимает его прямую руку под углом, соответствующим средним значениям переднего сгибания и отведения. Это приводит к пассивному сжатию структур в передней подакромиальной области. Боль при этом движении указывает на наличие субакромиального синдрома;
- тест Хоукинса. Врач сгибает руку пациента под углом 90° и оказывает давление на нижнюю часть локтевого сустава. Появление боли свидетельствует о развитии плечелопаточного периартрита.
Для подтверждения диагноза врач вводит анестетик (например, Лидокаин или Новокаин) в полость субакромиальной сумки. После этой процедуры пациент может легко выполнять активные и пассивные движения без боли.
Инструментальные исследования плечевого сустава необходимы для оценки состояния его структур, выявления причин снижения функциональной активности и определения степени повреждений периартикулярных тканей. Обычно назначаются следующие диагностические процедуры:
- компьютерная томография;
- магнитно-резонансная томография.
Ультразвуковая диагностика наиболее эффективна для выявления плечелопаточного периартрита на ранних стадиях. Рентгенография позволяет обнаружить изменения, возникающие при хронической прогрессирующей патологии. На поздних стадиях наблюдается отложение мелких кристаллов кальция. При анкилозирующем периартрите на рентгеновских снимках четко видны сращение суставной щели и признаки остеопороза (изменения плотности костной ткани) головки плечевой кости. Артроскопическое обследование внутренней поверхности сустава проводится только в необходимых случаях из-за повышенного риска осложнений.
Немедикаментозная терапия
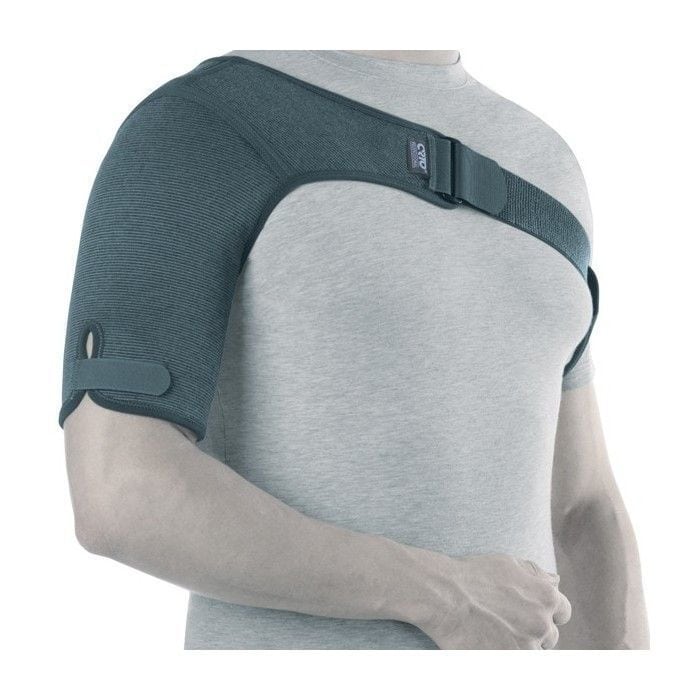
С первых дней терапии пациенту рекомендуется носить эластичный бандаж в течение дня. На начальных этапах заболевания это помогает облегчить боль без анальгетиков. При выраженном воспалении может потребоваться более надежная фиксация сустава с помощью полужестких или жестких ортезов, а в некоторых случаях — гипсовой лангетки.
Физиотерапевтические процедуры играют важную роль в лечении. После 5-10 сеансов пациенты обычно отмечают значительное улучшение состояния. Положительный эффект большинства физиопроцедур связан с улучшением кровообращения в области плечевого сустава, что способствует регенерации тканей, уменьшению воспаления и снятию отека. Наиболее часто рекомендуемые методы физиотерапии включают:
- магнитотерапию;
- ударно-волновую терапию;
- лазеротерапию;
- электрофорез;
- фонофорез.
В лечении плечелопаточного периартрита также используются бальнеолечение с грязями и минеральными водами, медицинские пиявки, а также классический, точечный и баночный массаж. Несмотря на разнообразие процедур, наиболее эффективным способом восстановления подвижности сустава остается регулярное выполнение специальных упражнений. Как только боль начинает утихать (примерно на 2-3 день терапии), следует начинать занятия. Можно использовать комплекс упражнений, разработанный доктором Поповым для плечелопаточного периартрита, а также методики Бубновского или известного мануального терапевта Гитта.
Начинать стоит с пассивных движений, включающих частое напряжение мышц плечевого пояса. В дальнейшем врач по лечебной физкультуре добавляет активные упражнения в комплекс.


Фармакологические препараты
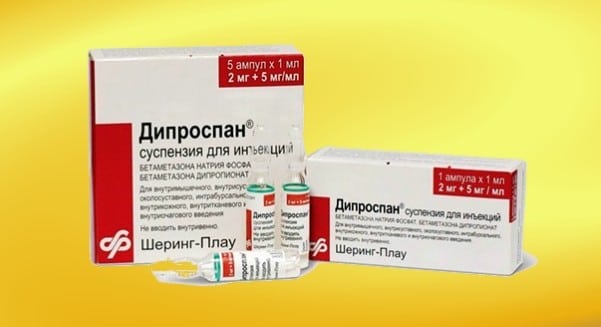
Медикаментозное лечение направлено на уменьшение симптомов и устранение воспалительных процессов в околосуставных тканях. Острые боли эффективно снимаются гормональными препаратами, такими как глюкокортикостероиды: Триамцинолон, Дексаметазон, Гидрокортизон, Дипроспан и Флостерон.
Инъекции при периартрите вводятся не в сустав, а в воспаленные соединительнотканные структуры. Часто их комбинируют с анестетиками, такими как Лидокаин или Новокаин. Из-за возможных местных и системных побочных эффектов гормональные препараты применяются только в экстренных случаях. В остальных ситуациях для облегчения боли используются нестероидные противовоспалительные средства (НПВП):
-
в инъекциях — Диклофенак, Мелоксикам, Кеторолак, Вольтарен, Ортофен;
-
в таблетках — Найз, Кеторол, Ибупрофен, Нурофен, Кетопрофен;
-
в мазях, гелях и кремах — Фастум, Артрозилен, Долгит, Финалгель, Индометацин.
После снятия воспаления лечебные схемы дополняются наружными средствами с разогревающим эффектом.
Пациентам рекомендуется наносить Финалгон, Капсикам, Наятокс или Апизартрон 1-2 раза на пораженное плечо. Это способствует быстрому восстановлению подвижности сустава за счет стимуляции обменных процессов.
Если отсутствует полный или частичный анкилоз, плечелопаточный периартрит хорошо поддается консервативному лечению. Прогноз на полное выздоровление в таких случаях благоприятный. Основные цели терапии — устранение клинических проявлений и восстановление подвижности сустава. Однако при развитии хронической формы заболевания могут возникнуть необратимые осложнения, приводящие к инвалидности. В таких ситуациях может потребоваться хирургическое вмешательство.

Профилактика плечелопаточного периартрита
Профилактика плечелопаточного периартрита играет ключевую роль в снижении риска развития данного заболевания и улучшении качества жизни пациентов. Основные меры профилактики включают в себя как физическую активность, так и изменение образа жизни, а также внимание к своему здоровью.
1. Регулярная физическая активность: Умеренные физические нагрузки помогают поддерживать нормальный тонус мышц и суставов, что снижает риск травм и воспалительных процессов. Рекомендуется выполнять упражнения на растяжку и укрепление мышц плечевого пояса, а также заниматься аэробными видами спорта, такими как плавание или ходьба.
2. Правильная осанка: Поддержание правильной осанки при сидении, стоянии и выполнении физических упражнений помогает избежать избыточного напряжения на плечевой сустав. Важно следить за положением тела, особенно при длительной работе за компьютером или выполнении однообразных движений.
3. Избегание чрезмерных нагрузок: Переутомление и чрезмерные физические нагрузки могут привести к травмам и воспалению. Необходимо избегать резких движений и чрезмерного поднятия тяжестей, особенно если у вас уже есть предрасположенность к заболеваниям плечевого сустава.
4. Правильная организация рабочего места: Если ваша работа связана с длительным нахождением в одном положении или выполнением однообразных движений, важно организовать рабочее место так, чтобы минимизировать нагрузку на плечи. Используйте эргономичную мебель и делайте перерывы для разминки.
5. Укрепление иммунной системы: Здоровый образ жизни, включая сбалансированное питание, отказ от вредных привычек и достаточный сон, способствует укреплению иммунной системы и снижению риска воспалительных заболеваний, включая плечелопаточный периартрит.
6. Регулярные медицинские осмотры: Периодические визиты к врачу помогут выявить возможные проблемы на ранних стадиях. Если у вас есть предрасположенность к заболеваниям суставов, важно проходить профилактические обследования и следовать рекомендациям специалиста.
Следуя этим рекомендациям, можно значительно снизить риск развития плечелопаточного периартрита и сохранить здоровье плечевого сустава на долгие годы. Профилактика требует системного подхода и осознанного отношения к своему здоровью, что в конечном итоге приведет к улучшению качества жизни.
Реабилитация и восстановление после лечения
Реабилитация и восстановление после лечения плечелопаточного периартрита играют ключевую роль в возвращении пациента к нормальной жизни и полноценной активности. Правильный подход к реабилитации может значительно ускорить процесс выздоровления и снизить риск рецидивов заболевания.
Первоначально, после завершения основного курса лечения, важно продолжать следовать рекомендациям врача. Это может включать в себя как медикаментозную терапию, так и физиотерапевтические процедуры. В зависимости от степени тяжести заболевания и индивидуальных особенностей пациента, реабилитация может варьироваться.
На начальном этапе восстановления акцент делается на уменьшение болевого синдрома и воспаления. Для этого могут использоваться противовоспалительные препараты, а также методы физиотерапии, такие как ультразвук, магнитотерапия и электрофорез. Эти процедуры помогают улучшить кровообращение и способствуют быстрому восстановлению тканей.
После снятия остроты воспалительного процесса начинается активная работа над восстановлением подвижности плечевого сустава. В этом этапе реабилитации важны специальные упражнения, направленные на растяжение и укрепление мышц, окружающих плечевой сустав. Упражнения должны быть подобраны индивидуально и выполняться под контролем специалиста, чтобы избежать перегрузок и травм.
Существует несколько методов реабилитации, которые могут быть использованы в процессе восстановления:
- Физиотерапия: включает в себя различные процедуры, такие как массаж, мануальная терапия и кинезиотерапия, которые помогают улучшить подвижность и снизить болевые ощущения.
- Лечебная физкультура: программа упражнений, направленная на восстановление силы и гибкости плечевого сустава. Упражнения могут быть статическими и динамическими, с использованием различных тренажеров и резинок.
- Соблюдение режима: важно соблюдать режим труда и отдыха, избегать чрезмерных нагрузок на плечевой сустав, особенно в первые месяцы после лечения.
Кроме того, важным аспектом реабилитации является психоэмоциональное состояние пациента. Периартрит может вызывать не только физические, но и психологические проблемы, такие как депрессия и тревожность. Поэтому рекомендуется включение в программу реабилитации занятий, направленных на улучшение психоэмоционального состояния, таких как йога или медитация.
В заключение, реабилитация и восстановление после лечения плечелопаточного периартрита требуют комплексного подхода и времени. Следуя рекомендациям специалистов и активно участвуя в процессе восстановления, пациенты могут значительно улучшить качество своей жизни и вернуться к привычной активности.
Прогноз и возможные осложнения
Плечелопаточный периартрит, также известный как «замороженное плечо», представляет собой воспалительное заболевание, которое затрагивает мягкие ткани, окружающие плечевой сустав. Прогноз для пациентов с этим состоянием в значительной степени зависит от своевременной диагностики и адекватного лечения. В большинстве случаев, при правильном подходе, пациенты могут ожидать значительного улучшения функции плеча и уменьшения болевого синдрома.
Однако, несмотря на положительный прогноз, существуют потенциальные осложнения, которые могут возникнуть в результате плечелопаточного периартрита. Одним из наиболее распространенных осложнений является ограничение подвижности в плечевом суставе, которое может сохраняться даже после завершения лечения. Это может привести к функциональным нарушениям, затрудняющим выполнение повседневных задач, таких как поднятие руки или выполнение работы, требующей активного участия верхних конечностей.
Кроме того, у некоторых пациентов может развиться хроническая боль, которая сохраняется на протяжении длительного времени, даже после устранения воспалительного процесса. Это может быть связано с изменениями в нервной системе, которые приводят к повышенной чувствительности к боли. В таких случаях может потребоваться дополнительная терапия, включая медикаментозное лечение и физиотерапию, для управления симптомами.
Также стоит отметить, что у пациентов с плечелопаточным периартритом существует риск рецидивов заболевания. Это может произойти в результате повторных травм, перегрузок плечевого сустава или недостаточной реабилитации после основного курса лечения. Поэтому важно следовать рекомендациям врача и соблюдать режим физической активности, чтобы минимизировать вероятность повторного возникновения симптомов.
В заключение, хотя прогноз для большинства пациентов с плечелопаточным периартритом является благоприятным, важно быть осведомленным о возможных осложнениях и рецидивах. Регулярные консультации с врачом, соблюдение рекомендаций по лечению и реабилитации, а также активное участие в процессе восстановления помогут достичь наилучших результатов и улучшить качество жизни пациентов.