Корешковый синдром шейного отдела позвоночника представляет собой серьезное заболевание, которое возникает в результате сжатия или повреждения нервных корешков, выходящих из спинного мозга в области шеи. Это состояние может проявляться разнообразными симптомами, включая боль, онемение и слабость в руках, что значительно снижает качество жизни пациента. В данной статье мы рассмотрим причины возникновения корешкового синдрома, его диагностику и современные методы лечения, а также меры профилактики и прогноз заболевания. Понимание этих аспектов поможет читателям своевременно распознать симптомы и обратиться за медицинской помощью, что в свою очередь способствует более эффективному лечению и восстановлению.
Описание заболевания
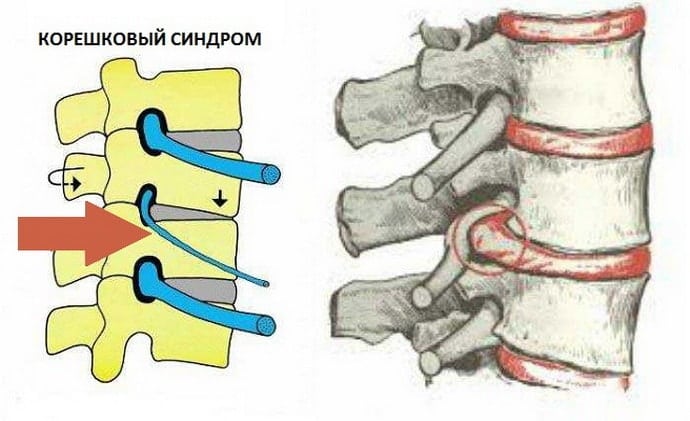
Шейный корешковый синдром — это распространенный комплекс симптомов, связанных с заболеваниями позвоночника, имеющий различные причины. Ранее этот термин не использовался в медицине. Состояние называли радикулитом, что означало воспаление нервных окончаний спинного мозга. Однако клинические исследования показали, что воспаление не всегда вызывает острые боли и неврологические нарушения. Часто эти симптомы возникают из-за компрессии спинномозговых корешков и нарушений их питания.
В настоящее время используется термин «радикулопатия» для обозначения этого синдрома. Поражение спинальных нервных окончаний чаще всего наблюдается в пояснично-крестцовом отделе, тогда как шейный корешковый синдром занимает второе место и чаще всего диагностируется у людей старше 40 лет. Главная задача неврологов и вертебрологов — своевременное выявление этого патологического состояния. Без медицинского вмешательства длительное сжатие спинальных нервных структур может привести к их разрушению и различным неврологическим расстройствам. Некоторые из этих расстройств не поддаются лечению даже хирургическим путем и могут стать причиной инвалидности пациента.

Корешковый синдром шейного отдела позвоночника является серьезной проблемой, с которой сталкиваются многие пациенты. Врачи отмечают, что основными причинами данного состояния являются остеохондроз, грыжи межпозвоночных дисков и травмы. Эти факторы приводят к сдавлению нервных корешков, что вызывает болевые ощущения, онемение и слабость в руках.
Диагностика корешкового синдрома включает в себя клинический осмотр, а также методы визуализации, такие как МРТ и КТ, которые помогают выявить степень повреждения позвоночника. Врачи подчеркивают важность раннего обращения за медицинской помощью, так как это позволяет избежать серьезных осложнений.
Лечение может быть консервативным и хирургическим. Консервативные методы включают физиотерапию, медикаментозное лечение и мануальную терапию. В случаях, когда консервативные методы не приносят облегчения, может потребоваться операция для устранения причины сдавления нервов. Врачи рекомендуют комплексный подход к лечению, который включает как медикаментозные, так и немедикаментозные методы, чтобы обеспечить максимальное восстановление функции и уменьшение болевого синдрома.
Виды
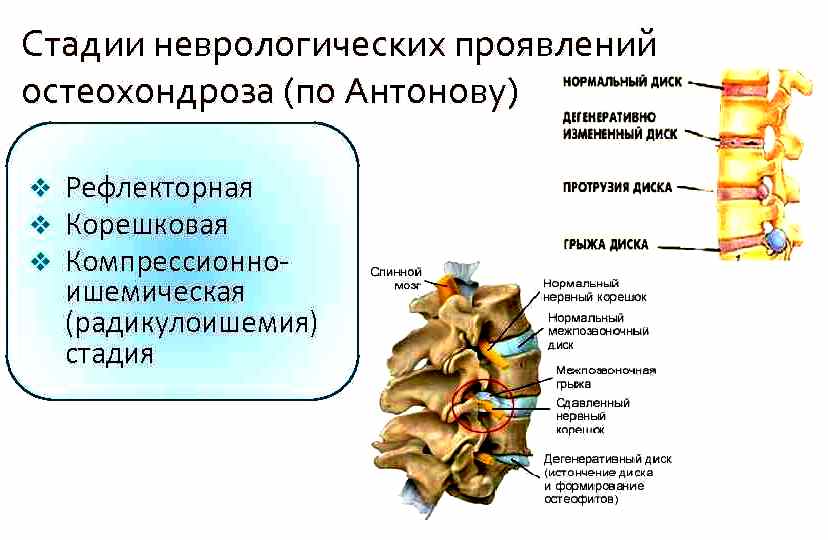
Корешковые синдромы классифицируются в зависимости от расположения разрушительных и дегенеративных изменений в телах позвонков и межпозвонковых дисках. Основой для этой классификации служат причины их возникновения и механизмы, вызывающие острые болевые ощущения. Такой подход позволяет быстро выбрать терапевтическую стратегию сразу после выявления воспалительных процессов, сжатия спинальных нервов или нарушений трофики.
| Причины корешкового синдрома шейного отдела | Диагностика | Лечение |
|---|---|---|
| Межпозвоночная грыжа | Магнитно-резонансная томография (МРТ) | Консервативное лечение (анальгетики, НПВП) |
| Остеохондроз | Компьютерная томография (КТ) | Физиотерапия (УВЧ, электрофорез) |
| Травмы шейного отдела позвоночника | Рентгенография | Хирургическое вмешательство (дискэктомия) |
| Спондилез | Неврологическое обследование | Мануальная терапия |
| Воспалительные заболевания (например, артрит) | УЗИ мягких тканей | Упражнения для укрепления мышц шеи |
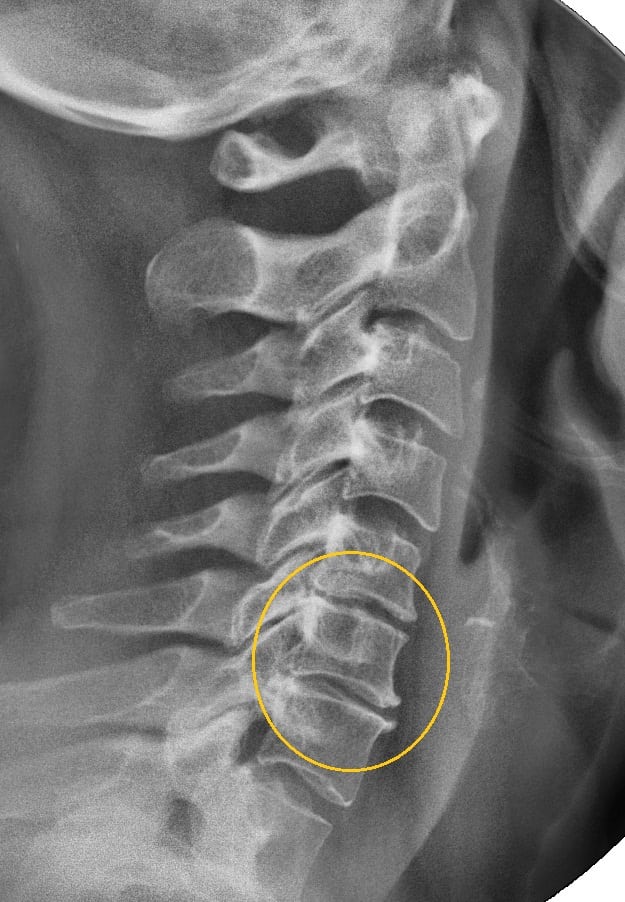
КС шейного отдела
Диаметр позвоночного канала в шейном отделе сравнительно небольшой, а связки обладают высокой прочностью и эластичностью. Поэтому синдром в этой области встречается редко, обычно на фоне остеохондроза 2 и 3 степени. Однако эта патология представляет серьезную угрозу из-за близости к головному мозгу. Шейный отдел позвоночника характеризуется множеством вертеброгенных и сосудистых синдромов, возникающих в результате сжатия:
- чувствительных нервных окончаний;
- кровеносных сосудов.
При длительном сдавливании мягких тканей может развиваться воспалительный процесс, затрагивающий здоровые структуры и ухудшающий состояние пациента. Особенно опасно кислородное голодание (гипоксия), проявляющееся ухудшением зрения, слуха и повышением артериального давления.

КС грудного отдела
Корешковый синдром в грудном отделе встречается редко, но его клинические проявления могут быть яркими. Спинномозговые нервы отвечают за иннервацию позвоночника и работу внутренних органов. При их повреждении пациенты могут испытывать боли в области сердца, почек или желудочно-кишечного тракта. Вертебрологи часто принимают пациентов, направленных гастроэнтерологами, неврологами или кардиологами. Люди обращаются к ним с жалобами на дискомфорт, напоминающий симптомы панкреатита, нефрита или стенокардии.
Для диагностики корешкового синдрома грудного отдела необходимо провести ряд инструментальных дифференциальных исследований. Хронический корешковый синдром может привести к диспепсии, дискинезии кишечника, затруднениям при глотании и недостаточности ферментов поджелудочной железы.
https://youtube.com/watch?v=gv28forqPto
КС в поясничном отделе
Поражение нервных корешков в пояснице и крестце проявляется симптомами люмбаго и люмбоишиалгии, что затрудняет передвижение. При переохлаждении, резком наклоне или повороте может возникнуть острая боль, которая иногда бывает настолько интенсивной, что человеку требуется помощь, чтобы добраться до кровати. Обезболивание достигается с помощью медикаментозных блокад или наркотических анальгетиков.
Клинические симптомы в поясничном отделе могут привести к изменениям в походке и осанке, а также к снижению мышечной силы и чувствительности. Без медицинской помощи это состояние часто становится причиной инвалидности из-за полного или частичного ограничения подвижности.
Люмбалгия с корешковым синдромом
Люмбалгия — это длительная боль в пояснице и крестце. Состояние может усугубляться корешковым синдромом, который возникает из-за сжатия нервов. Это приводит к серьезным нарушениям иннервации ног и внутренних органов. Проблема чаще всего наблюдается у людей с тяжелыми формами остеохондроза, протрузий и грыж.
Сжатие корешковых нервов, выходящих из спинного мозга, вызывает сильные боли, которые быстро распространяются на бедра, ягодицы, таз и область промежности.
Приступы люмбалгии с корешковым синдромом могут быть вызваны даже незначительными физическими нагрузками, падениями, резкими движениями или поднятием тяжестей.
Вертеброгенный корешковый синдром
К шейным вертеброгенным корешковым синдромам относится цервикалгия. Она проявляется острой или подострой болью, которая может быть постоянной или периодической. Дискомфорт, такой как тупая, ноющая или распирающая боль, редко ограничивается только областью шеи. При движении головой боль может иррадиировать в надплечья и затылок. Часто боли усиливаются после сна, а также при чихании или кашле. Пациенты иногда описывают это состояние как ощущение «кола в шее».
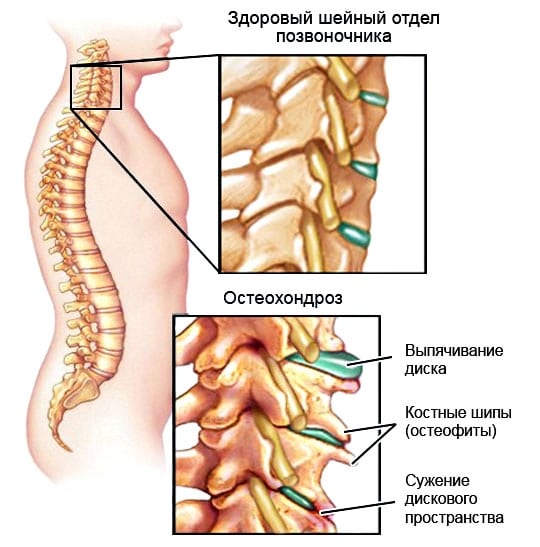
Цервикалгия возникает из-за остеохондроза позвонков CIV-CV и CV-CVI. Эта дегенеративно-дистрофическая болезнь характеризуется разрушительными изменениями в телах позвонков и образованием костных наростов — остеофитов. Острые края этих наростов при движении головы давят на спинномозговые корешки, что может привести к асептическому воспалению. Вертеброгенный корешковый синдром часто становится основанием для хирургического вмешательства.

Корешково-сосудистый синдром
Корешковый синдром возникает из-за разрушения структур шейного отдела позвоночника. В этом процессе деформируются тела позвонков, образуются костные наросты и смещаются межпозвонковые диски в сторону позвоночного канала. Эти изменения могут сжимать позвоночную артерию, которая обеспечивает кровоснабжение головного мозга. В результате возникает нехватка кислорода и биоактивных веществ, что негативно сказывается на функционировании всех систем организма.
Помимо сжатия позвоночной артерии (синкопальное состояние), к корешково-сосудистым синдромам относятся:
- радикулоишемия — возникает из-за сжатия корешково-спинальных артерий и проявляется серьезными двигательными нарушениями;
- радикуломиелоишемия (цервикальная ишемическая миелопатия с синдромом бокового амиотрофического склероза) — форма дискогенной ишемии, затрагивающая только спинальные нервные окончания.
Каждый из этих синдромов представляет серьезную угрозу для здоровья, так как имеет склонность к прогрессированию. Длительное сжатие кровеносных сосудов может привести к головокружениям, опасным падениям, а также ухудшению концентрации и памяти.
Причины возникновения
Наиболее частой причиной сужения шейного канала (КС) является остеохондроз. При уменьшении высоты межпозвонковых дисков сужаются межпозвоночные отверстия, что может привести к сдавлению спинномозговых корешков. Еще одной причиной компрессии является межпозвоночная грыжа, которая может развиться как осложнение остеохондроза и вызвать серьезные проблемы, такие как дискогенная миелопатия. Этот синдром также может возникать при спондилезе из-за сжатия нервных окончаний остеофитами или измененными структурами дугоотростчатых суставов. К факторам, способствующим развитию КС, относятся:
- травмы позвоночника и спинного мозга, сильные ушибы, подвывихи позвонков;
- врожденные и приобретенные аномалии позвоночника, такие как кифоз и сколиоз;
- остеомиелит;
- доброкачественные и злокачественные опухоли;
- гормональные нарушения.
К факторам, способствующим возникновению шейного КС, можно отнести малоподвижный образ жизни, чрезмерные физические нагрузки и избыточный вес. Воспаление спинномозговых корешков также может развиваться на фоне сифилиса, туберкулеза и спинального менингита.
Симптоматика болезни
Корешковые синдромы характеризуются набором симптомов, возникающих из-за раздражения конкретного спинального корешка. Интенсивность клинических проявлений зависит от межкорешковых связей, индивидуальных особенностей расположения нервных окончаний, степени их компрессии, а также формы и толщины корешков.
Постоянные головные боли
Головные боли часто связаны с синдромом сжатия позвоночной артерии и недостатком кислорода в мозге. Эти боли могут быть отраженными, то есть иррадиировать из пораженных остеофитами соединительных тканей. Они напоминают мигрени, но, в отличие от них, быстро проходят. Сначала дискомфорт ощущается в затылочной области, а затем распространяется на виски и лоб.
Атрофия мышц подбородка
На стороне пораженного корешка наблюдаются выраженные мышечно-тонические изменения, что может привести к кривошее. Деструктивные изменения также затрагивают мышцы подбородка, особенно при сжатии или воспалении спинальных корешков в области позвонков C4, реже — C5. На ранних стадиях кривошеи фиксируется гипертонус скелетной мускулатуры. Со временем утрачиваются сократительные функции, и на фоне мышечной усталости начинает формироваться второй подбородок.
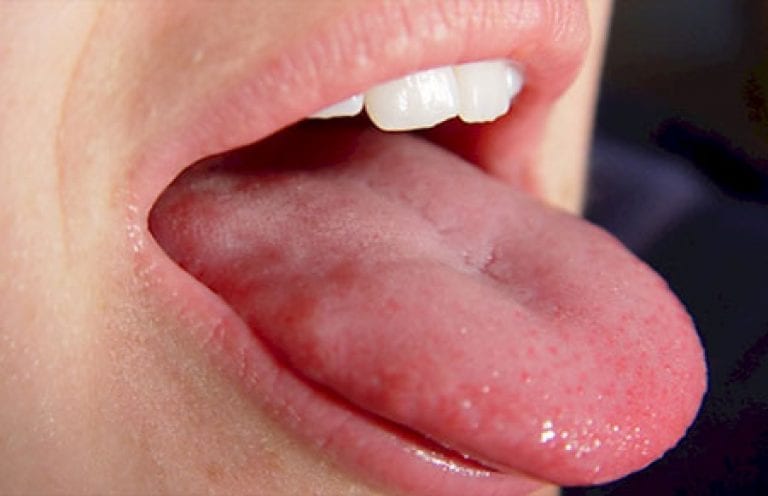
Онемение кожи, языка
Шейный корешковый синдром проявляется парестезией — нарушением чувствительности. У пациентов могут неожиданно возникать онемение и жжение в области лица и языка. Эти парестезии возникают из-за раздражения поверхностных нервов и могут исчезать при изменении положения тела. Для устранения неприятных ощущений необходимо лечить основное заболевание — шейный остеохондроз.
Нарушение работы верхних конечностей
При значительном сжатии спинального корешка возникает резкая боль, которая может отдавать в предплечье и руку. Чтобы уменьшить боль, человек старается ограничить движения. В кистях рук появляются «мурашки», онемение и покалывание. Со временем ослабевают мышцы рук и ухудшаются двигательные функции.
Отечность
При повреждении соединительных тканей остеофитом или грыжевым выпячиванием возникают воспалительные отеки, которые быстро развиваются. Эти отеки усиливают сжатие спинномозговых корешков и увеличивают болевые ощущения. В отличие от отеков, возникающих при травмах крупных кровеносных сосудов, находящихся близко к коже, воспалительные отеки не видны визуально.
Сердечные и легочные нарушения, нарушение глотательного рефлекса
Неврологические расстройства такого типа чаще всего возникают при компрессии спинного мозга в грудном отделе. Они редко наблюдаются при сдавлении нервов в области шейных позвонков. Основная причина снижения функциональной активности сердечно-сосудистой и дыхательной систем — нарушение иннервации. Это проявляется в клинической практике как спонтанное поверхностное дыхание и различные аритмии. Нарушение глотательного рефлекса часто сопровождается непродуктивным кашлем и ощущением першения в горле.

Нарушения со стороны психики
Постоянное ожидание боли негативно сказывается на психоэмоциональном состоянии человека. Это может привести к мнительности, раздражительности и апатии, а по утрам человек чувствует себя разбитым из-за бессонницы.
В более серьезных случаях специалисты ставят диагнозы неврозов и депрессивных расстройств. Поэтому в лечебные схемы для пациентов с проблемами в шейном отделе часто включают седативные препараты, транквилизаторы и антидепрессанты.
Боли
На ранних стадиях заболевания пациенты могут испытывать легкий дискомфорт. Однако с прогрессированием разрушительных изменений в межпозвоночных дисках и позвонках эти ощущения становятся более выраженными. Резкое или неосторожное движение головой (например, наклон или поворот) может вызвать жгучую, острую и пронизывающую боль. Многие пациенты описывают её как «удар током». Боль может иррадиировать в спину, верхнюю часть грудной клетки, плечи и даже ощущаться в пальцах рук.
Чтобы уменьшить болевые ощущения, организм реагирует мышечным спазмом. Ограничивая движения, он пытается справиться с дискомфортом. Однако напряжение скелетной мускулатуры обычно лишь усиливает сжатие спинномозговых корешков, что увеличивает выраженность болевого синдрома.

Методы диагностики
Первичный диагноз устанавливается на основе различных функциональных тестов, которые оценивают чувствительность и ограничения в движениях. При пальпации выявляются триггерные точки рядом с остистыми отростками, а также тонические изменения в мышцах пораженного сегмента позвоночника. Локализация болевых ощущений и участков со сниженной чувствительностью указывает на поражение конкретного корешка. Определение корешкового синдрома также осуществляется с помощью электронейромиографии, которая позволяет оценить состояние периферической нервной системы и мышц.
Главная задача диагностики — выявить причину шейного корешкового синдрома. Для этого проводятся инструментальные исследования:
-
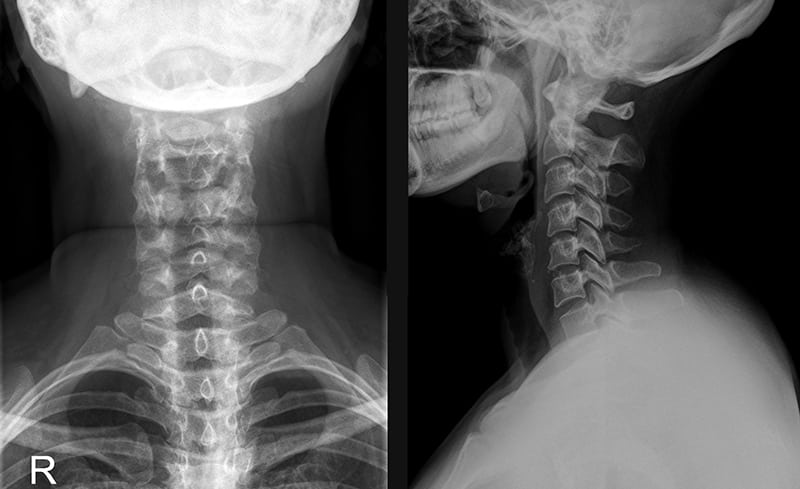
Рентгенография позвоночника анализирует состояние структур позвоночника и выявляет остеохондроз, спондилоартроз, спондилолистез, а также врожденные и приобретенные аномалии шейного отдела.
-
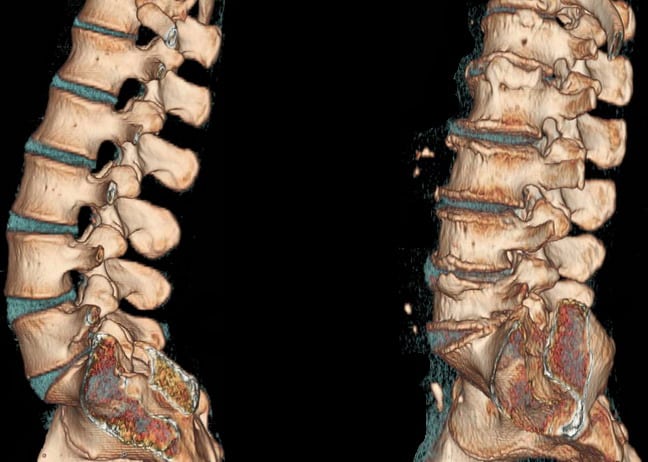
МРТ и КТ — наиболее информативные методы для обнаружения межпозвоночных грыж, гематом, кровоизлияний в спинной мозг, менингорадикулита, а также доброкачественных и злокачественных новообразований.
При подозрении на инфекционное воспаление спинномозговых корешков проводятся лабораторные исследования. Они помогают определить вид патогенных микроорганизмов или вирусов и их чувствительность к лекарственным препаратам.
Когда обращаться к врачу
Боли, возникающие из-за поражения шейных спинальных нервов, могут быть настолько сильными, что требуют неотложной медицинской помощи. Специалисты-неврологи и вертебрологи рекомендуют обращаться к ним при первых симптомах остеохондроза. К таким симптомам относятся дискомфорт в шейной области после физических нагрузок, изменения погоды или интенсивных тренировок. Если начать лечение на этом этапе, можно избежать серьезных и порой необратимых последствий остеохондроза.
Методы лечения
При выборе схемы лечения врач учитывает причину кифосколиоза, степень повреждения и выраженность неврологических симптомов. Чаще всего применяется консервативный подход, который включает курсовой прием медикаментов, физиотерапию, массаж и лечебную физкультуру. Хирургическое вмешательство рекомендуется пациентам с болями, не поддающимися медикаментозному лечению, а также в случаях новообразований или осложнений, угрожающих утратой трудоспособности.
С первых дней терапии рекомендуется использовать ортопедические устройства, чаще всего воротники Шанца. Они стабилизируют позвоночник, предотвращая смещение и защемление нервных окончаний. Ношение воротников помогает избежать резких и неловких движений, которые могут вызвать болевые приступы. Их следует носить несколько часов в день и обязательно снимать перед сном.
https://youtube.com/watch?v=3ddKl_0WQtw
Медикаментозное лечение
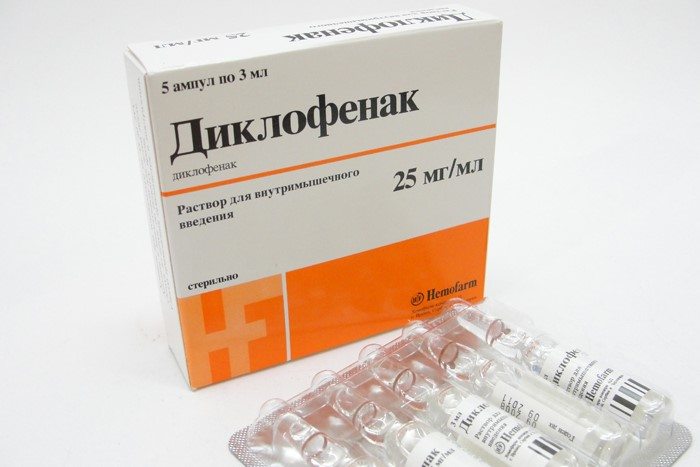
При лечении шейного корешкового синдрома основными препаратами являются нестероидные противовоспалительные средства (НПВС). Для быстрого устранения острых болей применяются инъекции Мовалиса, Диклофенака, Кеторолака или их аналогов.
Если боли умеренные, рекомендуется использовать НПВС в форме таблеток, такие как Кеторол, Найз, Целекоксиб, Ибупрофен и Кетопрофен.
Эти препараты можно комбинировать с ингибиторами протонной помпы (Омепразол, Эзомепразол, Пантопразол), которые уменьшают выработку желудочного сока. Для облегчения слабых, ноющих или давящих болей, часто возникающих в период ремиссии, эффективно локальное применение гелей и мазей НПВС, таких как Вольтарен, Фастум, Индометацин, Финалгель и Артрозилен.
| Клинико-фармакологические группы препаратов для терапии шейного корешкового синдрома | Наименования лекарственных средств, их фармакологическое действие и особенности применения |
| Глюкокортикостероиды | Дипроспан, Триамцинолон, Флостерон, Дексаметазон. Эти гормональные препараты применяются при блокадах вместе с Новокаином или Лидокаином. Они могут оказывать токсическое воздействие на внутренние органы и ткани, поэтому используются однократно для снятия острых болей. |
| Миорелаксанты | Сирдалуд, Баклосан, Толперизон. Эти средства помогают устранить мышечные спазмы. На начальном этапе лечения часто используется парентеральное введение Мидокалма, который расслабляет скелетные мышцы и обладает анальгезирующим эффектом благодаря содержащемуся в нем анестетику. |
| Диуретики | Фуросемид, Гипотиазид, Верошпирон. Мочегонные препараты помогают снять воспалительную отечность. |
| Препараты для улучшения кровообращения | Никотиновая кислота, Эуфиллин, Пентоксифиллин. Эти средства способствуют улучшению венозного оттока и предотвращают кислородное голодание клеток мозга. |
| Препараты с витаминами группы B | Регулярное применение Комбилипена, Мильгаммы, Нейробиона улучшает передачу нервных импульсов и восстанавливает иннервацию. |
Для укрепления связочно-сухожильного аппарата и частичной регенерации хрящей межпозвонковых дисков пациентам назначается длительный (до 2 лет) курс хондропротекторов, таких как Артра, Структум, Терафлекс и Хондроксид.
Терапевтический эффект этих препаратов проявляется через несколько недель, когда в поврежденных структурах позвоночника накапливается достаточное количество активных компонентов. Хондропротекторы также обладают обезболивающими и противовоспалительными свойствами, что позволяет снижать дозировки глюкокортикостероидов и НПВС.
Хирургическое вмешательство
Если наблюдается прогрессирование симптомов утраты функций или выявляется опухоль, сдавливающая спинномозговые корешки, нейрохирург принимает решение о проведении операции. Хирургическое вмешательство направлено на устранение компрессии и ее причин. При наличии межпозвоночной грыжи выпячивание удаляется, как правило, вместе с поврежденным диском в ходе открытой или эндоскопической дискэктомии, а также микродискэктомии. После этого позвоночный столб фиксируется или устанавливаются импланты типа B-Twin. Для декомпрессии может быть выполнена ламинэктомия, что подразумевает удаление дужки позвонка.
Хирургическое лечение также может проводиться с помощью внутридисковой электротермальной терапии. В последнее время для удаления грыжи активно применяется нуклеопластика — пункционное вмешательство, позволяющее удалить (вапоризировать) часть пульпозного ядра межпозвоночного диска.
Физиотерапия
Некоторые физиотерапевтические процедуры могут быть рекомендованы пациентам на подострой стадии для облегчения болевого синдрома. К таким методам относятся электрофорез и ультрафонофорез с глюкокортикостероидами, анестетиками и нестероидными противовоспалительными средствами. Воздействие электрического тока позволяет значительной части лекарств проникать в зоны поражения, что уменьшает дозировку системных препаратов и снижает фармакологическую нагрузку на организм. В дальнейшем электрофорез и ультрафонофорез применяются с хондропротекторами для восстановления поврежденных структур позвоночника. В процессе реабилитации также используются другие физиотерапевтические методы, такие как магнитотерапия, диадинамические токи, лазеротерапия и ударно-волновая терапия.
Иглорефлексотерапия
После снятия интенсивных болей и воспалительных процессов пациентам рекомендуется пройти курс иглоукалывания. В этой процедуре используются тонкие иглы из стали, серебра или золота, которые вводятся в акупунктурные точки рядом с поврежденными нервными корешками и на других участках тела. Иглорефлексотерапия оказывает разнообразное воздействие:
- обезболивание. Иглы активируют чувствительные нервные окончания, что позволяет болевым сигналам с кожи быстрее достигать центральной нервной системы, чем сигналы от поврежденного корешка. Это приводит к активации интернейронов и блокированию участков мозга, отвечающих за восприятие боли от шейных сегментов;
- улучшение общего самочувствия. В биоактивных точках находятся нервные окончания, которые являются частью эндорфинергической системы. При их стимуляции гипофиз начинает выделять эндорфины, обладающие расслабляющим и анальгезирующим эффектом.
Иглорефлексотерапия улучшает кровообращение в области шейных позвонков и нормализует иннервацию. Во время процедуры пациенты не испытывают боли, ощущая лишь легкое покалывание и онемение.
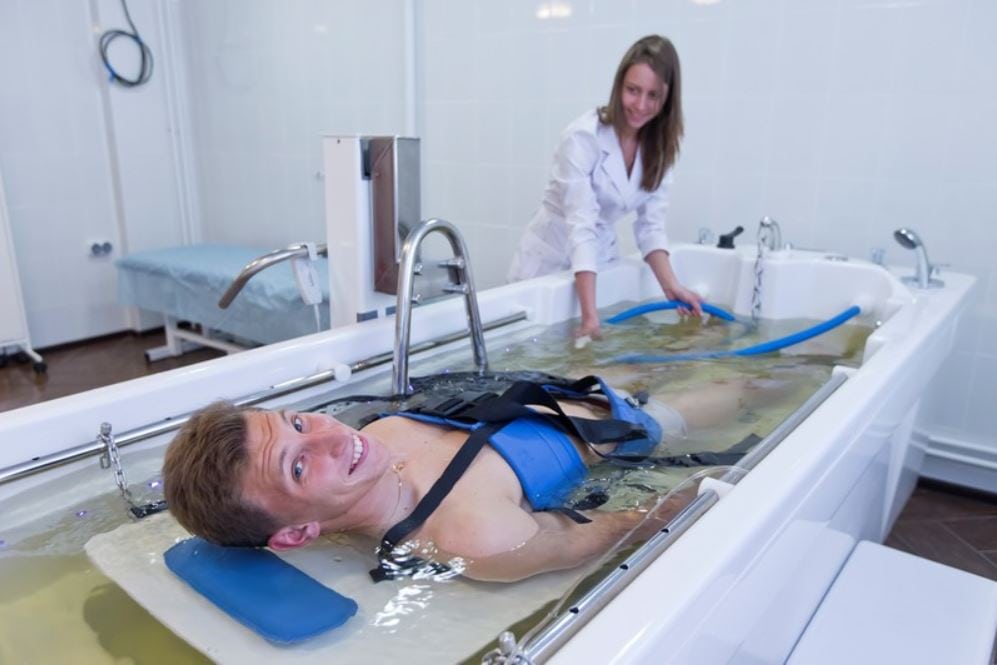
Мануальная терапия
Мануальная терапия — это метод лечения, основанный на ручном воздействии врача на тело пациента. Этот подход помогает снять мышечные спазмы и корректировать смещенные межпозвонковые диски и позвонки, что снижает давление на спинномозговые корешки. Одним из методов мануальной терапии, применяемых при корешковом синдроме, является вытяжение позвоночника (тракция):
- сухое — выполняется на специализированных столах под определенным углом;
- подводное — проводится в глубоких ваннах или бассейнах.
Вытяжение может осуществляться с использованием отягощений, то есть грузов весом до 10 кг. После нескольких сеансов наблюдается увеличение расстояния между позвонками, что позволяет избежать сжатия нервных окончаний и улучшить кровообращение.
Гирудотерапия
Гирудотерапия — это метод альтернативной медицины, относящийся к натуропатии, который использует медицинских пиявок для лечения шейного корешкового синдрома. Эти кольчатые черви обитают в пресных водах и разводятся специально для медицинских нужд. Эффективность гирудотерапии объясняется несколькими ключевыми факторами:
- контролируемое кровопускание. Каждая пиявка, прикрепленная к определенным участкам тела, может высосать около 10 мл крови. При шейном корешковом синдроме кровопускание помогает снизить интоксикацию, нормализовать артериальное давление и уменьшить воспалительные отеки;
- улучшение общего состояния. Слюна пиявок содержит множество биологически активных веществ, среди которых особенно ценен антикоагулянт гирудин. Он снижает свертываемость крови и улучшает кровоснабжение поврежденных участков позвоночника, обеспечивая их питательными веществами и кислородом.
При выборе мест для установки пиявок учитываются выраженность симптомов, причина шейного корешкового синдрома и общее состояние пациента. Обычно применяют 5-8 пиявок, которые оставляют на 15 минут. Некоторые из них могут отваливаться быстрее, когда насытятся. Повторное использование пиявок не допускается — их утилизируют после каждой процедуры.
Прогревание
Тепловое воздействие на шейный отдел позвоночника активизирует кровообращение, улучшает микроциркуляцию и способствует восстановлению поврежденных соединительных тканей. Для прогрева можно использовать лампы синего света, грелки, а также мешочки из ткани, наполненные морской солью или льняными семенами.
Кроме того, тепловое воздействие обеспечивают местные препараты — мази, гели и кремы. В лечении заболеваний шейного отдела применяются средства с активными компонентами, такими как капсаицин (экстракт острого красного перца), змеиный и пчелиный яд, а также живичный скипидар. К таким препаратам относятся Финалгон, Випросал, Капсикам, Апизартрон и Наятокс.
Магнитотерапия
Воздействие магнитного поля на человеческий организм активно применяется при заболеваниях опорно-двигательного аппарата, включая патологии шейного отдела позвоночника. Положительные результаты заметны уже после 5-10 сеансов магнитотерапии. Физиотерапевтические процедуры рекомендованы пациентам с остеохондрозом, грыжами и протрузиями для:
- ускорения обменных процессов и восстановления хрящевых тканей, мышц и связок;
- улучшения насыщения кислородом органов и тканей;
- детоксикации организма и удаления продуктов обмена;
- снижения отечности и улучшения состояния сосудов;
- уменьшения интенсивности болевого синдрома.
Магнитное поле также воздействует на нервные ткани, что особенно важно при лечении корешкового синдрома. После каждой процедуры улучшается передача нервных импульсов и нормализуется иннервация.

Домашнее лечение
Госпитализация пациента необходима только при острых болях или осложнениях. В большинстве случаев лечение корешкового синдрома проводится на дому. Рекомендуется соблюдать щадящий режим, использовать воротники Шанца и проходить курс медикаментозной терапии.
ЛФК
Для укрепления мышечного корсета шейного отдела позвоночника, улучшения кровообращения, а также повышения прочности и эластичности связок и сухожилий пациентам с кифосколиозом рекомендуется ежедневно заниматься гимнастикой и лечебной физкультурой.
Наиболее эффективными с терапевтической точки зрения являются следующие упражнения:
- в положении стоя наклоны головы в стороны;
- в положении стоя или сидя с прямой спиной наклоны головы вперед, за которыми следует отклонение назад;
- в положении сидя подъем и опускание плеч.
Все движения следует выполнять плавно и медленно, с небольшой амплитудой, повторяя 20-25 раз. Кроме основных упражнений, врач по лечебной физкультуре подбирает дополнительные упражнения индивидуально для каждого пациента, учитывая уровень физической подготовки, причины кифосколиоза и степень поражения спинномозговых корешков.
Массаж
При шейном остеохондрозе часто используется классический массаж шеи и воротниковой зоны. В начале процедуры разогреваются ткани и расслабляются напряженные, порой спазмированные мышцы. Это помогает снизить тонус скелетной мускулатуры, который часто вызывает симптомы остеохондроза. В результате массажа устраняются головные боли, головокружения, повышенное артериальное давление, ограничения в подвижности и нарушения мозгового кровообращения.
Массаж шейно-воротниковой зоны улучшает качество сна, нормализует психоэмоциональное состояние пациента и повышает умственную и физическую работоспособность.
В лечении остеохондроза также эффективно применяются другие оздоровительные процедуры, такие как сегментарный, вакуумный и шведский массаж. Ручное или аппаратное механическое воздействие улучшает состояние кожи, мышц, сосудов, спинномозговых корешков и периферических нервов.
Портативные физиоаппараты
В аптечных сетях и магазинах медицинской техники можно найти устройства для физиотерапевтических процедур в домашних условиях, такие как Теплон, Алмаг и АМТ. Эти приборы различаются по принципу работы, лечебной эффективности и частоте применения. Их терапевтическое воздействие основано на физических факторах: магнитном поле, вибрации, инфракрасном излучении и тепле. Однако представители традиционной медицины часто сомневаются в эффективности таких методов лечения.
Перед использованием любого из этих приборов необходимо проконсультироваться с неврологом или вертебрологом. В период обострения или в подострой стадии любое воздействие на область шеи может привести к серьезным осложнениям, связанным с корешковым синдромом.
Народные методы
Методы лечения корешкового синдрома следует использовать только после консультации с врачом и в период ремиссии. Большинство народных рецептов содержит компоненты с местнораздражающим и согревающим эффектом. В остром и подостром периодах прогревание может ухудшить асептическое воспаление, увеличить отеки и усилить сжатие спинномозговых корешков.
Народные средства применяются только в качестве профилактики корешкового синдрома при остеохондрозе. Врачи могут рекомендовать отвар шиповника для укрепления иммунной системы, а также чай из мелиссы и зверобоя для улучшения психоэмоционального состояния.
Санаторно-курортное лечение
В процессе реабилитации пациентам рекомендуется санаторно-курортное лечение, которое помогает восстановиться после консервативного или хирургического вмешательства. Врачи-реабилитологи советуют выбирать клиники с современным оборудованием для физиотерапевтических процедур:
-
аппликации с парафином и озокеритом;
-
сульфидные и радоновые ванны;
-
УВЧ-терапия.
В Кисловодске, Пятигорске и Ессентуках активно используют минеральные воды и лечебные грязи. Эти процедуры улучшают трофику и кровообращение в тканях, оказывая рассасывающее, противовоспалительное, обезболивающее и спазмолитическое действие.
Возможные осложнения
Без медицинского вмешательства длительное раздражение корешков может вызвать стойкий болевой синдром, который не поддается медикаментозному лечению. Со временем возникают симптомы, связанные с выпадением, что может привести к деструктивно-дегенеративным изменениям в спинальных корешках. Постоянные нарушения их функций могут вызвать необратимые парезы и снижение чувствительности.

Прогноз выздоровления
Оптимистичный прогноз на полное выздоровление возможен только при раннем выявлении и адекватной терапии шейного корешкового синдрома.
Меры профилактики
Профилактика шейного остеохондроза направлена на сохранение хрящевых тканей. Важно вести активный образ жизни, но при этом избегать чрезмерных нагрузок, таких как поднятие тяжестей. Врачи-вертебрологи и неврологи рекомендуют отказаться от курения и алкоголя, а также исключить из рациона копчености, сдобную выпечку и жирные, жареные блюда.

Роль образа жизни в развитии корешкового синдрома
Корешковый синдром шейного отдела позвоночника, также известный как цервикальная радикулопатия, часто возникает в результате различных факторов, связанных с образом жизни. Важным аспектом, способствующим развитию данного состояния, является малоподвижный образ жизни, который становится все более распространенным в современном обществе. Длительное сидение за компьютером или в автомобиле приводит к перегрузке шейных позвонков и межпозвоночных дисков, что может вызвать их дегенерацию и, как следствие, сжатие корешков спинномозговых нервов.
Кроме того, неправильная осанка, особенно при длительной работе за столом, может способствовать возникновению напряжения в мышцах шеи и плечевого пояса. Это напряжение может привести к спазму мышц, что в свою очередь увеличивает риск компрессии нервных корешков. Неправильная осанка также может способствовать смещению позвонков, что еще больше усугубляет ситуацию.
Физическая активность играет ключевую роль в поддержании здоровья шейного отдела позвоночника. Регулярные упражнения помогают укрепить мышцы, поддерживающие позвоночник, и улучшают кровообращение, что способствует питанию межпозвоночных дисков. Однако, если физическая активность недостаточна или, наоборот, чрезмерна, это может привести к травмам и перегрузкам, что также является фактором риска для развития корешкового синдрома.
Кроме того, лишний вес и ожирение могут негативно сказаться на состоянии позвоночника. Избыточная масса тела создает дополнительную нагрузку на позвоночный столб, что может привести к его деформации и возникновению различных заболеваний, включая корешковый синдром. Правильное питание и контроль за весом являются важными аспектами профилактики данного состояния.
Стресс и эмоциональное напряжение также могут оказывать влияние на здоровье шейного отдела позвоночника. В условиях стресса мышцы могут находиться в состоянии постоянного напряжения, что приводит к болевым ощущениям и может способствовать развитию корешкового синдрома. Умение управлять стрессом и применять методы релаксации, такие как йога или медитация, может помочь снизить риск возникновения данного заболевания.
Таким образом, образ жизни играет значительную роль в развитии корешкового синдрома шейного отдела позвоночника. Осознание влияния различных факторов, таких как физическая активность, осанка, питание и стресс, может помочь в профилактике и лечении данного состояния. Важно помнить, что комплексный подход к изменению образа жизни может значительно снизить риск возникновения корешкового синдрома и улучшить общее состояние здоровья.
Психологические аспекты корешкового синдрома
Корешковый синдром шейного отдела позвоночника не только вызывает физические страдания, но и может оказывать значительное влияние на психологическое состояние пациента. Понимание этих аспектов имеет важное значение для комплексного подхода к лечению и реабилитации.
Во-первых, хроническая боль, связанная с корешковым синдромом, может приводить к развитию депрессии и тревожных расстройств. Пациенты, испытывающие постоянный дискомфорт, часто становятся более раздражительными и уязвимыми к стрессу. Это может привести к снижению качества жизни, ухудшению социальных взаимодействий и потере интереса к ранее любимым занятиям.
Во-вторых, ограничение подвижности и функциональных возможностей, вызванное корешковым синдромом, может вызывать чувство беспомощности и утраты контроля над своей жизнью. Многие пациенты начинают избегать физических активностей, что, в свою очередь, может усугубить их состояние и привести к дополнительным психологическим проблемам, таким как низкая самооценка и чувство изоляции.
Кроме того, страх перед ухудшением состояния или возможностью хирургического вмешательства может вызывать повышенную тревожность. Пациенты могут испытывать страх перед будущим, что может привести к избеганию медицинских консультаций и задержке в получении необходимого лечения.
Важно отметить, что психологические аспекты корешкового синдрома могут влиять на восприятие боли. Исследования показывают, что эмоциональное состояние пациента может усиливать или ослаблять болевые ощущения. Поэтому подход к лечению должен включать не только физическую реабилитацию, но и психологическую поддержку.
Методы, такие как когнитивно-поведенческая терапия, могут быть полезны для пациентов, страдающих от корешкового синдрома. Эти методы помогают изменить негативные мысли и поведение, связанные с болью, и способствуют улучшению общего психоэмоционального состояния. Также важно вовлечение специалистов в области психологии и психотерапии в процесс реабилитации, что может значительно повысить эффективность лечения.
В заключение, понимание психологических аспектов корешкового синдрома шейного отдела позвоночника является ключевым элементом в его лечении. Комплексный подход, учитывающий как физические, так и психологические факторы, может значительно улучшить качество жизни пациентов и способствовать их быстрому восстановлению.
Современные исследования и перспективы лечения
Современные исследования в области корешкового синдрома шейного отдела позвоночника активно развиваются, что связано с увеличением числа случаев данной патологии, особенно среди людей, работающих в офисах и проводящих много времени за компьютером. Одним из ключевых направлений является изучение механизмов развития заболевания, что позволяет более точно определять причины и факторы риска.
Недавние исследования показывают, что корешковый синдром может быть вызван не только остеохондрозом, но и другими состояниями, такими как грыжи межпозвоночных дисков, спондилез и даже воспалительные процессы. Ученые акцентируют внимание на важности ранней диагностики, которая может включать в себя использование современных методов визуализации, таких как МРТ и КТ, позволяющих детально оценить состояние позвоночника и выявить возможные компрессии нервных корешков.
В лечении корешкового синдрома шейного отдела позвоночника наблюдается тенденция к интеграции различных подходов. Традиционные методы, такие как медикаментозная терапия (нестероидные противовоспалительные препараты, миорелаксанты), продолжают использоваться, однако все большее внимание уделяется физиотерапии, мануальной терапии и реабилитационным программам. Эти методы направлены не только на снятие болевого синдрома, но и на восстановление функции шейного отдела позвоночника и улучшение качества жизни пациентов.
Перспективным направлением является использование инъекционных методов лечения, таких как эпидуральные инъекции стероидов, которые могут значительно уменьшить воспаление и болевой синдром. Также активно исследуются возможности применения стволовых клеток и регенеративной медицины для восстановления поврежденных тканей.
В последние годы наблюдается рост интереса к альтернативным методам лечения, таким как акупунктура и остеопатия, которые могут быть эффективными в комплексной терапии корешкового синдрома. Однако для их применения необходимо проводить дополнительные исследования, чтобы подтвердить их эффективность и безопасность.
Таким образом, современные исследования и новые подходы к лечению корешкового синдрома шейного отдела позвоночника открывают новые горизонты для пациентов, страдающих от данной патологии. Важно, чтобы лечение было индивидуализированным и основывалось на комплексном подходе, что позволит достичь наилучших результатов и улучшить качество жизни пациентов.