Остеохондроз поясничного отдела позвоночника — это распространенное заболевание, которое затрагивает множество людей, особенно в возрасте старше 30 лет. В данной статье мы подробно рассмотрим симптомы остеохондроза, его причины и стадии развития, а также методы диагностики и лечения, включая медикаментозные и хирургические подходы. Кроме того, мы обсудим важность профилактики данного заболевания, чтобы помочь читателям сохранить здоровье и избежать серьезных осложнений. Эта информация будет полезна как для тех, кто уже столкнулся с проблемами поясничного отдела, так и для тех, кто хочет предотвратить их возникновение.
Что такое остеохондроз поясничного отдела позвоночника
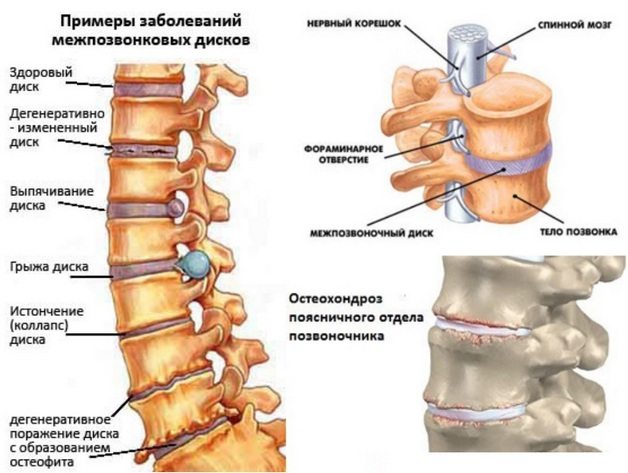
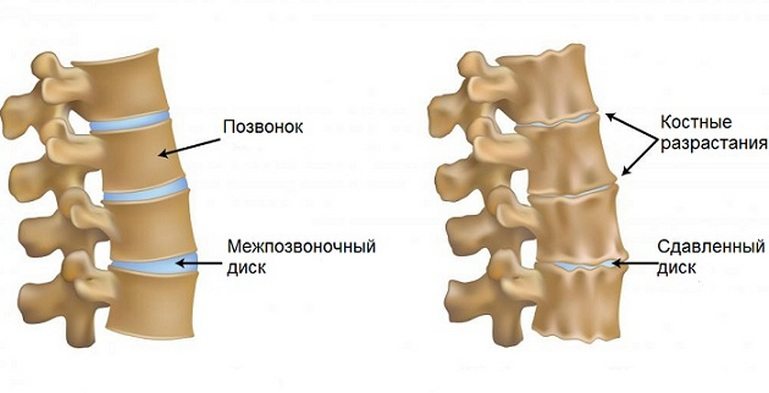
Поясничный остеохондроз — это дегенеративно-дистрофическое заболевание, которое в первую очередь затрагивает межпозвонковые диски. Из-за недостатка питательных веществ диски теряют способность удерживать влагу. Процессы восстановления замедляются, что приводит к их уплощению и хрупкости. Расстояние между соседними позвонками уменьшается, и для стабилизации пораженного остеохондрозом поясничного отдела происходит разрастание костной ткани. В результате образуются остеофиты — костные наросты, которые при смещении могут повреждать мягкие ткани, нервные корешки и кровеносные сосуды.

Поясничный остеохондроз является распространенным заболеванием, которое вызывает значительный дискомфорт у пациентов. Врачи отмечают, что основными симптомами являются боли в пояснице, ограничение подвижности и иррадиация боли в ноги. Причинами заболевания часто становятся малоподвижный образ жизни, неправильная осанка и травмы. Диагностика включает в себя рентгенографию, МРТ и клинические исследования, что позволяет определить стадию заболевания и степень повреждения межпозвоночных дисков. Врачи подчеркивают, что лечение должно быть комплексным и включать медикаментозную терапию, физиотерапию и лечебную физкультуру. Профилактика остеохондроза заключается в регулярной физической активности, поддержании правильной осанки и избегании чрезмерных нагрузок на позвоночник. Своевременное обращение к специалисту и соблюдение рекомендаций помогут предотвратить прогрессирование заболевания и улучшить качество жизни пациентов.
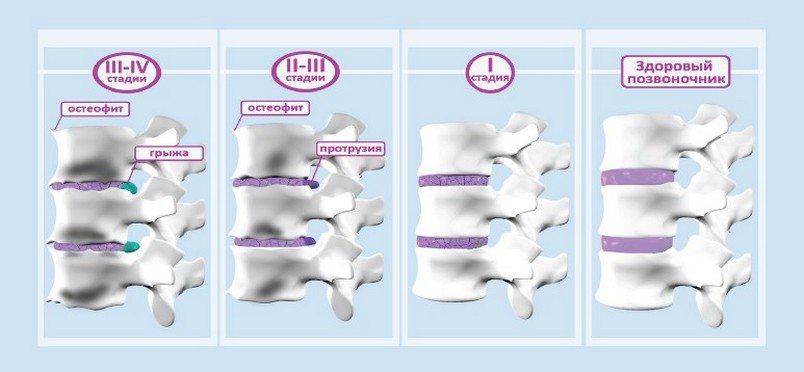
Стадии патологии
Стадия остеохондроза — это этап прогрессирования заболевания, сопровождающийся разрушительными изменениями в межпозвоночных дисках и телах позвонков. Для её определения проводят рентгенографическое исследование. На рентгеновских снимках видны специфические признаки повреждения позвоночника. Каждой стадии соответствует определённая степень тяжести остеохондроза и набор симптомов. Чем выше степень, тем сложнее заболевание поддается консервативному лечению.
| Стадия поясничного остеохондроза | Рентгенографические признаки и клинические проявления |
| Первая (доклиническая) | На рентгеновских снимках признаки остеохондроза отсутствуют. Иногда возникают дискомфортные ощущения в пояснице после физической активности или длительного стояния. |
| Вторая | Наблюдается выпрямление лордоза, реже — наклон тел позвонков, деформация полулунных отростков. Высота дисков немного снижена. Болевые ощущения становятся более частыми и продолжительными. |
| Третья | Фиксируется субхондральный склероз замыкающих пластинок, поражение значительного числа полулунных отростков, умеренное снижение высоты диска. Кроме болей в поясничной области, отмечаются хруст и скованность движений. |
| Четвёртая | Полулунные отростки отклоняются наружу и назад. Происходит компенсаторное разрастание костной ткани, формируются множественные остеофиты. Боли возникают как при движении, так и в состоянии покоя. |
https://youtube.com/watch?v=P3GlbPmqAS0
| Параметр | Описание | Рекомендации по лечению |
|---|---|---|
| Симптомы | Боль в пояснице, иррадиирующая в ноги, ограничение подвижности, онемение | Физиотерапия, медикаменты, массаж |
| Причины | Генетическая предрасположенность, травмы, малоподвижный образ жизни | Устранение факторов риска, коррекция образа жизни |
| Диагностика | МРТ, КТ, рентген, клинические исследования | Обратиться к врачу для назначения обследования |
| Стадии | 1. Легкая; 2. Умеренная; 3. Тяжелая; 4. Дегенеративные изменения | Индивидуальный план лечения в зависимости от стадии |
| Профилактика | Регулярные физические упражнения, правильная осанка, контроль веса | Занятия спортом, йога, избегание тяжелых нагрузок |
Причины возникновения болезни
Остеохондроз часто возникает из-за чрезмерных нагрузок на поясничный отдел позвоночника. В результате диски подвергаются постоянным микротравмам и не успевают восстанавливаться. Со временем значительная часть этих дисков повреждается, что приводит к деформации костных структур позвонков. Разрушение поясничного сегмента могут также спровоцировать следующие патологические состояния:
- врожденные или приобретенные аномалии: плоскостопие, сколиоз, кифоз, вальгусная деформация стопы, дисплазия тазобедренного сустава;
- системные заболевания: ревматоидный артрит, склеродермия, системная красная волчанка;
- эндокринные и обменные нарушения: подагра, диабет, гипо- и гипертиреоз, ожирение;
- предыдущие травмы: подвывихи позвонков, их переломы, повреждения спинного мозга;
- нарушения кровообращения, в том числе из-за малоподвижного образа жизни.
Одной из ключевых причин остеохондроза является естественный процесс старения организма. После 50 лет восстановительные процессы замедляются, и снижается выработка коллагена, что негативно сказывается на состоянии связок.
Характерные признаки и симптомы заболевания
На ранних стадиях остеохондроз может не проявляться явно. Легкие боли в пояснице часто воспринимаются как результат мышечного напряжения после трудового дня, и человек не спешит обращаться за медицинской помощью. Однако со временем симптомы усиливаются: к болевым ощущениям добавляются хрустящие звуки при наклонах и поворотах, нарушения чувствительности и ограничение подвижности.
Корешковый синдром
Данное состояние представляет собой поражение спинномозговых корешков, что приводит к нарушениям моторной функции, вегетативной системе и болевой чувствительности. Корешковый синдром чаще всего возникает при остеохондрозе 3-4 степени тяжести. На этих стадиях формируется межпозвоночная грыжа, сжимающая спинномозговые корешки. Заболевание может проявляться в виде люмбаго, люмбалгии и люмбоишиалгии. Кроме интенсивной боли, для корешкового синдрома характерны онемение, покалывание, ощущение ползания мурашек, а также снижение или полное отсутствие чувствительности.
Ишемический синдром
На поздних стадиях поясничного остеохондроза может происходить сжатие крупных сосудов из-за грыжевого выпячивания. Это приводит к недостаточному поступлению питательных веществ в органы малого таза, что негативно сказывается на их функционировании. Также нарушается трофика спинного мозга, что вызывает неврологические расстройства: проявляются перемежающаяся хромота, а также утрачиваются температурная и болевая чувствительность.
Позвоночный синдром
Сокращение расстояния между соседними позвонками приводит к деформации поясничных сегментов позвоночника из-за разрастания костной ткани. Проблема усугубляется постоянным напряжением мышц спины, что вызывает их атрофию. Изменения в походке и осанке становятся заметными из-за неправильного распределения нагрузок. Это значительно увеличивает риск вовлечения в разрушительно-дегенеративный процесс других отделов позвоночника и суставов нижних конечностей.
Болевой синдром
В нижней части спины расположен крупный седалищный нерв, формирующийся из крестцовых спинномозговых корешков. Когда этот нерв сжимается из-за грыжевого выпячивания, костных образований или спазмированных мышц, возникает ишиас — симптом поясничного остеохондроза. Это состояние сопровождается резкой болью, которая распространяется вдоль седалищного нерва на бедра, колени и голени (люмбоишиалгия). Еще одним признаком данной патологии является люмбаго, или «прострел» в пояснице, который может возникнуть после резкого наклона, поворота или переохлаждения.
Диагностические методы
При установлении диагноза наиболее информативны рентгенографические снимки в двух проекциях. Для более глубокого анализа пораженного поясничного сегмента проводят магнитно-резонансную томографию (МРТ). Это исследование позволяет оценить состояние спинного мозга, мягких тканей, сосудов и нервных корешков. Степень повреждения нервных стволов определяют с помощью вызванных потенциалов, электронейрографии и электромиографии. Для обследования затронутых дисков используют дискографию.
Как проводят лечение
Применяется комплексный метод лечения поясничного остеохондроза. Основные цели терапии — снять болевой синдром, восстановить подвижность и предотвратить распространение заболевания на здоровые межпозвоночные диски и позвонки.
Препараты
Для устранения болей в пояснице эффективно использовать нестероидные противовоспалительные препараты, такие как Диклофенак, Нимесулид и Ибупрофен, а также глюкокортикостероиды, например, Дипроспан и Триамцинолон. В лечении применяются миорелаксанты, такие как Мидокалм и Сирдалуд. Для улучшения кровообращения назначают Пентоксифиллин и Никотиновую кислоту. Важным элементом терапии являются витамины группы B: тиамин, пиридоксин и цианкобаламин, а также хондропротекторы, такие как Структум, Дона и Терафлекс.
Лечебная физкультура
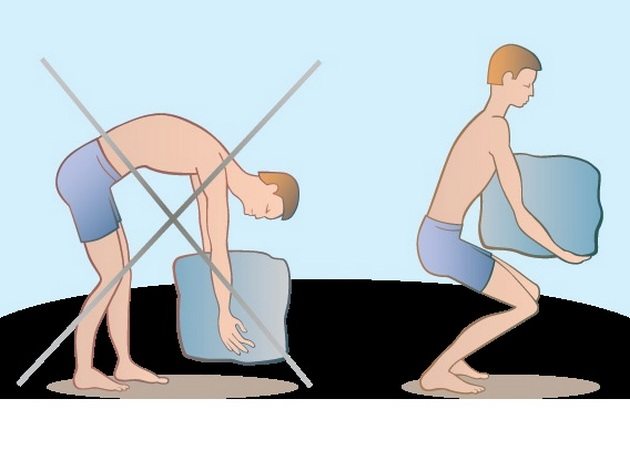
Это эффективный и доступный способ борьбы с остеохондрозом. Всего через 1-2 месяца регулярных занятий лечебной физкультурой укрепляются мышцы не только поясницы, но и всей спины. Это улучшает осанку и ускоряет кровоснабжение поврежденных тканей. Специалисты рекомендуют выполнять медленные и плавные повороты, наклоны туловища, а также неглубокие приседания и выпады.
https://youtube.com/watch?v=GeeD-XK3IsU
Массаж
Пациентам с поясничным остеохондрозом рекомендуется использовать различные виды массажа, включая вакуумный, акупунктурный, соединительнотканный и сегментарный. Однако наибольшей популярностью пользуется классический массаж. Во время сеанса массажист применяет основные техники: поглаживания, растирания, разминания и вибрации. Цели этих процедур — снять мышечные спазмы, улучшить кровообращение в пораженной области и укрепить скелетную мускулатуру.
Физиотерапия
В остром и подостром периодах лечения пациентам рекомендуются электрофорез или ультрафонофорез с глюкокортикостероидами, анестетиками и витаминами группы B. На стадии ремиссии часто назначают лазерную терапию, магнитотерапию, ударно-волновую терапию и УВЧ-терапию. Также применяются озокеритолечение, парафиновые аппликации, гирудотерапия, грязелечение, радоновые и сероводородные ванны.

Хирургическое вмешательство
Основным показанием для хирургической операции является компрессия спинного мозга, вызванная грыжевым выпячиванием. Во время операции удаляется межпозвоночная грыжа и выполняется декомпрессия спинномозгового канала. Наиболее распространенные методы хирургического вмешательства при остеохондрозе поясничного отдела включают микродискэктомию, пункционную вапоризацию, лазерную реконструкцию диска, установку имплантата и стабилизацию позвоночного сегмента.
Народная медицина
После завершения основного курса лечения и достижения стабильной ремиссии в терапии часто применяются домашние мази, травяные настои, компрессы, а также масляные и спиртовые растирания. Народные средства не устраняют первопричину остеохондроза, поэтому их используют для облегчения легких, ноющих болей и ощущения тяжести в пояснице, возникающих после переохлаждения, резкой смены погоды или повышенной физической активности.

Последствия отсутствия лечения
Практически все осложнения поясничного остеохондроза связаны с образованием межпозвоночной грыжи. Особенно серьезной является дискогенная миелопатия, которую не всегда удается устранить даже хирургическим вмешательством. Это состояние проявляется нарушениями работы тазовых органов, включая проблемы с дефекацией и мочеиспусканием. К осложнениям остеохондроза также относится корешковый синдром, часто вызывающий острые, пронизывающие боли в пояснице.
Меры профилактики и прогноз
Прогноз для пациентов с патологией 1-2 степени тяжести положительный. Эта форма заболевания хорошо поддается консервативному лечению, и у молодых людей есть шанс на частичное восстановление тканей межпозвонковых дисков. Однако при осложнениях вероятность полного выздоровления снижается.
Профилактика остеохондроза в поясничной области включает контроль за весом, избегание чрезмерных физических нагрузок и своевременное лечение эндокринных и метаболических заболеваний. Неврологи и вертебрологи рекомендуют заниматься плаванием, аквааэробикой, пилатесом и скандинавской ходьбой.
https://youtube.com/watch?v=QG1r4OTg5oE
Роль питания в лечении остеохондроза
Питание играет ключевую роль в процессе лечения остеохондроза, так как оно напрямую влияет на общее состояние организма, а также на здоровье позвоночника и суставов. Правильный рацион может помочь уменьшить воспаление, улучшить обмен веществ и способствовать восстановлению хрящевой ткани.
Во-первых, важно обеспечить организм достаточным количеством витаминов и минералов, необходимых для поддержания здоровья костей и суставов. Кальций и витамин D являются основными элементами, способствующими укреплению костной ткани. Кальций содержится в молочных продуктах, зеленых листовых овощах, рыбе и орехах, тогда как витамин D можно получить из солнечного света и некоторых продуктов, таких как жирная рыба и яйца.
Во-вторых, антиоксиданты, содержащиеся в фруктах и овощах, помогают бороться с воспалительными процессами. Ягоды, цитрусовые, брокколи и шпинат являются отличными источниками антиоксидантов, которые могут снизить уровень окислительного стресса в организме и улучшить общее состояние здоровья.
Кроме того, важно включать в рацион продукты, богатые омега-3 жирными кислотами, которые обладают противовоспалительными свойствами. Эти жирные кислоты можно найти в рыбе (особенно в лососе и скумбрии), льняном семени и грецких орехах. Они помогают уменьшить болевые ощущения и скованность в суставах, что особенно актуально для людей с остеохондрозом.
Также стоит обратить внимание на достаточное потребление белка, который необходим для восстановления тканей. Белок можно получить из мяса, рыбы, яиц, бобовых и молочных продуктов. Он способствует регенерации хрящевой ткани и укреплению мышечного корсета, что важно для поддержки позвоночника.
Не менее важным аспектом является поддержание водного баланса. Достаточное количество жидкости помогает сохранить эластичность межпозвоночных дисков и предотвращает их деградацию. Рекомендуется употреблять не менее 1,5-2 литров воды в день, а также избегать чрезмерного потребления кофеина и алкоголя, которые могут способствовать обезвоживанию.
Наконец, следует избегать продуктов с высоким содержанием сахара и трансжиров, так как они могут способствовать воспалительным процессам и ухудшать общее состояние здоровья. Употребление фастфуда, сладостей и переработанных продуктов может негативно сказаться на процессе лечения остеохондроза.
Таким образом, правильное питание является важным компонентом комплексного подхода к лечению остеохондроза. Сбалансированный рацион, богатый необходимыми питательными веществами, поможет не только облегчить симптомы, но и замедлить прогрессирование заболевания, улучшая качество жизни пациента.
Советы по выбору матраса и подушки
Правильный выбор матраса и подушки играет важную роль в профилактике и лечении поясничного остеохондроза. Неправильная поддержка во время сна может усугубить симптомы заболевания и привести к дополнительным проблемам с позвоночником. Вот несколько рекомендаций, которые помогут вам сделать правильный выбор.
Матрас:
- Жесткость: Для людей с поясничным остеохондрозом рекомендуется выбирать матрасы средней жесткости. Слишком мягкие матрасы могут не обеспечивать достаточную поддержку для поясничного отдела, тогда как слишком жесткие могут вызывать дискомфорт.
- Материалы: Оптимальными являются матрасы из латекса или мемори-фома, которые хорошо адаптируются к форме тела и обеспечивают равномерное распределение нагрузки. Также стоит обратить внимание на матрасы с пружинным блоком, которые обеспечивают хорошую поддержку.
- Размер: Матрас должен соответствовать размеру кровати и быть достаточно длинным, чтобы обеспечить комфортное положение во время сна. Рекомендуется выбирать матрас длиной не менее 10 см больше роста человека.
Подушка:
- Высота: Подушка должна поддерживать шею и голову в нейтральном положении, чтобы избежать напряжения в шейном и поясничном отделах. Для большинства людей оптимальная высота подушки составляет 10-15 см.
- Форма: Подушки анатомической формы могут быть полезны, так как они обеспечивают дополнительную поддержку шейного отдела и помогают сохранить правильное положение позвоночника во время сна.
- Материалы: Лучше выбирать подушки из натуральных материалов, таких как латекс или гречневая шелуха, которые обеспечивают хорошую вентиляцию и не вызывают аллергии. Также подушки из мемори-фома могут быть хорошим вариантом, так как они адаптируются к форме головы и шеи.
Важно помнить, что каждый человек индивидуален, и то, что подходит одному, может не подойти другому. Поэтому перед покупкой матраса и подушки рекомендуется протестировать их в магазине, чтобы убедиться, что они обеспечивают необходимый уровень комфорта и поддержки.
Психологические аспекты и влияние стресса на заболевание
Психологические аспекты остеохондроза поясничного отдела позвоночника играют значительную роль в развитии и течении заболевания. Стресс и эмоциональное напряжение могут не только усугубить симптомы, но и стать триггером для их появления. Исследования показывают, что хронический стресс может приводить к мышечному напряжению, что, в свою очередь, увеличивает нагрузку на позвоночник и способствует развитию дегенеративных изменений.
Состояние психоэмоционального фона может влиять на восприятие боли. У людей, страдающих от депрессии или тревожных расстройств, болевой синдром может восприниматься более остро, что приводит к ухудшению качества жизни. Кроме того, психологические проблемы могут снижать мотивацию к лечению и соблюдению рекомендаций врачей, что затрудняет процесс восстановления.
Стресс также может способствовать развитию вредных привычек, таких как курение и неправильное питание, которые негативно сказываются на здоровье позвоночника. Например, курение ухудшает кровообращение и замедляет процессы восстановления тканей, что может усугубить течение остеохондроза.
Важно отметить, что наличие остеохондроза может вызывать у пациента чувство тревоги и беспокойства, что создает замкнутый круг: физическая боль усиливает психологический дискомфорт, а стресс, в свою очередь, усугубляет физическое состояние. Поэтому комплексный подход к лечению, включающий как медицинские, так и психологические методы, является наиболее эффективным.
Психотерапия, методы релаксации, такие как йога и медитация, могут помочь пациентам справиться с эмоциональными проблемами, связанными с остеохондрозом. Эти методы способствуют снижению уровня стресса, улучшению общего самочувствия и повышению качества жизни. Важно, чтобы пациенты осознавали связь между своим психоэмоциональным состоянием и физическим здоровьем, что позволит им более эффективно управлять своим заболеванием.