Остеохондроз — это распространенное заболевание, которое затрагивает позвоночник и суставы, вызывая множество неприятных симптомов и ограничивая подвижность. В данной статье мы подробно рассмотрим, что такое остеохондроз, его причины и провоцирующие факторы, а также механизм развития болезни. Вы узнаете о характерных симптомах, которые могут сигнализировать о наличии заболевания, и получите информацию о современных методах лечения, которые помогут справиться с этой проблемой. Эта статья будет полезна тем, кто хочет лучше понять свое состояние, а также тем, кто ищет эффективные способы профилактики и терапии остеохондроза.
Механизм развития заболевания
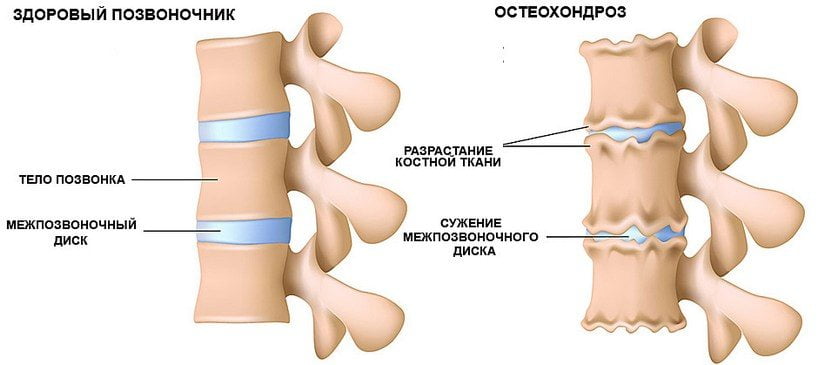
Патогенез остеохондроза связан с утратой пульпозным ядром гидрофильных свойств. Это полужидкое образование состоит из соединительнотканных волокон и студенистого вещества (хондрина). С возрастом сосудистая сеть межпозвонковых дисков сокращается. Питательные вещества поступают в диск диффузно, что объясняет, почему хрящевые ткани не могут полностью восстанавливаться после травм или чрезмерных нагрузок на позвоночник.
Процессы остеохондроза усугубляются изменениями гормонального фона и несбалансированным питанием. В хрящевые ткани не поступает достаточное количество необходимых питательных веществ, что приводит к следующим нарушениям их структуры и свойств:
- снижение прочности и эластичности;
- изменение формы, консистенции и конфигурации.
Межпозвонковые диски становятся более плоскими, а в фиброзных кольцах возникают радиальные трещины. Это приводит к уменьшению расстояния между соседними позвонками и смещению дугоотросчатых суставов. Постепенно в патологический процесс вовлекаются соединительные ткани фиброзных колец и связок. В ответ на распад тканей иммунная система начинает вырабатывать иммуноглобулины, что вызывает асептическое воспаление и отеки в области дугоотросчатых суставов и окружающих мягких тканей. Капсулы суставов растягиваются, и межпозвонковые диски теряют способность надежно фиксировать позвонки. При нестабильности межпозвоночных сегментов возрастает риск ущемления нервного корешка или сдавливания кровеносного сосуда. Это часто наблюдается при шейном остеохондрозе и становится причиной выраженной вертебральной симптоматики.

Остеохондроз — это заболевание, которое затрагивает межпозвоночные диски и суставы, вызывая болевые ощущения и ограничение подвижности. Врачи отмечают, что основные симптомы включают боли в спине, онемение конечностей и мышечные спазмы. Эти проявления могут значительно ухудшить качество жизни пациента. Лечение остеохондроза обычно комплексное и включает медикаментозную терапию, физиотерапию и лечебную физкультуру. Врачи подчеркивают важность ранней диагностики, так как запущенные случаи могут привести к серьезным осложнениям, таким как грыжи дисков или радикулит. Профилактика заболевания также играет ключевую роль: регулярные физические нагрузки, правильная осанка и сбалансированное питание могут существенно снизить риск развития остеохондроза.
Причины и провоцирующие факторы
Состояние межпозвонковых дисков ухудшается из-за пониженного тонуса мышц, поддерживающих позвоночник. Неправильное и несимметричное функционирование мышц возникает при длительном пребывании в неудобной позе, например, когда голова опущена во время работы за компьютером. Деструкция хрящевых тканей может быть вызвана постоянным ношением тяжелой сумки на одном плече, а также сном на мягком матрасе и высокой подушке.
Разрушение межпозвонковых дисков также ускоряется под воздействием различных внешних и внутренних факторов:
- эндокринные и метаболические нарушения;
- хронические инфекционные заболевания;
- предыдущие травмы позвоночника (компрессионные переломы, ушибы);
- частые переохлаждения;
- наличие системных или дегенеративно-дистрофических заболеваний, таких как подагрический, псориатический, ревматоидный артрит, остеоартроз и остеопороз.
Люди с вредными привычками находятся в группе риска. Курение и чрезмерное употребление алкоголя негативно сказываются на состоянии сосудов, что приводит к ухудшению кровообращения и недостатку питательных веществ в хрящевых тканях дисков.
При наличии плоскостопия или косолапости значительно возрастает вероятность развития остеохондроза в любой области. Эти врожденные или приобретенные дефекты увеличивают нагрузку на позвоночник, так как не обеспечивают должной амортизации. Ожирение также является предрасполагающим фактором для возникновения данной патологии.
Накопление жировых тканей в различных частях тела затрудняет поддержание равновесия, что приводит к избыточным нагрузкам на межпозвоночные суставы.
| Симптомы остеохондроза | Методы лечения | Признаки заболевания |
|---|---|---|
| Боль в спине | Медикаментозная терапия | Ограничение подвижности |
| Онемение и покалывание в конечностях | Физиотерапия | Усталость при физической нагрузке |
| Спазмы мышц | Массаж | Изменение осанки |
| Головные боли | Хирургическое вмешательство | Дискомфорт при длительном сидении |
| Ухудшение чувствительности кожи | Лечебная физкультура | Боль при движении |
Клиническая картина
Первым клиническим признаком остеохондроза, независимо от того, затрагивает ли он шейный, грудной или поясничный отдел, является боль в спине. В период обострений боль становится пронизывающей и может иррадиировать в соседние области тела. Даже незначительное движение усиливает болевой синдром, заставляя человека принимать вынужденное положение, в котором дискомфорт ощущается меньше:
- пациенты с шейным остеохондрозом предпочитают поворачивать не только голову, но и весь корпус;
- при грудной форме заболевания человек боится глубоких вдохов, так как это может вызвать резкую боль в грудной области;
- страдающие поясничным остеохондрозом испытывают трудности при сидении, вставании и ходьбе из-за сжатия спинномозгового нерва.
Большинство пациентов обращаются к вертебрологу с жалобами на постоянные тупые боли и ощущение скованности по утрам. Это требует дополнительной дифференциальной диагностики для исключения миозита (воспаления скелетных мышц спины) и остеоартроза. Ноющие и давящие боли возникают из-за компенсаторного напряжения мышц, направленного на стабилизацию поврежденного позвоночно-двигательного сегмента. Постоянный болевой синдром с низкой или средней интенсивностью также может быть вызван значительным растяжением межпозвонкового диска и развитием асептического воспаления.
Для остеохондроза, локализующегося в определенных отделах, характерна специфическая симптоматика. Например, при поясничной форме часто наблюдается люмбоишиалгия — болевой синдром в области поясницы и задней поверхности бедра. Грудной остеохондроз проявляется висцеральными болями в области сердца, правом подреберье и животе, а также онемением и парестезией кожи, хрустом в позвонках. Однако наиболее разнообразной и выраженной симптоматикой отличается патология, затрагивающая шейные межпозвонковые диски.
Из-за смещения позвонков и образования остеофитов происходит сжатие позвоночной артерии, которая снабжает клетки головного мозга кислородом. Это приводит к нарушениям координации движений, шуму в ушах, головным болям и повышенному артериальному давлению.

Что может быть при отсутствии лечения
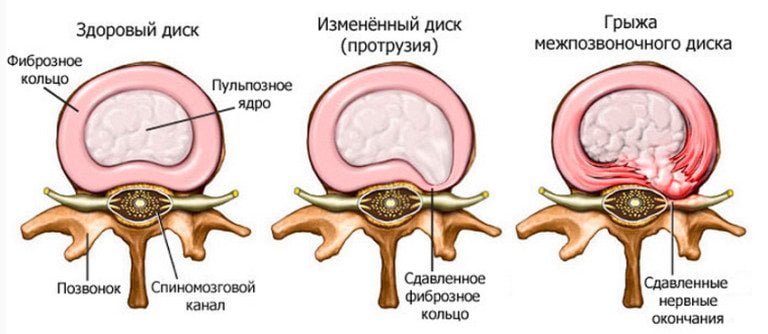
Большинство осложнений остеохондроза связано с образованием грыжи межпозвонкового диска. Грыжа возникает, когда диск смещается назад, что приводит к разрыву задней продольной связки. В результате диск становится менее стабильным, и его часть выпячивается в спинномозговой канал. Грыжа считается разорвавшейся, если вместе с диском в канал проникает его пульпозное ядро.
Это патологическое состояние позвоночника может привести к сдавлению спинного мозга и развитию дискогенной миелопатии. Клинические проявления включают онемение, слабость в мышцах рук или ног, парезы, атрофию мышц и изменения в сухожильных рефлексах. Также могут возникать проблемы с опорожнением мочевого пузыря и кишечника. Формирование межпозвоночной грыжи приводит к сжатию артерий, питающих спинной мозг, что вызывает ишемические участки, где погибают нервные клетки. Это приводит к неврологическому дефициту, проявляющемуся в нарушении движений, снижении чувствительности и расстройствах трофики.
https://youtube.com/watch?v=P3GlbPmqAS0
Тактика лечения
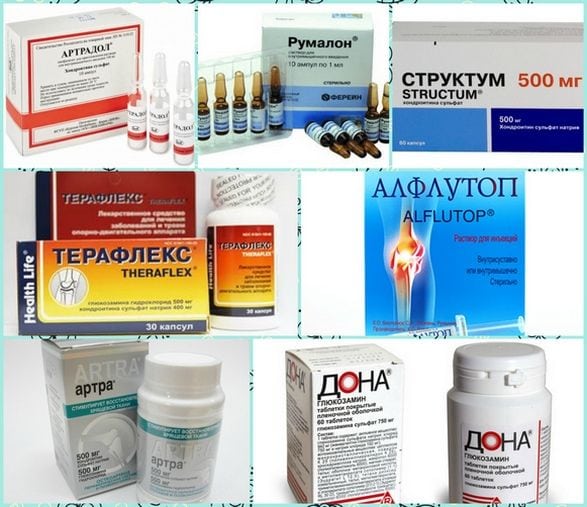
Остеохондроз — это заболевание, которое невозможно полностью вылечить, так как на данный момент не существуют препараты, способные восстановить поврежденные межпозвонковые диски и позвонки. Однако в терапевтические схемы обязательно включаются хондропротекторы — средства с замедленным действием, которые помогают облегчить симптомы. Врачи чаще всего рекомендуют препараты, содержащие хондроитина сульфат и/или глюкозамина сульфат (гидрохлорид):
- Артра;
- Структум;
- Дона;
- Терафлекс;
- Алфлутоп.
Эффективность этих хондропротекторов подтверждена многолетними клиническими исследованиями. При длительном применении (от 3 месяцев до 2 лет) наблюдается частичное восстановление хрящевых тканей и других соединительных структур, таких как связки, сухожилия и бурс. С накоплением глюкозамина и хондроитина в межпозвоночных дисках они начинают оказывать выраженное анальгезирующее, противоотечное и противовоспалительное действие. Это позволяет снизить дозировки нестероидных противовоспалительных средств (НПВС), глюкокортикостероидов и миорелаксантов, что уменьшает фармакологическую нагрузку на организм.
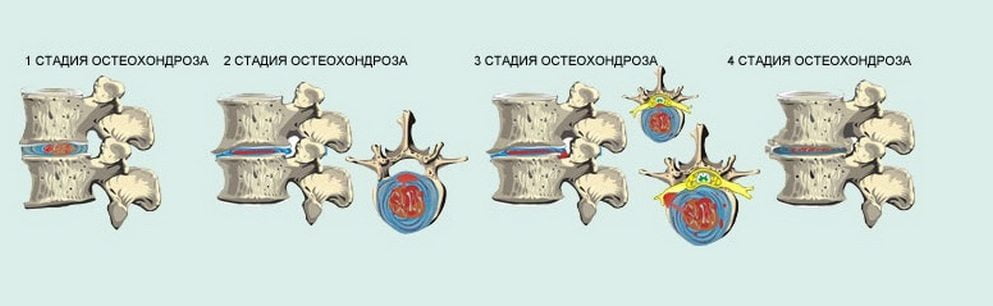
Хондропротекторы не будут эффективны при нерегулярном приеме или в случаях, когда остеохондроз достиг 3 степени, сопровождающейся значительным разрушением хрящевых тканей.
| Клинико-фармакологическая группа препаратов для облегчения болевого синдрома при остеохондрозе | Наименование и терапевтическое действие |
| Нестероидные противовоспалительные средства | Нимесулид, Вольтарен, Диклофенак, Кеторолак, Нурофен, Фастум, Артрозилен, Целекоксиб, Кетопрофен. Эти препараты в виде мазей, таблеток, инъекций и пластырей помогают устранить воспалительные процессы в мягких тканях, вызванные смещением позвонков, уменьшают болевой синдром, отеки и скованность движений. |
| Глюкокортикостероиды (синтетические аналоги гормонов, вырабатываемых надпочечниками) | Дипроспан, Флостерон, Кеналог, Триамцинолон, Дексаметазон, Преднизолон, Гидрокортизон. Эти обезболивающие препараты применяются в виде медикаментозных блокад в сочетании с анестетиками, такими как Лидокаин или Новокаин. Они эффективно устраняют острые и сильные боли, нормализуют работу иммунной системы и обладают антиэкссудативным действием. |
| Миорелаксанты | Толперизон, Сирдалуд, Мидокалм, Баклосан, Баклофен. Эти средства используются при мышечных спазмах, вызванных ущемлением нервных окончаний. Они расслабляют скелетные мышцы, блокируют полисинаптические спинномозговые рефлексы и оказывают спазмолитическое действие. |
| Средства для наружного применения с согревающим эффектом | Финалгон, Капсикам, Апизартрон, Випросал, Наятокс. Основные активные компоненты — экстракт стручкового перца, змеиный или пчелиный яд. Эти препараты раздражают рецепторы в подкожной клетчатке, способствуя приливу крови и проявляя выраженное отвлекающее, обезболивающее и противоотечное действие. |
Для устранения вертеброгенной симптоматики, часто возникающей при шейном или грудном остеохондрозе, применяются препараты, улучшающие кровообращение, ноотропы, а также Бетагистин — средство, способствующее улучшению микроциркуляции в лабиринте, используемое при патологиях вестибулярного аппарата.
При необходимости в терапевтические схемы могут быть включены антидепрессанты (Пароксетин, Сертралин) и противосудорожные препараты (Карбамазепин, Габапентин).
В лечении остеохондроза также применяются физиотерапевтические процедуры: УВЧ-терапия, магнитотерапия, лазеротерапия. Используются рефлексотерапия, массаж, лечебная физкультура, гирудотерапия, плавание и йога. Если консервативное лечение оказывается неэффективным, пациенту может быть рекомендовано хирургическое вмешательство. В таких случаях практикуются микродискэктомия, пункционная валоризация диска, его лазерная реконструкция или замена на имплантат.


Диагностика остеохондроза
Методы диагностики
Диагностика остеохондроза включает в себя несколько методов, которые помогают врачу определить наличие заболевания, его стадию и степень поражения позвоночника. Основные методы диагностики включают:
- Клинический осмотр: Врач проводит осмотр пациента, обращая внимание на его жалобы, а также на физическое состояние. Важно оценить подвижность позвоночника, наличие болевых ощущений и другие симптомы.
- Рентгенография: Этот метод позволяет визуализировать изменения в костной ткани и межпозвоночных дисках. Рентген помогает выявить остеофиты, сужение межпозвоночных щелей и другие изменения, характерные для остеохондроза.
- Магнитно-резонансная томография (МРТ): МРТ является более информативным методом, который позволяет получить детальное изображение мягких тканей, включая межпозвоночные диски, спинной мозг и нервные корешки. Этот метод помогает выявить грыжи дисков и другие патологии.
- Компьютерная томография (КТ): КТ также используется для получения подробных изображений позвоночника. Этот метод особенно полезен в случаях, когда необходимо оценить состояние костной ткани.
- Ультразвуковое исследование: УЗИ может быть использовано для оценки состояния мягких тканей и сосудов, а также для выявления воспалительных процессов.
Лабораторные исследования
Хотя лабораторные исследования не являются основным методом диагностики остеохондроза, они могут помочь исключить другие заболевания, которые могут вызывать схожие симптомы. Врач может назначить общий анализ крови, биохимию и другие тесты для оценки общего состояния здоровья пациента.
Дифференциальная диагностика
Важно провести дифференциальную диагностику, чтобы исключить другие заболевания, которые могут проявляться схожими симптомами. К таким заболеваниям относятся:
- Спинальные грыжи;
- Радикулит;
- Артриты и артрозы;
- Травмы позвоночника;
- Заболевания внутренних органов, которые могут вызывать иррадиацию боли в спину.
Заключение
Правильная диагностика остеохондроза является ключевым этапом в выборе эффективного лечения. Комплексный подход, включающий клинический осмотр, инструментальные и лабораторные исследования, позволяет врачу точно определить диагноз и назначить соответствующую терапию.
Профилактика заболевания
Профилактика остеохондроза играет ключевую роль в поддержании здоровья позвоночника и предотвращении развития данного заболевания. Основные меры профилактики можно разделить на несколько категорий: физическая активность, правильное питание, соблюдение режима труда и отдыха, а также регулярные медицинские осмотры.
Физическая активность
Регулярные физические упражнения помогают укрепить мышцы спины и шеи, что, в свою очередь, способствует поддержанию правильной осанки и снижению нагрузки на позвоночник. Рекомендуются такие виды активности, как:
- Плавание: Вода снижает нагрузку на суставы и позвоночник, позволяя выполнять упражнения с минимальным риском травм.
- Йога: Упражнения на растяжку и укрепление мышц помогают улучшить гибкость и поддерживать здоровье позвоночника.
- Физкультура: Специальные комплексы упражнений, направленные на укрепление мышечного корсета, могут быть рекомендованы врачом.
Правильное питание
Сбалансированное питание также играет важную роль в профилактике остеохондроза. В рационе должны присутствовать:
- Кальций: Молочные продукты, зеленые овощи, орехи и семена способствуют укреплению костной ткани.
- Витамин D: Употребление рыбы, яиц и обогащенных продуктов помогает организму усваивать кальций.
- Омега-3 жирные кислоты: Рыба, орехи и семена льна уменьшают воспалительные процессы в организме.
Соблюдение режима труда и отдыха
Правильная организация рабочего места и соблюдение режима труда и отдыха также способствуют профилактике остеохондроза. Рекомендуется:
- Использовать эргономичную мебель, которая поддерживает правильную осанку.
- Регулярно делать перерывы во время длительной работы за компьютером, выполняя простые упражнения для шеи и спины.
- Соблюдать режим сна, выбирая удобный матрас и подушку, которые поддерживают физиологическое положение позвоночника.
Регулярные медицинские осмотры
Регулярные осмотры у врача помогут выявить возможные проблемы на ранних стадиях. Специалисты могут рекомендовать:
- Профилактические обследования, включая рентгенографию или МРТ, для оценки состояния позвоночника.
- Консультации с физиотерапевтом для разработки индивидуальной программы упражнений.
- Посещение мануального терапевта для коррекции осанки и устранения мышечного напряжения.
Соблюдение этих рекомендаций поможет значительно снизить риск развития остеохондроза и сохранить здоровье позвоночника на долгие годы.
Рекомендации по образу жизни
Остеохондроз — это заболевание, которое затрагивает межпозвоночные диски и суставы, приводя к их дегенерации и изменению структуры. Важным аспектом в лечении остеохондроза является изменение образа жизни, что может значительно улучшить состояние пациента и замедлить прогрессирование заболевания.
Первое, на что стоит обратить внимание, — это физическая активность. Регулярные умеренные физические нагрузки помогают укрепить мышцы спины и шеи, что, в свою очередь, поддерживает позвоночник в правильном положении. Рекомендуются такие виды активности, как плавание, йога и пилатес. Эти занятия способствуют улучшению гибкости и укреплению мышечного корсета, что помогает снизить нагрузку на позвоночник.
Второй важный аспект — это правильная осанка. Неправильная осанка при сидении, стоянии или даже во время сна может усугубить симптомы остеохондроза. Рекомендуется использовать ортопедические матрасы и подушки, которые поддерживают естественные изгибы позвоночника. При длительной работе за компьютером следует делать перерывы, чтобы размяться и изменить положение тела.
Также стоит обратить внимание на питание. Правильное питание, богатое витаминами и минералами, способствует укреплению костей и хрящей. В рационе должны присутствовать продукты, содержащие кальций (молочные продукты, зелень, рыба), а также витамины D и C, которые способствуют усвоению кальция и поддержанию здоровья суставов. Избегайте избыточного потребления соли и сахара, так как они могут способствовать воспалительным процессам в организме.
Не менее важным является контроль за весом. Избыточный вес создает дополнительную нагрузку на позвоночник, что может усугубить симптомы остеохондроза. Поэтому важно следить за своим весом и при необходимости корректировать его с помощью диеты и физической активности.
Кроме того, стоит избегать чрезмерных физических нагрузок и резких движений, которые могут привести к травмам и обострению заболевания. Если вы занимаетесь спортом, выбирайте безопасные и щадящие виды активности, которые не нагружают позвоночник.
Наконец, важно помнить о психоэмоциональном состоянии. Стресс и напряжение могут усугубить симптомы остеохондроза, поэтому стоит уделять внимание методам релаксации, таким как медитация, дыхательные практики и занятия хобби, которые приносят удовольствие.
Следуя этим рекомендациям, можно значительно улучшить качество жизни и снизить риск обострения остеохондроза. Однако перед внесением изменений в образ жизни всегда рекомендуется проконсультироваться с врачом или специалистом в области реабилитации.