Корригирующая остеотомия — это хирургическая процедура, направленная на исправление деформаций костей, что позволяет восстановить их нормальную анатомию и функцию. Эта операция может быть необходима при различных заболеваниях опорно-двигательного аппарата, таких как сколиоз, вальгусная деформация стопы и другие патологии. В данной статье мы подробно рассмотрим показания и противопоказания для выполнения корригирующей остеотомии, а также основные хирургические техники, возможные осложнения после операции и процесс реабилитации. Информация будет полезна как пациентам, планирующим операцию, так и медицинским специалистам, интересующимся современными подходами в ортопедической хирургии.
Показания к операции
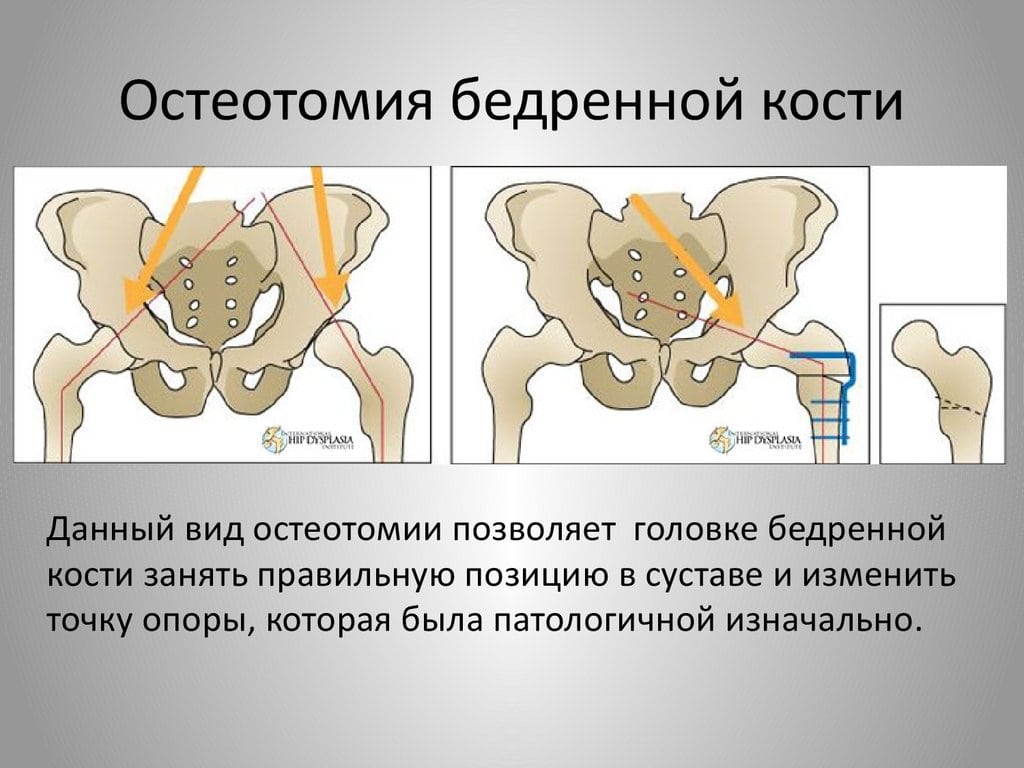
В клинической практике остеотомии чаще всего применяются для исправления осевых и торсионных деформаций нижних конечностей. Эти операции выполняются при дисплазии тазобедренных суставов, несоответствии длины ног, плоскостопии, вальгусной деформации стопы, а также при искривлениях верхних конечностей и позвоночника. В ходе хирургического вмешательства специалисты могут распиливать длинные трубчатые кости, позвонки, кости таза или стопы.
Основная задача остеотомии — корректировка распределения нагрузки на суставы. С помощью этого вмешательства врачи восстанавливают нормальное функционирование суставов или «разгружают» их поврежденные участки.
Корригирующая остеотомия представляет собой хирургическую процедуру, направленную на исправление деформаций костей. Врачи отмечают, что данная операция часто применяется при лечении заболеваний опорно-двигательного аппарата, таких как сколиоз или вальгусная деформация стопы. Процесс выполнения включает в себя аккуратное рассечение кости, ее перемещение и фиксацию в новом положении с помощью специальных имплантатов.
Специалисты подчеркивают важность тщательной предоперационной подготовки и выбора подходящей техники, так как это напрямую влияет на успех вмешательства. Однако, как и любая хирургическая процедура, корригирующая остеотомия может сопровождаться осложнениями. К ним относятся инфекционные процессы, кровотечения, а также риск неправильного сращения кости. Врачи рекомендуют пациентам внимательно следить за состоянием после операции и соблюдать все рекомендации для минимизации возможных рисков.

Преимущества корригирующей остеотомии
В процессе хирургического вмешательства специалисты разделяют кости на фрагменты с помощью пилы, сверла или долота. Все действия выполняются в строгом соответствии с заранее разработанным предоперационным планом. Во время подготовки к операции врачи формируют оптимальную стратегию для коррекции дефектов. Такой подход способствует достижению высоких функциональных результатов.
Информативное видео на английском языке:
При остеотомии хирурги не затрагивают здоровые суставы, что позволяет сохранить их функциональность и избежать осложнений, связанных с открытием синовиальной полости. Если сустав поврежден, репозиция костей может замедлить его разрушение. Например, остеотомия может отложить развитие деформирующего артроза и отсрочить необходимость в операции на суставе на 10-15 лет.
Если у пациента наблюдается тяжелый остеоартрит или слабость связок, одной остеотомии может быть недостаточно. В таких случаях для достижения желаемого результата врачи дополняют процедуру реконструктивными операциями на связках, артродезом или другими вмешательствами.
Например, при плоскостопии коррекционная остеотомия стопы часто сочетается с пластикой длинной плантарной связки и артродезом подтаранного сустава.
| Параметр | Описание | Особенности выполнения |
|---|---|---|
| Определение | Корригирующая остеотомия — хирургическая процедура, направленная на исправление деформаций костей. | Выполняется под общим или местным наркозом, в зависимости от сложности операции. |
| Показания | Деформации конечностей, дисплазия, остеохондропатии, травмы. | Необходима предварительная диагностика и планирование операции. |
| Возможные осложнения | Инфекция, кровотечение, неправильное сращение, повреждение нервов. | Важно соблюдать асептику и антисептику, а также проводить реабилитацию. |
Подготовка к операции
В процессе подготовки к операции медицинские работники тщательно обследуют пациента и разрабатывают индивидуальный план лечения. Специалисты обязательно обсуждают его с пациентом. Перед хирургическим вмешательством каждый человек проходит полное медицинское обследование.
Список необходимых анализов и исследований включает:
- общий анализ крови и мочи;
- определение группы крови и резус-фактора;
- анализы крови на сифилис и антиген гепатита B;
- коагулограмма;
- биохимический анализ крови;
- электрокардиограмма (ЭКГ);
- рентгенография в двух проекциях;
- магнитно-резонансная томография (МРТ) пораженного участка;
- консультации у невропатолога, кардиолога, эндокринолога, аллерголога и других специалистов.
В ожидании операции врачи рекомендуют пациентам выполнять специальные физические упражнения. Это помогает укрепить мышцы и предотвратить контрактуры в послеоперационный период.
Некоторые хирурги отказываются проводить операции пациентам с выраженным ожирением из-за высокого риска во время операции, сложностей в реабилитации и повышенной вероятности осложнений. Обычно таких пациентов оперируют после снижения веса.
Пациента помещают в стационар за день до операции. В этот день он общается с лечащим врачом, подписывает информированное согласие на анестезию и хирургическое вмешательство. Затем ему назначают необходимые препараты, которые он принимает под наблюдением медицинского персонала.
Вечером перед операцией пациенту запрещается есть. Утром ему просят снять все украшения. Непосредственно перед операцией больного переодевают в стерильную одежду и escortируют в операционную.
Ход операции
Остеотомию можно проводить как под общей, так и под местной анестезией. Выбор метода обезболивания зависит от масштабов операции, состояния здоровья пациента и других факторов.
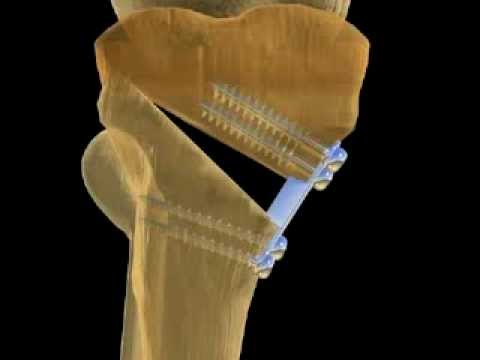
Хирургическое вмешательство начинается с послойного рассечения мягких тканей. После получения доступа к кости хирург производит её распил. Костные фрагменты фиксируются с помощью систем наружной фиксации (например, аппарата Илизарова) или внутренних методов (накостные пластины, винты). Перед зашиванием раны врачи часто выполняют контрольное рентгенологическое исследование, чтобы убедиться в правильности фиксации кости.
Продолжительность операции составляет от 60 до 120 минут.
https://youtube.com/watch?v=VOApxbmZt0I
Реабилитация после корригирующей остеотомии
После хирургической операции пациент остается в стационаре от 3 до 7 дней. В этот период регулярно обрабатывают рану, назначают обезболивающие и проводят профилактику антибиотиками и тромбоэмболических осложнений. Медицинский персонал следит за тем, чтобы пациент как можно быстрее начал вставать с постели.
После выписки из больницы пациент возвращается домой и продолжает принимать прописанные лекарства. Передвижение осуществляется с помощью костылей. Швы снимаются на 10-14 день после операции. После остеотомии необходимо пройти полный курс реабилитации.
| Некоторые важные даты: * После хирургического вмешательства пациентам необходимо проходить плановые осмотры у врача через 1, 2, 4, 6 и 12 месяцев. * Разрешение на передвижение без костылей пациент получает через 6-12 недель. Восстановительный период после операций на ступнях и верхних конечностях, как правило, короче, чем после корригирующих остеотомий бедра, таза или позвоночника. * Выполнение тяжелой физической работы разрешается не ранее чем через 4-8 месяцев. * Врачи часто удаляют металлические имплантаты после остеотомии, как правило, спустя 1-2 года. Если фиксация проводилась с помощью аппарата Илизарова, его снимают значительно раньше. |
Наиболее частые осложнения
Распиливание костей — это сложная операция, связанная с высокими рисками. Осложнения могут возникнуть как во время процедуры, так и в период восстановления. Многие из них трудно поддаются лечению.
Таблица 1. Возможные осложнения
| Причины | Лечение и последствия | |
|---|---|---|
| Несращение костей | Курение, недостаточное кровоснабжение, остеопороз, серьезные сопутствующие заболевания | Требуется повторная операция и длительная реабилитация |
| Неправильное сращение | Ошибки в фиксации костных фрагментов во время операции | Исправить дефект можно только с помощью повторной операции |
| Нарушение функций близлежащих суставов | Неправильная реабилитация или ее отсутствие | Функции суставов восстанавливаются с помощью лечебной физкультуры |
| Компартмент-синдром | Сдавление мышц жгутом для остановки кровотечения во время операции | Лечение проводится консервативно с использованием медикаментов. В тяжелых случаях требуется операция — фасциотомия |
| Повреждение нервов | Невнимательность хирурга или необычное расположение нерва | Восстановить целостность и функции поврежденных нервов невозможно |
| Инфекционные осложнения | Занос инфекции во время операции или несоблюдение правил ухода за послеоперационной раной | Лечение антибиотиками. В сложных случаях может потребоваться ревизионное вмешательство |
| Тромбоэмболические осложнения | Неправильное назначение антикоагулянтов, отказ от компрессионных чулок, поздняя мобилизация | Для лечения тромбоза применяются большие дозы антикоагулянтов и антиагрегантов |
Возможные альтернативы
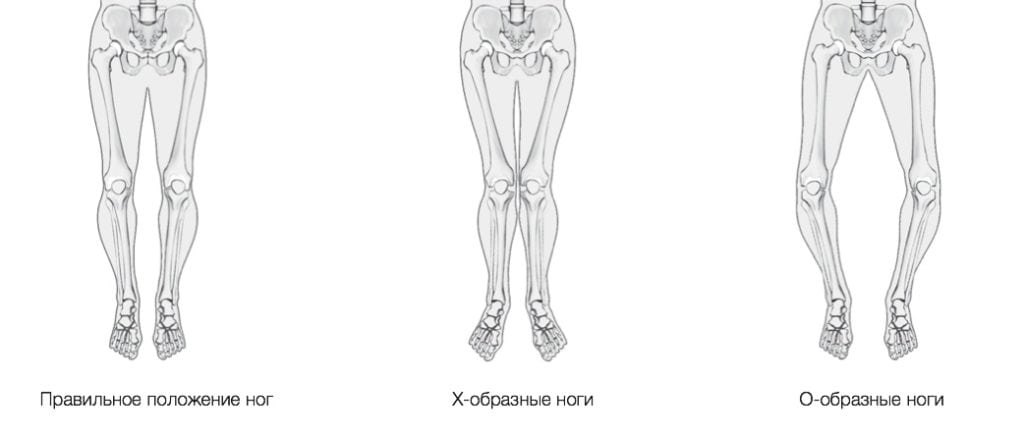
К сожалению, ряд заболеваний требует корригирующей остеотомии для достижения положительного результата. Это касается врожденной дисплазии тазобедренных суставов, а также O- и X-образных деформаций ног, тяжелых форм кифоза, лордоза и сколиоза. При лечении плоскостопия и вальгусной деформации стопы остеотомию можно заменить другими методами вмешательства, однако эти альтернативы, скорее всего, будут менее эффективными.
Остеотомия является наиболее действенным способом хирургического лечения многих заболеваний опорно-двигательного аппарата.
Постоперационный мониторинг
Постоперационный мониторинг после корригирующей остеотомии является важным этапом в процессе восстановления пациента. Он включает в себя наблюдение за состоянием пациента, оценку эффективности проведенной операции и выявление возможных осложнений на ранних стадиях.
Первоначально, после завершения операции, пациент помещается в палату для наблюдения. В первые часы после вмешательства медицинский персонал осуществляет контроль за жизненно важными показателями: артериальным давлением, частотой сердечных сокращений, уровнем кислорода в крови и температурой тела. Эти параметры помогают оценить общее состояние пациента и выявить возможные осложнения, такие как шок или инфекция.
Важным аспектом постоперационного мониторинга является контроль за болевым синдромом. Пациенты могут испытывать значительную боль в области операции, что требует адекватного обезболивания. Используются как медикаментозные методы, так и немедикаментозные подходы, такие как физиотерапия и методы релаксации.
На протяжении первых нескольких дней после операции необходимо следить за состоянием хирургической раны. Важно контролировать наличие отека, покраснения, выделений или других признаков инфекции. Регулярные перевязки и осмотры раны позволяют своевременно выявить возможные осложнения и принять необходимые меры.
Также в рамках постоперационного мониторинга проводится оценка функционального состояния конечности. Врач должен следить за восстановлением подвижности, силой мышц и общей функциональностью. Ранняя активизация пациента, включая выполнение простых движений и упражнения, может значительно ускорить процесс реабилитации.
В случае необходимости, в постоперационный период могут быть назначены дополнительные исследования, такие как рентгенография или МРТ, для оценки положения костных фрагментов и состояния имплантатов. Это особенно важно при наличии подозрений на смещение фрагментов или другие осложнения.
Постоперационный мониторинг также включает в себя психологическую поддержку пациента. Операция может вызывать стресс и беспокойство, поэтому важно обеспечить пациенту комфортную обстановку и поддержку со стороны медицинского персонала и близких.
В заключение, постоперационный мониторинг после корригирующей остеотомии является комплексным процессом, который требует внимательного и систематического подхода. Эффективное наблюдение за состоянием пациента, ранняя диагностика осложнений и адекватная реабилитация способствуют успешному восстановлению и улучшению качества жизни пациента.
Долгосрочные результаты и прогноз
Долгосрочные результаты корригирующей остеотомии зависят от множества факторов, включая возраст пациента, тип и локализацию деформации, а также качество выполнения операции и соблюдение реабилитационного периода. В большинстве случаев, при правильном подходе, пациенты отмечают значительное улучшение функциональных возможностей и уменьшение болевого синдрома.
Исследования показывают, что у пациентов, перенесших корригирующую остеотомию, наблюдается высокая степень удовлетворенности результатами операции. В частности, у пациентов с деформациями нижних конечностей, такими как вальгусная или варусная деформация коленного сустава, долгосрочные результаты могут включать восстановление нормальной оси конечности, что способствует улучшению биомеханики и снижению нагрузки на суставы.
Однако, как и в случае с любой хирургической процедурой, существуют риски и возможные осложнения, которые могут повлиять на долгосрочные результаты. К ним относятся инфекционные осложнения, неправильное сращение костей, а также развитие остеоартрита в оперированной области. Эти факторы могут негативно сказаться на функциональных результатах и привести к необходимости повторных вмешательств.
Прогноз после корригирующей остеотомии также зависит от соблюдения рекомендаций врача в послеоперационный период. Реабилитация, включающая физиотерапию и постепенное возвращение к физической активности, играет ключевую роль в восстановлении. Пациенты, которые активно участвуют в реабилитационном процессе и следуют указаниям специалистов, как правило, имеют лучшие долгосрочные результаты.
В заключение, корригирующая остеотомия может обеспечить значительное улучшение качества жизни пациентов с деформациями опорно-двигательного аппарата. Тем не менее, для достижения оптимальных результатов важно учитывать индивидуальные особенности каждого пациента и тщательно планировать как операцию, так и последующую реабилитацию.
Советы по профилактике осложнений
Корригирующая остеотомия, как и любая хирургическая процедура, сопряжена с риском возникновения осложнений. Однако, соблюдение определенных рекомендаций может значительно снизить вероятность их появления и улучшить результаты операции. Рассмотрим основные советы по профилактике осложнений, связанных с корригирующей остеотомией.
1. Тщательная предоперационная оценка: Перед проведением операции необходимо провести полное обследование пациента. Это включает в себя рентгенографию, МРТ или КТ, чтобы точно оценить анатомические особенности и степень деформации. Также важно учитывать общее состояние здоровья пациента, наличие сопутствующих заболеваний и аллергий.
2. Выбор квалифицированного хирурга: Успех операции во многом зависит от опыта и квалификации хирурга. Рекомендуется выбирать специалиста, который имеет опыт в проведении корригирующих остеотомий и положительные отзывы от предыдущих пациентов.
3. Соблюдение стерильности: Для предотвращения инфекционных осложнений необходимо строго соблюдать правила асептики и антисептики во время операции. Использование стерильных инструментов и материалов, а также соблюдение чистоты операционного поля являются обязательными условиями.
4. Оптимизация анестезии: Правильный выбор анестезии также играет важную роль в снижении риска осложнений. Анестезиолог должен учитывать индивидуальные особенности пациента и возможные риски, связанные с анестезией.
5. Постоперационный уход: После операции необходимо обеспечить надлежащий уход за пациентом. Это включает в себя контроль за состоянием швов, профилактику тромбообразования, а также адекватное обезболивание. Рекомендуется ранняя активизация пациента для предотвращения осложнений, связанных с длительной неподвижностью.
6. Реабилитация и физиотерапия: После корригирующей остеотомии важным этапом является реабилитация. Правильно подобранная программа физиотерапии поможет восстановить функцию конечности, улучшить кровообращение и снизить риск осложнений, таких как контрактуры или атрофия мышц.
7. Регулярные контрольные осмотры: После операции пациент должен регулярно посещать врача для контроля за процессом заживления и выявления возможных осложнений на ранних стадиях. Это позволит своевременно реагировать на любые изменения и корректировать лечение.
Следуя этим рекомендациям, можно значительно снизить риск осложнений после корригирующей остеотомии и обеспечить успешное восстановление пациента. Важно помнить, что каждая операция индивидуальна, и подход к ней должен быть соответствующим.