Грыжа поясничного отдела позвоночника — это распространенное заболевание, которое может вызывать сильные боли и ограничение подвижности. Одним из эффективных методов лечения данной патологии является медикаментозная блокада, позволяющая быстро облегчить симптомы и улучшить качество жизни пациента. В данной статье мы рассмотрим основные виды медикаментозных блокад, их преимущества и недостатки, а также подробно опишем технику выполнения процедуры, подготовку к ней и противопоказания. Эта информация будет полезна как для пациентов, стремящихся понять процесс лечения, так и для специалистов, желающих обновить свои знания в области современной терапии грыжи позвоночника.
С какой целью проводится блокада при грыже
Поясничное смещение межпозвонковых дисков всегда вызывает резкие боли, известные как люмбаго. Этот тип боли возникает на фоне разрушительных и дегенеративных изменений в позвоночнике. Люмбаго значительно ограничивает движения, и человек старается избегать действий, которые могут вызвать болевые ощущения в пояснице. Хотя «прострел» является лишь симптомом, без медицинского вмешательства он может привести к серьезным осложнениям, таким как корешковые синдромы (радикулиты). Чтобы предотвратить ухудшение качества жизни и, в тяжелых случаях, инвалидизацию, применяются медикаментозные блокады.
Процедура лечения заключается во введении в определенные участки тела растворов с анальгезирующим эффектом. Обычно инъекции делают непосредственно в область, где ощущается боль. Этот метод позволяет быстро устранить дискомфорт, «выключая» некоторые звенья рефлекторной дуги. Обезболивающее действие препаратов может сохраняться на протяжении нескольких дней.
Иногда медикаментозные блокады применяются и с диагностической целью. Это особенно актуально при поясничной грыже, сопровождающейся неврологическими симптомами и утратой функций. Если возникают трудности с установлением диагноза, врач вводит инъекционный раствор, чтобы четко определить связь между местоположением источника боли и конкретными клиническими проявлениями.
Медикаментозная блокада при грыже поясничного отдела позвоночника является распространенной процедурой, направленной на облегчение болевого синдрома. Врачи отмечают, что основными препаратами, используемыми для блокады, являются кортикостероиды и анестетики, такие как лидокаин или бупивакаин. Эти вещества помогают снизить воспаление и блокировать передачу болевых импульсов.
Техника выполнения процедуры требует высокой квалификации специалиста. Обычно блокада осуществляется под контролем ультразвука или флюороскопии для точного введения препарата в область пораженного нерва. Врачи подчеркивают важность соблюдения стерильности и правильной техники введения, чтобы минимизировать риск осложнений. После процедуры пациенты часто отмечают значительное облегчение, что позволяет им вернуться к повседневной активности и улучшить качество жизни. Однако важно помнить, что блокада является лишь временной мерой, и комплексное лечение должно включать реабилитационные мероприятия и физическую терапию.
Разновидности
При выборе метода лекарственной блокады при поясничной грыже специалист учитывает несколько ключевых факторов. К ним относятся размер и тип выпячивания, наличие осложнений, степень выраженности болевого синдрома и возраст пациента.
| Типы блокад при грыже поясничного отдела позвоночника | Основные характеристики |
|---|---|
| Трансфораминальная избирательная | Лекарство вводится в область, где нервы спинного мозга выходят из межпозвонковых отверстий. Препараты проникают в зону грыжевого выпячивания, что помогает устранить боль, снизить воспаление и расслабить скелетные мышцы. |
| Эпидуральная интраламинарная | Инъекции проводятся по центральной линии между отростками позвонков. Этот метод более щадящий, обеспечивает выраженное обезболивание и уменьшает отеки, при этом редко вызывает системные побочные эффекты. |

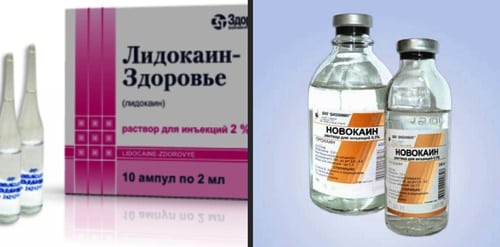
Новокаиновая и Лидокаиновая
Существуют несколько распространенных типов лекарственных блокад. Анестетики начинают проявлять анальгезирующее действие сразу после введения в область поясничного грыжевого выпячивания. Наивысшая концентрация активных веществ фиксируется в зоне смещения диска. Однако часть Лидокаина и Новокаина попадает в кровеносную систему, что приводит к системному обезболивающему эффекту. Часто анестетики комбинируются с гормональными препаратами, такими как:
- Дипроспан;
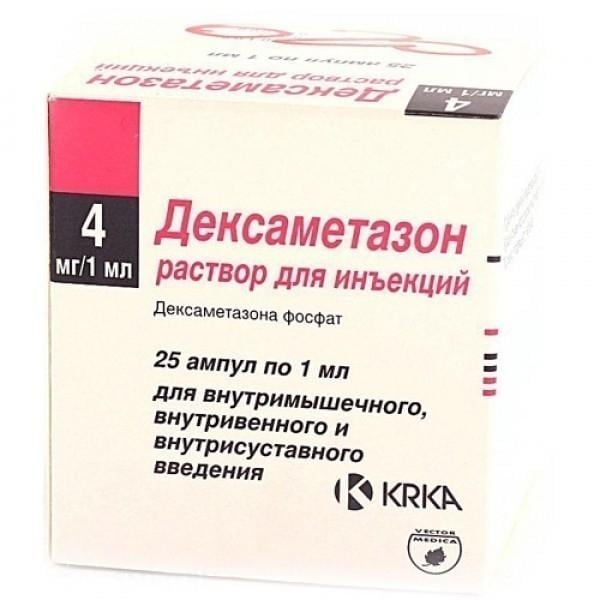
- Дексаметазон;
- Триамцинолон.
Это необходимо для достижения продолжительного анальгезирующего эффекта, который может длиться сутки и более. Без гормональных средств обезболивающее действие анестетиков сохраняется всего на 1-3 часа.
Блокады с использованием Новокаина и Лидокаина также рекомендуются при протрузиях — состояниях, предшествующих образованию грыжевого выпячивания. Эти препараты оказывают положительное воздействие и на этапе секвестрации, когда выпавшее пульпозное ядро свисает за пределы межпозвонкового пространства, напоминая каплю.
Паравертебральная
Паравертебральная блокада — это медицинская процедура, направленная на уменьшение боли вблизи позвоночника. Во время процедуры инъекционный раствор вводится в область выхода одного из спинномозговых нервов. Это «отключает» болевой рефлекс, снижая отечность мягких тканей, которая может повреждать нервные окончания. В результате улучшается кровообращение и восстанавливается питание в области смещения межпозвонковых дисков.
Существует два типа паравертебральных блокад: однокомпонентные и многокомпонентные, в которых используются два и более вида лекарственных препаратов. Наиболее распространенные средства для обезболивания в данной процедуре:
- анестетики: Новокаин, Лидокаин, Маркаин;
- кортикостероиды: Гидрокортизон, Дипроспан, Кеналог.
Выбор препаратов для блокады врач осуществляет индивидуально для каждого пациента. Если необходимо устранить асептическое воспаление, применяются гормональные средства. Для снятия острых болей зачастую достаточно введения анестетиков. Часто препараты с анальгезирующим эффектом комбинируются с витаминами группы B, спазмолитиками, седативными средствами или средствами, способствующими восстановлению поврежденных тканей.

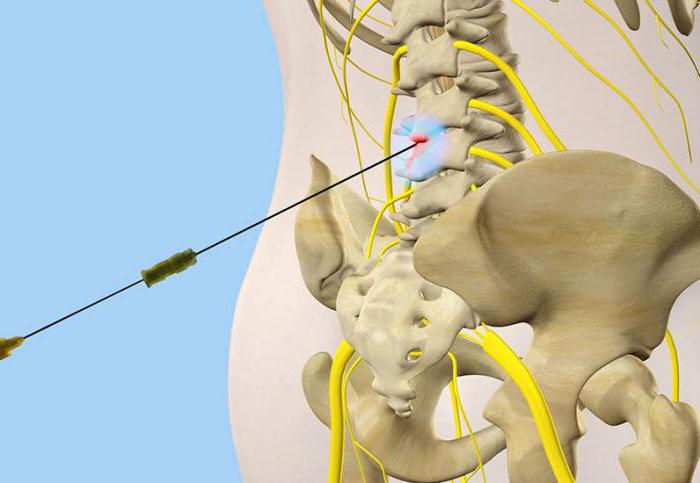
Эпидуральная (перидуральная)
Эпидуральные блокады применяются для облегчения острых, интенсивных болей, которые не поддаются другим методам лечения. Лекарственные препараты вводятся в эпидуральное пространство, что позволяет полностью «выключить» чувствительность в этой области. Анальгезирующий эффект процедуры при грыже поясничного отдела обусловлен несколькими факторами:
- сильным обезболивающим действием медикаментов;
- быстротой достижения максимальной концентрации активных веществ в области грыжевого выпячивания;
- рефлекторным воздействием на различные уровни нервной системы.
Метод регионарной анестезии считается одним из самых эффективных для снятия люмбаго. Однако эпидуральную блокаду должен проводить только квалифицированный специалист. Вблизи эпидурального пространства расположены множество чувствительных нервных окончаний, иннервирующих не только сегменты позвоночника, но и органы малого таза. Их повреждение может привести к серьезным неврологическим проблемам, таким как парезы с мышечной атрофией, угасание сухожильных рефлексов и трофические расстройства.

Преимущества и недостатки
Острый приступ люмбаго часто эффективно устраняется только с помощью медикаментозной блокады. Острая боль в пояснице не поддается лечению ни нестероидными противовоспалительными средствами, ни сильнодействующими анальгетиками. Основное преимущество процедуры — быстрый терапевтический эффект, который проявляется всего через несколько минут после введения инъекционных растворов. К положительным сторонам всех видов блокад относятся:
- минимальная инвазивность, что подразумевает незначительное повреждение кожи, подкожной клетчатки и мягких тканей в области грыжевого выпячивания;
- продолжительный обезболивающий эффект при комбинировании препаратов из разных клинико-фармакологических групп;
- возможность совместного введения анестетиков и глюкокортикостероидов с препаратами для этиотропного лечения.
Иногда ошибочно полагают, что блокады не имеют системных побочных эффектов благодаря целенаправленному воздействию препаратов на источник боли. Однако это не совсем так. Некоторые лекарства проникают в кровоток и могут влиять на внутренние органы. Поэтому использование глюкокортикостероидов, которые могут негативно воздействовать на мягкие, хрящевые и костные ткани, должно быть ограничено. У блокад есть и другие недостатки:
- болезненность при введении иглы, если не применяются местные анестетики;
- риск повреждения спинномозговых корешков, мышц, связок и кровеносных сосудов;
- кратковременный эффект обезболивания при использовании только анестетиков.
Важно отметить, что блокада направлена исключительно на устранение симптомов, а не на уменьшение размеров грыжевого выпячивания в поясничной области. Еще одним недостатком процедуры является риск инфицирования тканей через прокол в коже, что может значительно осложнить течение заболевания.
Необходимое обследование перед проведением процедуры
Перед началом лечения обязательно проводится тестирование для выявления возможных аллергических реакций на компоненты препарата. У пациентов часто наблюдается гиперчувствительность не к основным активным веществам, а к консервантам или стабилизаторам. В таких случаях лекарственные средства заменяются. Также могут применяться альтернативные методы для облегчения острой боли.
Во время процедуры врач использует специализированное оборудование для контроля своих действий. Однако предварительное обследование пациента также имеет большое значение. Наиболее информативным методом является магнитно-резонансная томография (МРТ). На снимках четко отображается грыжевое выпячивание, его форма и размеры. Важно учитывать тип смещения межпозвонковых дисков: дорзальное, латеральное, фораминальное или боковое. С помощью МРТ можно оценить состояние кровеносных сосудов, мышечной ткани и спинномозговых корешков, что позволяет точно рассчитать дозировки препаратов и при необходимости скорректировать терапевтический план.
Подготовка к блокаде
Перед проведением блокады врач осматривает кожу и подкожные ткани на наличие невусов, воспалительных процессов, жировиков и липом. Тщательное пальпаторное обследование помогает определить оптимальное место для введения иглы. Пациенту объясняются принципы процедуры, ее этапы и ожидаемые результаты.
Процесс медикаментозной блокады проходит в специально оборудованном процедурном кабинете. Соблюдение асептики играет ключевую роль в предотвращении осложнений. Подготовка может проводиться как в процедурном кабинете, так и в перевязочной, в зависимости от ситуации.
Если пациент проявляет чрезмерную эмоциональность, испытывает страх или у него наблюдаются признаки вегетативно-сосудистой лабильности, для снижения нервного напряжения могут быть использованы транквилизаторы, такие как Элениум, Феназепам или Седуксен. Для предотвращения аллергических реакций рекомендуется применение антигистаминных препаратов, например, Пипольфена.
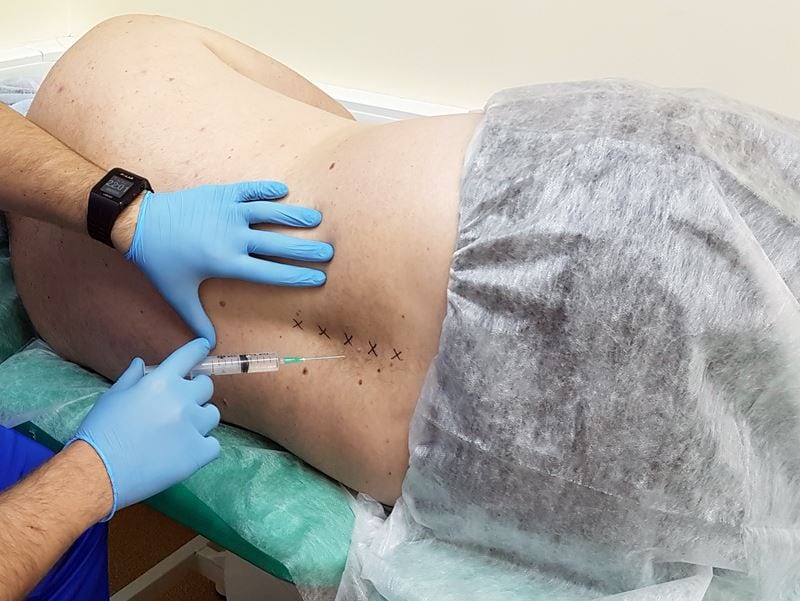
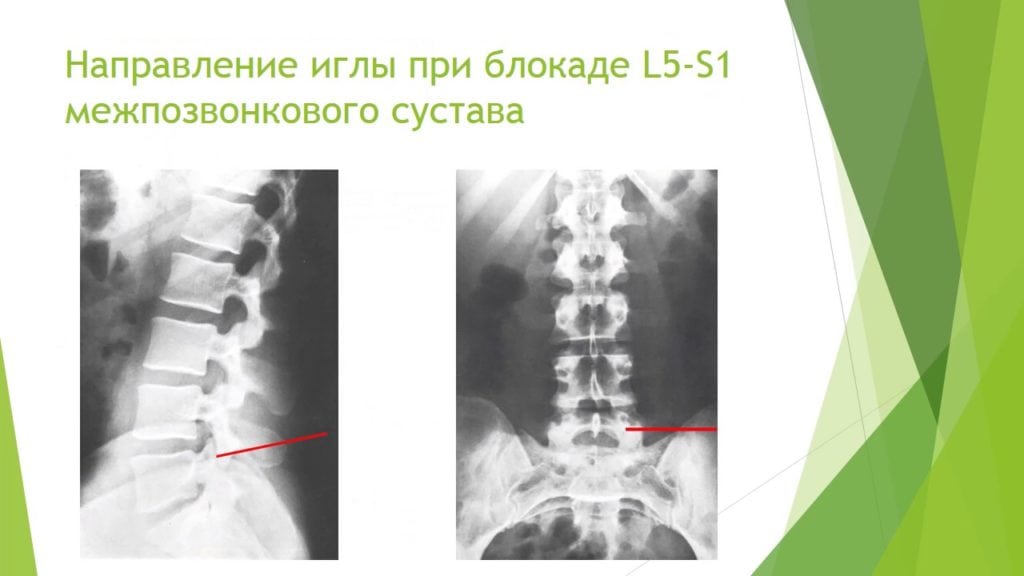
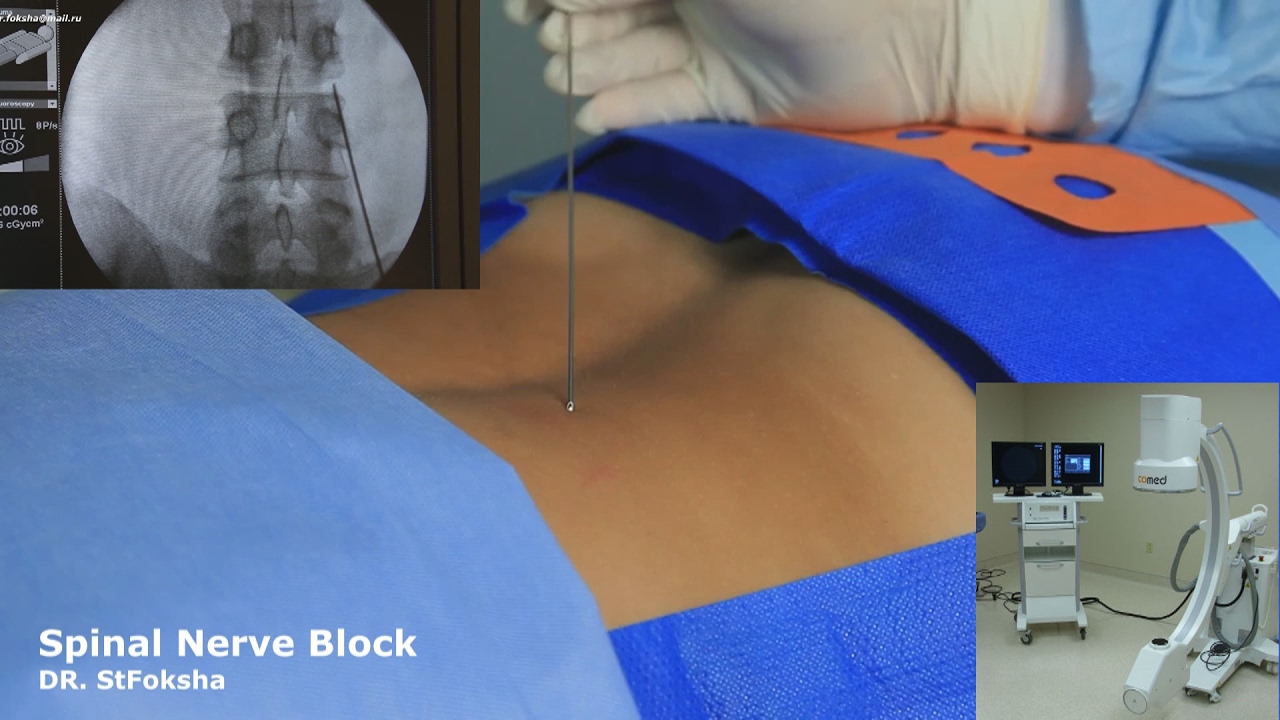
Как проводится блокада на пояснице
Пациента просят лечь на живот и расслабиться. Кожу в области поясницы обрабатывают антисептическими растворами, при необходимости применяют местные обезболивающие средства. После появления легкой «лимонной корки» на коже врач выполняет прокол и начинает вводить иглу, отступая от остистых отростков. По мере углубления иглы вводится часть препарата. Когда игла касается остистого отростка, её немного отодвигают назад, и оставшуюся часть инъекционного раствора вводят.
На заключительном этапе процедуры врач аккуратно извлекает иглу и обрабатывает кожу спиртосодержащими антисептиками. Пациент остается под наблюдением медицинского персонала на несколько часов, после чего может отправиться домой.
Продолжительность действия блокады
Длительность анальгезирующего эффекта зависит от типа медикаментозной блокады. Наибольшее обезболивание достигается при эпидуральной анестезии, так как лекарство вводится непосредственно в пораженные ткани, блокируя передачу болевых импульсов. Разные анестетики имеют различную продолжительность действия:
- Новокаин — 1-2 часа;
- Лидокаин — около 3 часов;
- Бупивакаин — до 5 часов.
Для продления анальгезирующего эффекта применяются специальные препараты. Чаще всего используются глюкокортикостероиды, которые могут увеличить длительность действия анальгетиков до 2-3 недель.
Противопоказания
Медикаментозные блокады при грыжах поясницы не рекомендуется проводить при наличии инфекционно-воспалительных процессов в организме. К противопоказаниям для этой процедуры относятся серьезные заболевания сердечно-сосудистой системы, острые и хронические формы почечной и печеночной недостаточности. Лечение запрещено также при нарушениях свертываемости крови, низком артериальном давлении, эпилепсии, лихорадке и в период беременности.
Возможные осложнения
Риск осложнений сохраняется даже при выполнении блокады опытными специалистами с соблюдением всех норм асептики. Возможные нежелательные эффекты во время или после процедуры обезболивания включают:
- инфицирование мягких тканей в месте прокола, а в некоторых случаях — и спинномозговых оболочек;
- повреждение иглой соединительных тканей — связок, мышц, чувствительных нервных окончаний и кровеносных сосудов;
- кровотечения;
- возникновение местных или системных аллергических реакций.
Также могут возникнуть осложнения, связанные с применяемыми препаратами, чаще всего глюкокортикостероидами. Эти гормональные средства могут повреждать хрящевые ткани межпозвонковых дисков, которые уже подверглись разрушению.
Стоимость вмешательства
В частных медицинских учреждениях Москвы цена эпидуральной блокады колеблется от 3000 до 5000 рублей за процедуру. Паравертебральное обезболивание стоит от 1500 до 2000 рублей.
Реабилитация после блокады
Реабилитация после медикаментозной блокады при грыже поясничного отдела позвоночника играет ключевую роль в восстановлении функции позвоночника и предотвращении рецидивов болевого синдрома. После проведения блокады, которая может включать введение анестетиков и кортикостероидов, пациенту необходимо следовать определённым рекомендациям для достижения максимального эффекта от процедуры.
Первоначально, в первые 24-48 часов после блокады рекомендуется соблюдать покой. Это означает ограничение физической активности и избегание тяжелых нагрузок на позвоночник. Важно дать организму время для восстановления и минимизировать риск повторного возникновения боли.
В течение первых нескольких дней после процедуры может наблюдаться временное облегчение боли, что является положительным признаком. Однако, несмотря на это, важно не забывать о необходимости постепенного возвращения к физической активности. Врач может рекомендовать легкие упражнения на растяжку и укрепление мышц спины, которые помогут поддерживать гибкость и силу позвоночника.
Физиотерапия также может быть важной частью реабилитационного процесса. Специалисты могут предложить различные методы, такие как ультразвуковая терапия, магнитотерапия или электрофорез, которые способствуют улучшению кровообращения и уменьшению воспалительных процессов в области грыжи.
Кроме того, важно следить за осанкой и избегать длительного сидения в одной позе. Правильная осанка помогает снизить нагрузку на поясничный отдел и предотвращает возникновение новых болей. Использование ортопедических матрасов и подушек также может способствовать улучшению качества сна и общему состоянию позвоночника.
Врач может рекомендовать курс нестероидных противовоспалительных препаратов для контроля болевого синдрома и уменьшения воспаления. Однако, важно помнить, что эти препараты не должны использоваться длительное время без консультации с врачом.
Наконец, регулярные контрольные осмотры у врача помогут отслеживать процесс восстановления и при необходимости корректировать реабилитационную программу. Важно помнить, что каждый случай индивидуален, и подход к реабилитации должен быть адаптирован в зависимости от состояния пациента и его реакции на лечение.
Альтернативные методы лечения грыжи
Грыжа поясничного отдела позвоночника — это серьезное заболевание, которое может вызывать сильные боли и ограничение подвижности. В дополнение к медикаментозной блокаде, существуют и альтернативные методы лечения, которые могут помочь в управлении симптомами и улучшении качества жизни пациента.
Одним из таких методов является физиотерапия. Она включает в себя различные процедуры, такие как ультразвук, электрофорез и магнитотерапия, которые помогают уменьшить воспаление и боль, а также способствуют восстановлению функций позвоночника. Физиотерапевт может разработать индивидуальную программу упражнений, направленных на укрепление мышечного корсета и улучшение гибкости.
Другим важным методом является мануальная терапия. Специалисты в этой области используют различные техники, чтобы восстановить нормальное положение позвонков и улучшить подвижность суставов. Мануальная терапия может помочь снять напряжение с мышц и улучшить кровообращение в области пораженного отдела позвоночника.
Акупунктура также является популярным альтернативным методом лечения. Этот метод основан на воздействии на определенные точки на теле с помощью игл, что может способствовать снятию болевого синдрома и улучшению общего состояния пациента. Исследования показывают, что акупунктура может быть эффективной в лечении хронической боли, связанной с грыжей.
Кроме того, многие пациенты обращаются к остеопатии, которая фокусируется на восстановлении баланса в организме через мануальные техники. Остеопаты работают с мягкими тканями, суставами и мышцами, что может помочь в облегчении боли и улучшении функциональности позвоночника.
Не стоит забывать и о важности психотерапии и методов релаксации. Хроническая боль может оказывать значительное влияние на психоэмоциональное состояние пациента, поэтому работа с психологом или использование техник медитации и йоги может помочь в управлении стрессом и улучшении общего самочувствия.
Важно отметить, что выбор альтернативных методов лечения должен осуществляться в сотрудничестве с врачом. Каждый случай индивидуален, и то, что подходит одному пациенту, может не подойти другому. Поэтому перед началом любого альтернативного лечения необходимо проконсультироваться с квалифицированным специалистом.
Отзывы пациентов о медикаментозной блокаде
Отзывы пациентов о медикаментозной блокаде при грыже поясничного отдела позвоночника варьируются в зависимости от индивидуального опыта и состояния здоровья. Многие пациенты отмечают значительное облегчение болевого синдрома после процедуры, что позволяет им вернуться к привычной жизни и улучшить качество жизни в целом.
Некоторые пациенты сообщают о быстром эффекте, который наступает в течение нескольких часов после блокады. Это связано с тем, что анестетики, используемые в составе блокады, быстро блокируют передачу болевых импульсов. Однако стоит отметить, что у некоторых людей эффект может быть менее выраженным или временным, что требует повторных процедур.
Важным аспектом является и то, что медикаментозная блокада не только облегчает боль, но и позволяет врачам провести более точную диагностику состояния пациента. Например, если после блокады боль не исчезает, это может указывать на необходимость дальнейшего обследования и коррекции лечения.
Некоторые пациенты выражают опасения по поводу возможных побочных эффектов и осложнений, связанных с процедурой. Хотя серьезные осложнения встречаются редко, важно, чтобы пациенты были информированы о возможных рисках, таких как инфекция, аллергические реакции или повреждение нервов. Большинство отзывов подчеркивают, что при правильном выполнении процедуры и соблюдении всех рекомендаций врача риск осложнений минимален.
Также стоит отметить, что многие пациенты отмечают важность психологического аспекта. Процедура блокады может вызывать страх и беспокойство, особенно у тех, кто ранее не сталкивался с инвазивными методами лечения. Поддержка со стороны медицинского персонала и объяснение всех этапов процедуры помогают снизить уровень тревожности и сделать процесс более комфортным.
В заключение, отзывы пациентов о медикаментозной блокаде при грыже поясничного отдела позвоночника в целом положительные. Большинство людей отмечают значительное улучшение состояния и уменьшение болевого синдрома, что позволяет им вернуться к активной жизни. Однако важно помнить, что каждый случай индивидуален, и результаты могут варьироваться в зависимости от множества факторов, включая степень грыжи, общее состояние здоровья и соблюдение рекомендаций врача.