Остеохондроз с корешковым синдромом представляет собой серьезное заболевание, которое затрагивает не только позвоночник, но и качество жизни пациента. В данной статье мы рассмотрим основные симптомы и признаки этого состояния, а также предложим эффективные схемы лечения для шейного, грудного и пояснично-крестцового отделов позвоночника. Понимание особенностей остеохондроза с корешковым синдромом поможет читателям своевременно распознать проблему и обратиться за медицинской помощью, что в свою очередь способствует более быстрому восстановлению и улучшению общего состояния здоровья.
Характерные особенности патологии
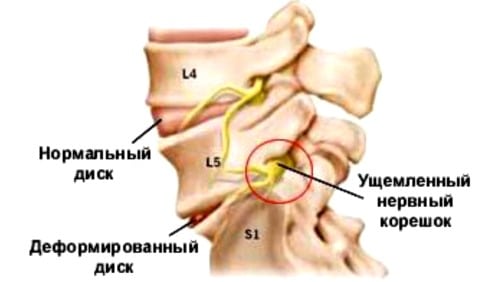
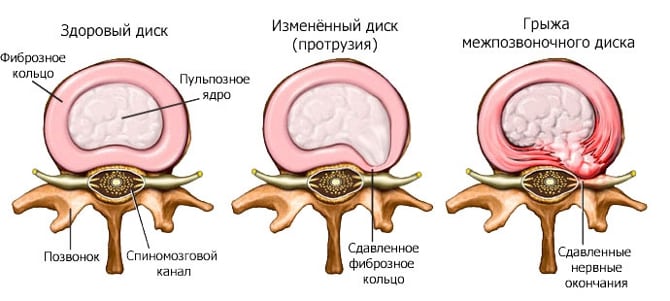
Корешковый остеохондроз — это финальная стадия длительного разрушительного процесса, затрагивающего межпозвонковые диски. Боль обычно возникает после поднятия тяжестей, перенесенных респираторных или кишечных инфекций, а также из-за резких и неуклюжих движений. В результате разрыва фиброзного кольца диск выходит за пределы, что приводит к образованию межпозвоночной грыжи, сжимающей спинномозговые корешки. Это вызывает корешковый синдром — набор симптомов, значительно ухудшающий качество жизни пациента.
Острые болевые ощущения могут возникать не только из-за травмирования спинномозговых корешков. Ситуацию усугубляют костные наросты и смещенный диск, которые сжимают окружающие мягкие ткани. Это приводит к усилению болевого синдрома и иногда к асептическому воспалению. Патогенез также осложняется дискалгией — болевыми ощущениями в области иннервации соответствующих корешков спинномозговых нервов.

Врачи отмечают, что остеохондроз с корешковым синдромом требует комплексного подхода к лечению. Основные симптомы включают боль в спине, иррадиирующую в конечности, онемение и слабость мышц. Для диагностики важно провести МРТ или рентген, чтобы определить степень поражения. Лечение обычно начинается с консервативных методов: назначаются противовоспалительные препараты, миорелаксанты и физиотерапия. Врач может рекомендовать мануальную терапию и лечебную физкультуру для укрепления мышечного корсета. В тяжелых случаях, когда консервативные методы не приносят облегчения, может потребоваться хирургическое вмешательство. Важно помнить, что своевременное обращение к специалисту и соблюдение рекомендаций врача значительно повышают шансы на успешное выздоровление.
Симптомы
Клинические проявления корешкового остеохондроза включают болевые ощущения, снижение рефлексов, частичное нарушение чувствительности и вегетативные расстройства. Боль, возникающая сразу после разрыва фиброзного кольца, может напоминать «прострел» или быть схожа с болями при воспалении мышц. Синдром формируется после появления межпозвоночной грыжи. Первоначально пациенты ощущают покалывание и онемение. Травма корешка приводит к нарушению иннервации, что может вызвать снижение или полное отсутствие температурной, тактильной и болевой чувствительности.
Со временем наблюдается ослабление мышц в области пораженного спинномозгового корешка. В тяжелых случаях может произойти их полная атрофия, что выражается в уменьшении размеров.
Корешковый остеохондроз делится на несколько типов в зависимости от места локализации поврежденных нервных окончаний:
- шейный;
- грудной;
- пояснично-крестцовый.
Однако часто в деструктивный процесс вовлекаются несколько спинномозговых нервных сплетений. В таких случаях у пациентов может быть диагностировано сочетанное поражение, например, шейно-грудной остеохондроз с корешковым синдромом. Для этой патологии характерна ярко выраженная симптоматика, включая признаки повреждения шейных и грудных позвонков и дисков, а также ущемления нескольких нервных окончаний.
| Симптомы остеохондроза с корешковым синдромом | Методы диагностики | Схема лечения |
|---|---|---|
| Боль в спине или шее | Рентгенография | Обезболивающие препараты (ибупрофен, диклофенак) |
| Иррадиация боли в конечности | МРТ или КТ | Физиотерапия (УВЧ, магнитотерапия) |
| Онемение или покалывание | Неврологическое обследование | Лечебная физкультура (ЛФК) |
| Слабость мышц | Электромиография | Массаж и мануальная терапия |
| Ограничение подвижности | УЗИ мягких тканей | Хирургическое вмешательство (в тяжелых случаях) |
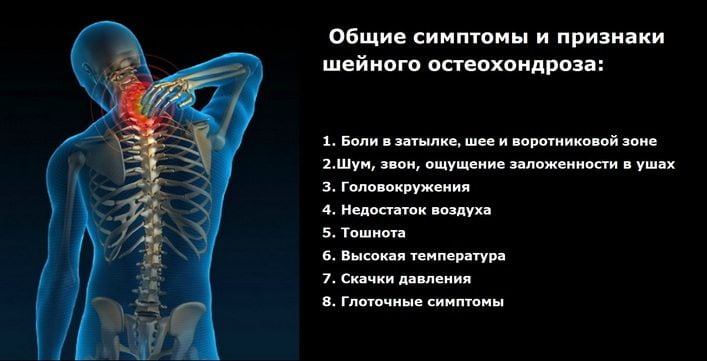
Шейный корешковый остеохондроз
Патология в данной области встречается редко из-за анатомических особенностей шейных позвонков. Этот участок позвоночника имеет крепкие связки, а диаметр межпозвоночных каналов сравнительно мал. Поэтому выпячивание межпозвоночного диска за пределы тела позвонка без разрыва фиброзного кольца (протрузия) наблюдается лишь в редких случаях.
Синдром возникает при заболеваниях шейного отдела позвоночника из-за сжатия артерии, которая снабжает спинномозговые корешки кислородом и питательными веществами. Компрессия этой артерии приводит к хронической гипоксии (недостатку кислорода в клетках), что вызывает повреждение нервных окончаний. Для шейной патологии характерны следующие симптомы:
-
симптом Нери — при лежачем положении, когда подбородок приводится к груди, возникает сильная боль;
-
симптом Дежерина — резкая боль появляется при кашле, чихании, громком смехе или даже при легком напряжении мышц;
- снижение чувствительности, которое может быть выявлено неврологом при нажатии и покалывании в области, иннервируемой поврежденными корешками.
Боль в шее при шейном корешковом остеохондрозе может иррадиировать в грудную клетку, плечи и предплечья. Часто пациенты на приеме у врача сообщают о болезненных ощущениях и онемении языка, нижней челюсти и кистей. Опасность данной патологии заключается в постепенном истощении трапециевидной, дельтовидной и подъязычных мышц.

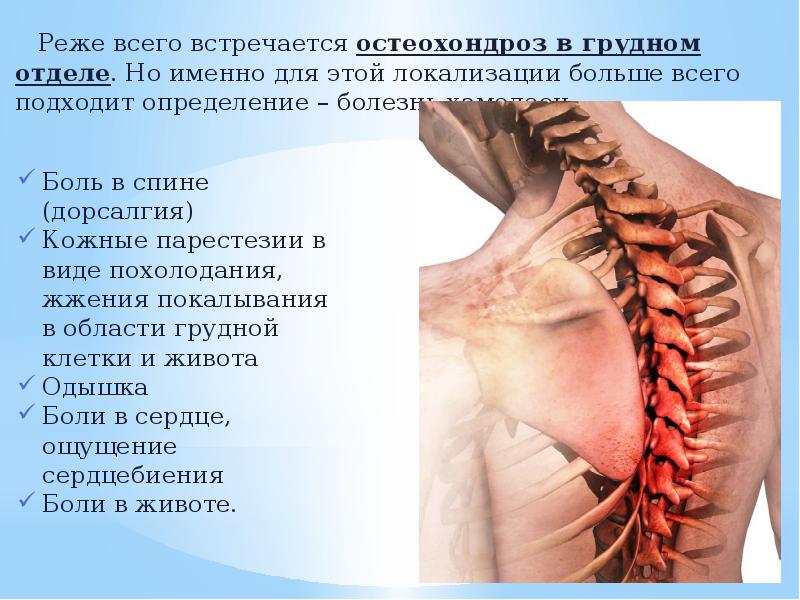
Грудной корешковый остеохондроз
Грудной остеохондроз с корешковым синдромом проявляется болями в паравертебральных зонах и нарушениями мышечного тонуса. В области пораженных нервных окончаний наблюдаются изменения чувствительности и ограничение подвижности.
У пациентов часто выявляются парезы, что означает снижение силы мышц, отвечающих за сгибание пальцев и кистей. Также может наблюдаться вовлечение симпатических структур рук в патологический процесс, что проявляется отечностью, похолоданием и увеличением потоотделения.
Характерным признаком данной патологии грудного отдела является спондилокоронарный синдром. У человека возникают сердечные боли при сгибании, разгибании туловища, а также при поворотах или наклонах. Устранить такие ощущения с помощью коронарорасширяющих препаратов довольно сложно.
https://youtube.com/watch?v=gv28forqPto
Пояснично-крестцовый корешковый остеохондроз
Межпозвоночная грыжа чаще всего возникает в поясничной области, вызывая резкие боли, известные как «прострелы». Человек может на несколько минут застыть в неподвижном состоянии, стараясь не делать глубоких вдохов. Высокая распространенность остеохондроза поясничного отдела с корешковым синдромом объясняется значительными нагрузками на межпозвоночные диски и позвонки во время ходьбы, а также относительной слабостью мышечного и связочно-сухожильного аппарата. Кроме того, диаметр отверстий, через которые проходят кровеносные сосуды, спинномозговые корешки и нервы, очень мал. Даже небольшая деформация может привести к повреждению этих структур.
Клинические проявления данной патологии включают:
- Боль в пояснице, иррадиирующая в стопы, голени, бедра и паховую область;
- Для уменьшения боли человек принимает вынужденное положение, например, слегка сгибает ноги;
- Поясничный корешковый остеохондроз часто сопровождается симптомом натяжения Ласега — боль усиливается при поднятии прямой ноги;
- Ущемление характеризуется симптомом Вассермана — интенсивность боли увеличивается при сгибании ноги в колене, когда человек лежит на животе.
Боль может быть непостоянной, проявляясь при резких движениях, переохлаждении или физической активности. Ее интенсивность варьируется: в начале она может быть острой и резкой, а затем становится ноющей, давящей и тупой.
https://youtube.com/watch?v=3ddKl_0WQtw
Лечение
Пациенту рекомендуется иммобилизация позвоночника, что подразумевает нахождение в горизонтальном положении на жесткой поверхности. Если воспалительных процессов нет, устранить ущемление можно с помощью сухого тепла: грелок, мешочков с горячей солью, согревающих мазей (например, Капсикам, Випросал, Финалгон), перцовых пластырей и горчичников.
В терапевтические схемы включаются физиотерапевтические процедуры, такие как фонофорез, электрофорез, ударно-волновая терапия и магнитотерапия. По рекомендации вертебролога или невролога может быть выполнено «сухое» или подводное вытяжение позвоночника.
Если острая боль, не поддающаяся медикаментозному лечению, продолжается 3-4 месяца, пациента готовят к операции по удалению межпозвоночной грыжи.
| Лекарства для терапии остеохондроза с корешковым синдромом | Фармакологическое действие |
|---|---|
| Нестероидные противовоспалительные препараты — Диклофенак, Нимесулид, Мелоксикам, Кетопрофен, Ибупрофен | Уменьшение интенсивности болевого синдрома и отечности, снятие воспалительных процессов |
| Миорелаксанты — Сирдалуд, Мидокалм, Баклосан, Толперизон | Расслабление спазмированных мышц, устранение ущемления |
| Препараты с витаминами группы B — Мильгамма, Комбилипен, Нейромультивит | Улучшение питания поврежденных тканей, восстановление иннервации |
При своевременном обращении к специалисту прогноз благоприятный. Будет организовано комплексное лечение с применением всех доступных методов. Такой подход помогает избежать необратимых осложнений и повторных болезненных эпизодов.
Диагностика остеохондроза с корешковым синдромом
Диагностика остеохондроза с корешковым синдромом является важным этапом в определении правильного подхода к лечению. Основные методы диагностики включают в себя клинический осмотр, инструментальные и лабораторные исследования.
Первоначально врач проводит клинический осмотр, в ходе которого оцениваются симптомы пациента, такие как боль, ограничение подвижности и неврологические нарушения. Важно выяснить, когда появились симптомы, их интенсивность и характер. Врач также может провести физикальное обследование, проверяя рефлексы, чувствительность и мышечную силу, что позволяет определить, какие именно корешки спинного мозга могут быть затронуты.
Для более точной диагностики применяются инструментальные методы. Наиболее распространенными из них являются:
- Рентгенография — позволяет выявить изменения в костной ткани, такие как остеофиты или сужение межпозвоночных дисков.
- Магнитно-резонансная томография (МРТ) — дает возможность получить детальное изображение мягких тканей, включая межпозвоночные диски, спинной мозг и корешки нервов. Это наиболее информативный метод для диагностики остеохондроза с корешковым синдромом.
- Компьютерная томография (КТ) — используется в случаях, когда МРТ невозможно, и позволяет оценить состояние костных структур.
Кроме того, могут быть назначены лабораторные исследования, такие как общий анализ крови и биохимические тесты, для исключения воспалительных заболеваний и других патологий, которые могут вызывать схожие симптомы.
Важно отметить, что диагностика остеохондроза с корешковым синдромом требует комплексного подхода. Врач должен учитывать не только результаты обследования, но и индивидуальные особенности пациента, такие как возраст, пол, уровень физической активности и наличие сопутствующих заболеваний. Это поможет составить наиболее эффективный план лечения и реабилитации.
Профилактика обострений
Профилактика обострений остеохондроза с корешковым синдромом играет ключевую роль в управлении заболеванием и улучшении качества жизни пациента. Основная цель профилактических мероприятий — минимизация риска рецидивов и обострений, которые могут привести к ухудшению состояния и необходимости более интенсивного лечения.
Одним из основных аспектов профилактики является регулярная физическая активность. Умеренные физические нагрузки способствуют укреплению мышечного корсета, что, в свою очередь, снижает нагрузку на позвоночник. Рекомендуются занятия лечебной физкультурой, плаванием и йогой, которые помогают улучшить гибкость и подвижность позвоночника. Важно избегать резких движений и тяжелых физических нагрузок, которые могут спровоцировать обострение.
Правильная организация рабочего места также имеет большое значение. Необходимо следить за тем, чтобы рабочая поверхность была на уровне локтей, а стул обеспечивал поддержку поясницы. Регулярные перерывы для разминки помогут избежать статической нагрузки на позвоночник. Если работа связана с длительным сидением, рекомендуется использовать ортопедические подушки и специальные стулья.
Контроль массы тела является еще одним важным аспектом профилактики. Избыточный вес создает дополнительную нагрузку на позвоночник, что может привести к ухудшению состояния. Сбалансированное питание, включающее достаточное количество витаминов и минералов, особенно кальция и витамина D, поможет поддерживать здоровье костей и суставов.
Важно также следить за осанкой в повседневной жизни. Правильная осанка помогает распределить нагрузку на позвоночник равномерно и предотвращает его деформацию. При длительном стоянии или сидении следует менять положение тела, чтобы избежать перенапряжения определенных групп мышц.
Психоэмоциональное состояние пациента также влияет на течение заболевания. Стресс и нервное напряжение могут способствовать обострению симптомов. Поэтому рекомендуется применять методы релаксации, такие как медитация, дыхательные упражнения и занятия хобби, которые помогают снизить уровень стресса.
Регулярные профилактические осмотры у врача помогут своевременно выявить возможные изменения в состоянии позвоночника и скорректировать лечение. Важно не игнорировать первые симптомы обострения и обращаться за медицинской помощью при появлении болей или дискомфорта.
В заключение, профилактика обострений остеохондроза с корешковым синдромом требует комплексного подхода, включающего физическую активность, правильную организацию рабочего пространства, контроль массы тела, заботу о психоэмоциональном состоянии и регулярные медицинские осмотры. Соблюдение этих рекомендаций поможет значительно улучшить качество жизни и снизить риск рецидивов заболевания.
Рекомендации по образу жизни и физической активности
Для успешного лечения остеохондроза с корешковым синдромом крайне важно обратить внимание на образ жизни и уровень физической активности. Правильные привычки могут значительно облегчить симптомы и улучшить общее состояние пациента.
1. Поддержание правильной осанки. Осанка играет ключевую роль в здоровье позвоночника. Необходимо следить за тем, чтобы спина была прямой, особенно при длительном сидении или стоянии. Используйте специальные ортопедические стулья или подушки, которые помогут поддерживать правильное положение тела.
2. Регулярные физические нагрузки. Умеренная физическая активность способствует укреплению мышечного корсета, что, в свою очередь, снижает нагрузку на позвоночник. Рекомендуются упражнения на растяжку, плавание, йога и пилатес. Эти виды активности помогают улучшить гибкость и укрепить мышцы спины.
3. Избегание длительного сидения. Если ваша работа связана с длительным сидением, старайтесь делать перерывы каждые 30-60 минут. Вставайте, делайте легкие упражнения или просто прогуливайтесь. Это поможет избежать застоя крови и уменьшит напряжение в мышцах спины.
4. Правильное поднятие тяжестей. При необходимости поднять тяжелый предмет, всегда сгибайте колени, а не спину. Держите груз близко к телу и старайтесь избегать резких движений, чтобы не травмировать позвоночник.
5. Сбалансированное питание. Правильное питание также играет важную роль в лечении остеохондроза. Убедитесь, что ваш рацион богат витаминами и минералами, особенно кальцием и витамином D, которые необходимы для здоровья костей. Употребляйте больше свежих овощей, фруктов, рыбы и молочных продуктов.
6. Контроль веса. Избыточный вес создает дополнительную нагрузку на позвоночник, что может усугубить симптомы остеохондроза. Поддержание здорового веса поможет снизить риск обострений и улучшить общее состояние.
7. Избегание стрессов. Стресс может негативно влиять на состояние мышц и обострять болевые ощущения. Практикуйте методы релаксации, такие как медитация, дыхательные упражнения или занятия хобби, которые приносят удовольствие.
Следуя этим рекомендациям, вы сможете значительно улучшить качество своей жизни и облегчить симптомы остеохондроза с корешковым синдромом. Однако перед началом любых физических упражнений или изменений в образе жизни обязательно проконсультируйтесь с врачом или специалистом по реабилитации.