Остеохондроз поясничного отдела позвоночника — распространенное заболевание, которое может значительно ухудшить качество жизни и вызвать сильные боли. Важным аспектом лечения этого недуга являются инъекционные препараты, которые помогают быстро снять воспаление, облегчить боль и восстановить подвижность. В данной статье мы рассмотрим эффективные уколы для лечения остеохондроза поясничного отдела, их преимущества и недостатки, а также представим список лучших препаратов, которые могут помочь в борьбе с этим заболеванием. Эта информация будет полезна как пациентам, так и врачам, стремящимся выбрать оптимальную терапию для своих пациентов.
Плюсы и минусы парентерального введения препаратов
Одним из ключевых достоинств инфекционных лекарственных форм является высокая биодоступность. Препараты могут вводиться различными способами: внутримышечно, внутривенно, подкожно, а также использоваться для терапевтических блокад. Независимо от метода введения, значительная часть активных веществ попадает в системный кровоток, достигая максимальной концентрации. Рассмотрим дополнительные преимущества лечения поясничного остеохондроза инъекциями:
- точность дозировки. Врач может быстро определить необходимые суточные и разовые дозы для конкретного пациента, не учитывая печеночный метаболизм или преобразование компонентов под воздействием пищеварительных ферментов и желудочного сока;
- снижение побочных эффектов. Заболевания желудочно-кишечного тракта затрудняют использование НПВС и глюкокортикостероидов. Хотя инъекции не полностью исключают токсическое воздействие на желудочную слизистую, они значительно уменьшают его выраженность;
- скорость достижения клинического эффекта. При парентеральном введении болевой синдром обычно уменьшается в течение нескольких минут.
К преимуществам инъекций при остеохондрозе поясничного отдела иногда относят их целенаправленность, то есть воздействие непосредственно на область боли и воспаления. Это справедливо только при введении препаратов в спазмированную мышцу или в область дисков и позвонков с дегенеративными изменениями. Если инъекция производится внутривенно, внутримышечно или подкожно, о целенаправленности говорить не стоит — активные вещества равномерно распределяются по всему организму.
Среди недостатков парентерального введения можно выделить травматичность, особенно если в терапевтическую схему включено несколько инъекционных препаратов.
Значительным минусом является необходимость регулярного посещения процедурного кабинета в течение курса лечения, который может длиться 2-3 недели. Вероятность местных или системных побочных эффектов при таком способе введения лекарств значительно возрастает.


Врачи отмечают, что эффективные уколы для лечения остеохондроза поясничного отдела позвоночника могут значительно улучшить качество жизни пациентов. Чаще всего используются кортикостероиды, которые помогают уменьшить воспаление и боль, а также анестетики, обеспечивающие быстрое облегчение симптомов. Врачами также рекомендуется применение препаратов, содержащих гиалуроновую кислоту, которые способствуют восстановлению хрящевой ткани и улучшению подвижности суставов.
Кроме того, специалисты подчеркивают важность индивидуального подхода к каждому пациенту. Выбор конкретного препарата и схемы лечения зависит от степени заболевания, наличия сопутствующих заболеваний и общего состояния здоровья. Важно, чтобы уколы проводились квалифицированным медицинским работником, что минимизирует риск осложнений и повышает эффективность терапии. Врачи также советуют сочетать инъекционное лечение с физиотерапией и лечебной физкультурой для достижения наилучших результатов.
Терапия остеохондроза с помощью инъекций
В ортопедии, неврологии и травматологии используется комплексный метод лечения. Пациентам с остеохондрозом поясничного отдела позвоночника назначают инъекции. Они помогают исправить разрушительные изменения в межпозвонковых дисках и позвонках, а также улучшают функциональную активность сосудистой и мышечной систем, а также связочно-сухожильного аппарата.
| Название укола | Действующее вещество | Показания и эффекты |
|---|---|---|
| Мидокалм | Толперизон | Снижение мышечного тонуса, облегчение боли |
| Диклофенак | Диклофенак натрия | Обезболивание, противовоспалительное действие |
| Ксефокам | Лорноксикам | Обезболивание, уменьшение воспаления |
| Тизанидин | Тизанидин | Расслабление мышц, облегчение спазмов |
| Гидрокортизон | Гидрокортизон ацетат | Противовоспалительное действие, уменьшение отека |
| Бупивакаин | Бупивакаин | Местное обезболивание, блокировка нервных импульсов |
Обезболивающие и противовоспалительные средства
При лечении острого болевого синдрома в пояснице первоочередными средствами являются нестероидные противовоспалительные препараты (НПВС). Эта категория включает лекарства с различными активными компонентами, однако многие из них доступны только в форме таблеток, капсул или для наружного применения. Поэтому врачи часто рекомендуют инъекционные растворы, которые оказывают минимальное токсическое воздействие на почки, печень и желудочно-кишечный тракт:
- Мовалис;
- Вольтарен;
- Диклофенак;
- Ортофен;
- Кеторолак.
Частое применение этих инъекционных обезболивающих при остеохондрозе поясничного отдела связано с их разнообразными фармакологическими эффектами. НПВС обладают антиэкссудативным, анальгезирующим, противовоспалительным и жаропонижающим действием. Использование этой группы препаратов позволяет эффективно решать задачи симптоматической терапии. После завершения курса инъекций пациентам может быть рекомендован прием НПВС в таблетированной форме.
За исключением Мовалиса, все перечисленные препараты являются неселективными. Их применение может привести к повреждению слизистой оболочки желудка и возникновению кровотечений. Для предотвращения таких осложнений рекомендуется использовать ингибиторы протонной помпы (Омепразол, Эзомепразол, Пантопразол, Рабепразол), которые снижают выработку желудочного сока.
Если НПВС не оказывают должного эффекта или установлена аутоиммунная природа заболевания (например, болезнь Бехтерева), либо остеохондроз осложнен остеоартрозом, назначаются глюкокортикостероиды. Эти синтетические аналоги гормонов коры надпочечников обладают сильным противовоспалительным и обезболивающим действием. Глюкокортикостероиды (Дипроспан, Дексаметазон, Флостерон) редко вводятся внутримышечно при остеохондрозе; в ортопедической практике чаще применяются внутрисуставные или околосуставные инъекции гормонов.
Препараты для расслабления скелетной мускулатуры
Для устранения мышечных спазмов пациентам рекомендуется парентеральное введение миорелаксантов. Интенсивный болевой синдром, указывающий на избыточное напряжение скелетной мускулатуры, немного ослабевает после применения нестероидных противовоспалительных средств (НПВС) или анальгетиков. Спазмы часто возникают из-за сжатия чувствительных нервных окончаний остеофитами (костными разрастаниями) или смещения поясничных позвонков, что усиливает защемление корешков. Для разрыва этого замкнутого круга в лечебный процесс включаются миорелаксанты. Рекомендуемые инъекции при остеохондрозе поясничного отдела позвоночника:
- Мидокалм;
- Калмирекс.
Эти препараты содержат миорелаксант центрального действия Толперизон и анестетик Лидокаин. В лечении дегенеративных заболеваний позвоночника хорошо зарекомендовал себя Баклофен, однако в нашей стране он доступен только в таблетированной форме. За границей можно найти его инъекционную версию — Габлофен.
Для снятия болезненных спазмов используется Мидокалм. Он расслабляет скелетные мышцы и обладает обезболивающим эффектом благодаря добавлению Лидокаина. У этого препарата есть ряд преимуществ по сравнению с другими миорелаксантами:
- при правильно подобранных дозах не вызывает мышечной слабости;
- в отличие от Баклофена, Мидокалм не оказывает седативного действия и не приводит к физической или психической зависимости.
Практически все миорелаксанты противопоказаны во время беременности, хотя у женщин остеохондроз часто обостряется в этот период из-за увеличивающейся матки. Для улучшения самочувствия применяются неизбирательные миорелаксанты, такие как Папаверина гидрохлорид, Дротаверин или его импортный аналог Но-шпа. Эти препараты расслабляют гладкую мускулатуру, включая матку, поэтому во время беременности необходимо тщательно рассчитывать дозировки.
Витаминные комплексы
Витаминотерапия играет важную роль в лечении поясничного остеохондроза. В этом процессе активно используются водорастворимые витамины группы B, такие как тиамин, пиридоксин и цианкобаламин. Их совместное применение помогает быстро устранить нарушения нервной проводимости, возникающие из-за воспалительных или дегенеративных изменений в опорно-двигательном аппарате. При остром течении остеохондроза витамины могут вводиться парентерально 1-3 раза в день. Для минимизации травмирования тканей пациентам рекомендуется использовать комбинированные препараты, содержащие пиридоксин, тиамин и цианкобаламин. Наиболее распространенные уколы при остеохондрозе поясничного отдела:
- Мильгамма;
- Комбилипен.
Эти препараты, помимо витаминов, содержат Лидокаин, который обладает выраженным анальгезирующим эффектом. Парентеральное введение Мильгаммы или Комбилипена обеспечивает комплексное клиническое воздействие: улучшается передача нервных импульсов в центральной нервной системе, ускоряются обменные процессы и регенерация соединительных тканей, а также нормализуется кровообращение в поврежденных дисках и позвонках.
Никотиновая кислота чаще всего назначается пациентам с шейным остеохондрозом, который может сопровождаться головокружениями из-за сжатия кровеносных сосудов. Однако этот витамин также полезен и при поясничной патологии, особенно при онемении конечностей. Никотиновая кислота способствует расширению артерий и капилляров, улучшая кровоснабжение пораженных тканей и обеспечивая их необходимыми питательными веществами и биологически активными компонентами.
Инфузии сосудистых лекарственных средств
Внутривенные инфузии часто применяются при шейном остеохондрозе и дегенеративных заболеваниях поясничного отдела. Их использование особенно оправдано в случаях, когда патология сопровождается радикулопатией. Это состояние возникает из-за сжатия спинномозговых нервов и проявляется острыми болями, онемением и покалыванием в области позвоночника. Наиболее распространенные препараты для лечения остеохондроза поясничного отдела включают:
- Трентал или его российский аналог Пентоксифиллин;
- Актовегин или Солкосерил;
- Берлитион.
Эти медикаменты обладают вазодилатирующим эффектом. Они расслабляют гладкую мускулатуру стенок сосудов благодаря выделению гистамина и гепарина из базофилов. В результате артерии и капилляры расширяются, что снижает риск образования тромбов. Актовегин и Берлитион являются ангиопротекторами, которые улучшают обменные процессы в костных, хрящевых и мягких тканях.
Хондропротекторы
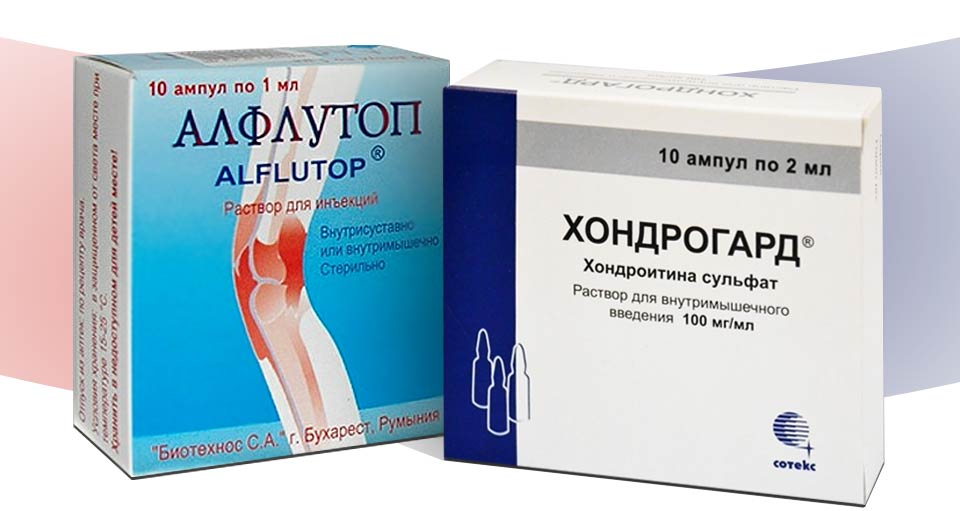
Курсовое использование хондропротекторов — единственный способ частичного восстановления поврежденных гиалиновых хрящей и предотвращения прогрессирования заболевания. Эффективность регенерации подтверждена клинически только для сульфата хондроитина, а также сульфата и гидрохлорида хондроитина. Эти компоненты могут быть синтетического или натурального происхождения. Например, инъекционный раствор Алфлутоп содержит хондроитин, извлеченный из тканей различных видов рыб.
Применение хондропротекторов особенно важно при осложнении остеохондроза спондилоартрозом, когда дегенеративные изменения затрагивают фасеточные суставы. В аптечной сети доступны несколько хондропротекторов в форме инъекций:
- Алфлутоп;
- Хондролон;
- Дона;
- Румалон;
- Хондрогард;
- Хондроитин-Акос;
- Мукосат.
Для терапии поясничного остеохондроза хондропротекторы могут применяться различными методами. Внутримышечные инъекции не всегда эффективны из-за их неспецифического воздействия. Ортопеды и травматологи рекомендуют паравертебральное (вокруг позвоночника) или периартикулярное (в области болевых точек) введение препаратов.
Случаи, когда пациенты обращаются в аптеку и по рекомендации фармацевта покупают обезболивающие инъекции, довольно распространены. Однако такое «лечение» поясничного остеохондроза может привести к ухудшению состояния, усугубляя дегенеративно-деструктивные изменения. Уколы анальгетиков могут временно снять сильную боль, но не влияют на воспалительный процесс, отек и спазмы скелетной мускулатуры. Лечение поясничного остеохондроза должно проводиться строго по назначению врача.

Методы диагностики перед назначением инъекций
Перед тем как назначить инъекции для лечения остеохондроза поясничного отдела позвоночника, необходимо провести тщательную диагностику. Это позволит не только подтвердить диагноз, но и определить степень заболевания, а также исключить возможные противопоказания к применению инъекций.
Первым этапом диагностики является сбор анамнеза. Врач должен выяснить, когда появились первые симптомы, как они прогрессируют, а также какие методы лечения уже применялись. Важно также узнать о наличии сопутствующих заболеваний, аллергий и принимаемых медикаментах.
Следующим шагом является физикальное обследование. Врач проводит осмотр и пальпацию поясничной области, проверяет подвижность позвоночника, а также проводит тесты на наличие неврологических нарушений, таких как слабость в конечностях или изменения в рефлексах. Это помогает определить, насколько сильно остеохондроз влияет на нервные корешки и спинной мозг.
Для более точной диагностики часто назначаются инструментальные исследования. Наиболее распространенными методами являются:
- Рентгенография: Позволяет выявить изменения в структуре позвонков, такие как остеофиты, сужение межпозвоночных щелей и другие патологии.
- Магнитно-резонансная томография (МРТ): Это наиболее информативный метод, который позволяет получить детальные изображения мягких тканей, межпозвоночных дисков и нервных корешков. МРТ помогает выявить грыжи дисков, воспалительные процессы и другие изменения.
- Компьютерная томография (КТ): Используется для более детального изучения костных структур позвоночника, особенно если рентгенография не дала достаточной информации.
Кроме того, в некоторых случаях может потребоваться проведение электромиографии (ЭМГ) для оценки состояния нервов и мышц, а также ультразвуковое исследование для оценки состояния мягких тканей.
После завершения всех диагностических процедур врач анализирует полученные данные и принимает решение о целесообразности назначения инъекций. Важно учитывать не только результаты обследования, но и индивидуальные особенности пациента, его возраст, общее состояние здоровья и наличие хронических заболеваний.
Таким образом, комплексный подход к диагностике позволяет не только подтвердить диагноз остеохондроза, но и выбрать наиболее эффективные методы лечения, включая инъекционные препараты, которые помогут облегчить симптомы и улучшить качество жизни пациента.
Побочные эффекты и противопоказания инъекций
Инъекционные методы лечения остеохондроза поясничного отдела позвоночника, несмотря на свою эффективность, могут вызывать ряд побочных эффектов и имеют определенные противопоказания. Важно понимать, что каждая инъекция, будь то противовоспалительное средство, кортикостероид или другой препарат, может оказывать влияние на организм, и это влияние может быть как положительным, так и отрицательным.
Одним из наиболее распространенных побочных эффектов инъекций является местная реакция в месте введения препарата. Это может проявляться в виде покраснения, отека, болезненности или зуда. Обычно такие реакции являются временными и проходят самостоятельно в течение нескольких дней.
Кроме того, применение кортикостероидов может привести к системным побочным эффектам, таким как повышение уровня сахара в крови, задержка жидкости, увеличение веса и изменения в настроении. Длительное использование таких препаратов может также вызывать остеопороз и другие серьезные осложнения.
Некоторые пациенты могут испытывать аллергические реакции на компоненты инъекционных препаратов. Симптомы аллергии могут варьироваться от легких (кожный зуд, сыпь) до тяжелых (анафилаксия), что требует немедленного медицинского вмешательства.
Среди противопоказаний к инъекционному лечению остеохондроза можно выделить следующие: наличие инфекционных заболеваний в области инъекции, тяжелые заболевания печени или почек, а также сердечно-сосудистые заболевания. Беременность и лактация также могут стать основанием для отказа от инъекционного лечения, так как безопасность многих препаратов в этих состояниях не была должным образом изучена.
Важно отметить, что перед началом инъекционного лечения необходимо провести полное медицинское обследование и проконсультироваться с врачом. Специалист должен оценить все риски и преимущества, а также подобрать наиболее подходящий метод лечения, учитывая индивидуальные особенности пациента.
Таким образом, инъекционные методы лечения остеохондроза поясничного отдела позвоночника могут быть эффективными, однако важно учитывать возможные побочные эффекты и противопоказания, чтобы минимизировать риски и обеспечить безопасность пациента.
Рекомендации по реабилитации после инъекционного лечения
После проведения инъекционного лечения остеохондроза поясничного отдела позвоночника важно следовать определённым рекомендациям, чтобы обеспечить максимальную эффективность терапии и минимизировать риск рецидива заболевания. Реабилитация после инъекций включает в себя несколько ключевых аспектов, которые помогут восстановить функциональность позвоночника и улучшить общее состояние пациента.
1. Ограничение физической активности
В первые дни после инъекционного лечения рекомендуется ограничить физическую активность. Это связано с тем, что инъекции могут вызывать временное воспаление или отёк в области введения препарата. Избегайте подъёма тяжестей, резких движений и интенсивных тренировок, чтобы не усугубить состояние.
2. Постепенное возвращение к активности
После первых нескольких дней покоя можно начинать постепенно возвращаться к привычной физической активности. Начните с лёгких упражнений на растяжку и укрепление мышц спины. Это поможет улучшить кровообращение и ускорить процесс восстановления. Важно следить за своим состоянием и при появлении болей или дискомфорта немедленно прекратить занятия.
3. Физиотерапия
Физиотерапевтические процедуры могут значительно ускорить процесс реабилитации. Такие методы, как ультразвуковая терапия, магнитотерапия или электрофорез, помогают уменьшить воспаление, улучшить кровообращение и снять болевой синдром. Консультация с физиотерапевтом поможет подобрать наиболее подходящие процедуры для вашего случая.
4. Лечебная физкультура
Лечебная физкультура (ЛФК) является важным элементом реабилитации. Специально подобранные упражнения помогут укрепить мышцы спины и живота, что в свою очередь снизит нагрузку на позвоночник. Занятия ЛФК должны проводиться под руководством квалифицированного специалиста, чтобы избежать травм и достичь максимального эффекта.
5. Правильная осанка и ergonomics
Обратите внимание на свою осанку в повседневной жизни. Правильное положение тела при сидении, стоянии и подъёме тяжестей поможет снизить нагрузку на поясничный отдел. Используйте эргономичную мебель и следите за тем, чтобы рабочее место было организовано так, чтобы минимизировать риск возникновения болей в спине.
6. Контроль за весом
Избыточный вес может значительно увеличивать нагрузку на позвоночник, что может привести к ухудшению состояния. Следите за своим рационом и старайтесь поддерживать здоровый вес. Правильное питание, богатое витаминами и минералами, также способствует восстановлению тканей и укреплению организма.
7. Регулярные осмотры у врача
После инъекционного лечения важно регулярно посещать врача для контроля состояния позвоночника. Это позволит своевременно выявить возможные осложнения и при необходимости скорректировать лечение. Врач может рекомендовать дополнительные методы терапии или обследования для оценки динамики заболевания.
Следуя этим рекомендациям, пациенты могут значительно повысить эффективность инъекционного лечения остеохондроза поясничного отдела и улучшить качество своей жизни. Реабилитация требует времени и терпения, но она является важным шагом на пути к полному восстановлению.