Воспалительные заболевания плечевого сустава представляют собой серьезную медицинскую проблему, которая может значительно ухудшить качество жизни и ограничить физическую активность. В данной статье мы рассмотрим основные заболевания, приводящие к воспалению плечевого сустава, а также их характерные симптомы и методы лечения. Понимание этих аспектов поможет читателям своевременно распознать проблему и обратиться за медицинской помощью, что в свою очередь способствует более эффективному лечению и восстановлению функции сустава.
Причины воспаления плечевого сустава
Воспаление плечевого сустава (ПС) обычно возникает из-за травм, интенсивных физических нагрузок или спортивных тренировок. Чаще всего на это недомогание жалуются грузчики, строители, профессиональные атлеты и люди, занимающиеся монотонной ручной работой. Воспалительный процесс реже развивается из-за переохлаждения или на фоне других заболеваний.
Заболевания, способные вызывать воспаление в области ПС:
- ревматоидный артрит;
- микрокристаллические артропатии;
- хронический деформирующий остеоартроз;
- системные болезни соединительной ткани;
- аллергические и аутоиммунные расстройства;
- ревматизм;
- псориаз;
- туберкулез;
- сахарный диабет;
- заболевания щитовидной железы;
- кишечные и урогенитальные инфекции.
Хронические боли в плече не всегда связаны с проблемами самого плечевого сустава. В некоторых случаях они могут указывать на остеохондроз, плексит, фибромиалгию, заболевания органов грудной клетки, метастатические поражения костей и мягких тканей, а также на неврологические или психические расстройства.
Дискомфорт и скованность в области ПС могут быть первыми признаками ревматической полимиалгии. Это заболевание чаще встречается у женщин старше 50 лет и сопровождается болями в мышцах шеи, бедер и тазового пояса.

Врачи подчеркивают важность ранней диагностики воспалительных заболеваний плечевого сустава для успешного лечения. Они отмечают, что своевременное обращение к специалисту позволяет избежать хронических форм болезни и минимизировать риск осложнений. Врачи рекомендуют использовать комплексный подход, включающий физикальное обследование, рентгенографию и МРТ, что помогает точно определить степень воспаления и его причины.
Лечение, по мнению специалистов, должно быть индивидуализированным и может включать как медикаментозную терапию, так и физиотерапию. Врачи акцентируют внимание на необходимости реабилитационных мероприятий, которые способствуют восстановлению функции сустава и предотвращению рецидивов. Важно, чтобы пациенты следовали рекомендациям врачей и не игнорировали симптомы, что поможет сохранить здоровье и активность на долгие годы.
Воспалительные заболевания плеча
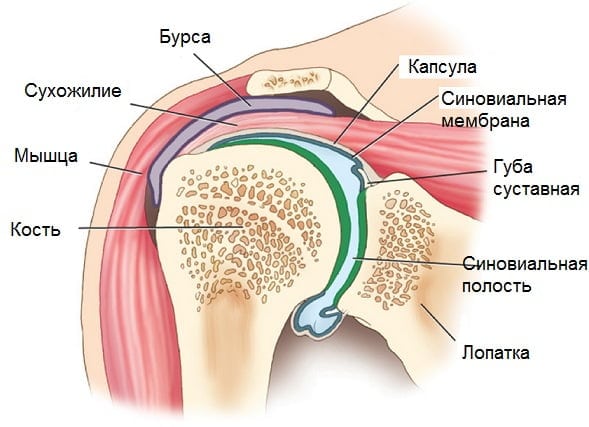
Каждый сустав в нашем организме имеет уникальные анатомические и физиологические характеристики, выполняет специфические функции и способен выдерживать определенные нагрузки. Поэтому каждый сустав в разной степени подвержен различным заболеваниям. Например, в коленном суставе часто происходят разрывы менисков и связок, в тазобедренном суставе может развиваться деформирующий остеоартроз, а в первом плюсне-фаланговом суставе нередко возникает подагрический артрит.
Плечевой сустав также имеет свои характерные заболевания. Рассмотрим их подробнее.
| Метод диагностики | Описание | Применение в лечении |
|---|---|---|
| Рентгенография | Визуализация костных структур плеча | Определение наличия остеофитов, переломов |
| УЗИ (ультразвуковое исследование) | Оценка мягких тканей и суставной жидкости | Выявление воспаления, разрывов связок |
| МРТ (магнитно-резонансная томография) | Подробное изображение мягких тканей | Диагностика повреждений ротаторной манжеты |
| Артроскопия | Минимально инвазивная хирургическая процедура | Лечение повреждений и удаление воспалительных тканей |
| Анализ суставной жидкости | Определение наличия воспалительных клеток | Установление диагноза (например, подагра) |
| Физическая терапия | Упражнения и мануальная терапия | Укрепление мышц, улучшение подвижности |
| Медикаментозное лечение | НПВП, кортикостероиды | Снижение воспаления и боли |
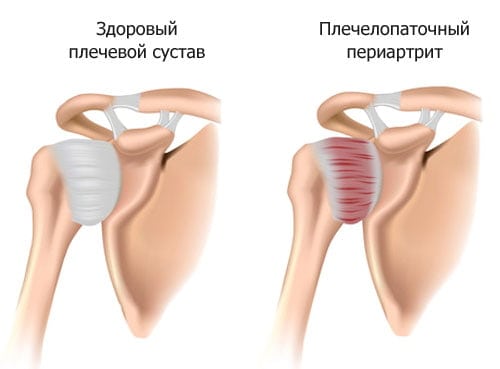
Плечелопаточный периартрит
Периартрит — это общее название для воспалительных процессов, затрагивающих параартикулярные ткани, такие как связки, сухожилия, мышцы и фиброзная часть суставной капсулы. При этом внутренние структуры плечевого сустава и его хрящи остаются неповрежденными и не воспаляются.
Плечелопаточный периартрит и шейный остеохондроз — наиболее распространенные причины болей в области плеча и шеи. Эти диагнозы ставятся 80% пациентов, впервые обратившихся к ортопеду.
Интересно, что еще в 1959 году J. Pender охарактеризовал плечелопаточный периартрит как «мусорную корзину». Многие эксперты сегодня считают этот термин слишком расплывчатым. Они полагают, что такой диагноз может вводить в заблуждение пациента. Врач, ставя его, может избегать дальнейших диагностических исследований, что не соответствует его профессиональным обязанностям.
Поэтому мы не будем углубляться в тему периартрита. Вместо этого подробно рассмотрим воспалительные процессы, затрагивающие каждую структуру плечевого сустава.

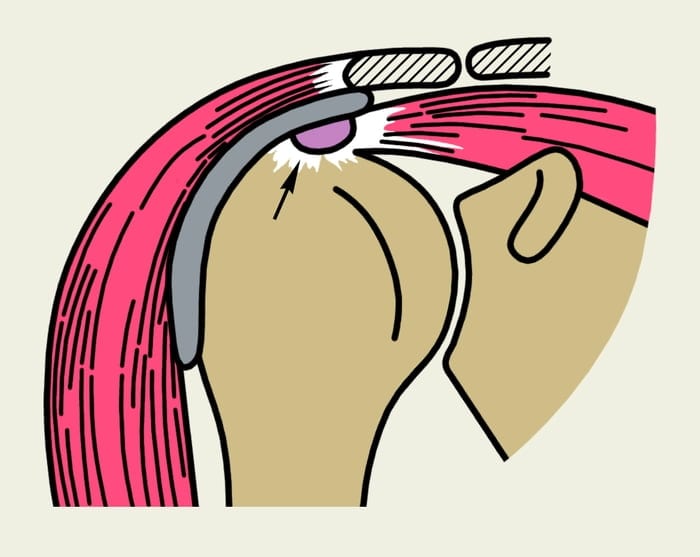
Надостный тендинит
Тендинитом называют воспаление сухожилий, расположенных рядом с плечевым суставом. В данном случае страдает сухожилие надостной мышцы. Со временем воспаление может затрагивать её оболочку, субакромиальную сумку, суставную капсулу и другие структуры.
Среди симптомов воспаления сухожилий плечевого сустава выделяют:
- интенсивные боли при поднятии руки вверх или её движении вперед;
- иррадиацию боли в наружную часть плеча и локтевой сустав;
- дискомфорт при попытке лечь на поражённую конечность;
- ощущение скованности и ограничение подвижности плеча;
- отсутствие повышения температуры и покраснения кожи в области сустава.
Воспаление сухожилия и его оболочки называется тендовагинитом. Это заболевание может протекать в острой или хронической форме. Длительное течение тендовагинита может привести к дегенеративным изменениям в сухожилии и даже его разрывам.
Неосложнённый тендинит хорошо поддаётся консервативному лечению. Прогноз в таких случаях обычно благоприятный. При правильном подходе к терапии пациент может полностью восстановиться в течение 1-2 недель.
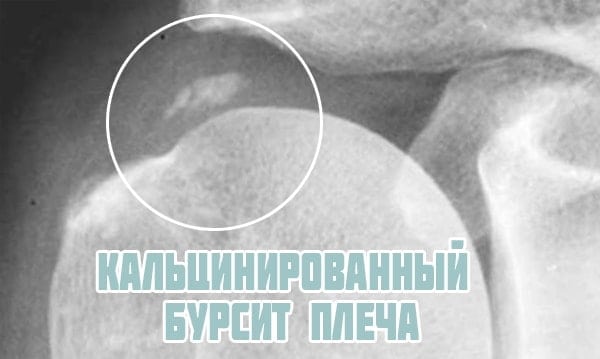
Хронический тендинит может вызвать кальцификацию сухожилия надостной мышцы. В этом случае, помимо болей и скованности, у человека возникает характерный хруст при движениях. Лечение кальцинирующего тендинита представляет собой сложную задачу, так как отложившиеся соли повреждают сухожилие и провоцируют обострения.

Субакромиальный бурсит
Для данной патологии характерно воспаление бурсы, расположенной под акромиальным отростком лопатки. Бурсит плечевого сустава проявляется ограничением подвижности и болевыми ощущениями при подъеме руки. При этом неприятные ощущения отсутствуют, и рука свободно свисает вдоль тела. Заболевание не приводит к мышечной слабости или атрофии.
Методы диагностики бурсита:
- симптом Нира. Проверяется путем пассивного сгибания руки, повернутой внутрь, в плечевом суставе. Если возникает кратковременная боль, это может указывать на субакромиальный бурсит;
- проба Нира. В субакромиальную бурсу вводят 10 мл 1% раствора Лидокаина. Увеличение силы и диапазона движений через несколько минут может свидетельствовать о наличии бурсита;
- проба Дауборна. Пациент медленно поднимает больную руку в фронтальной плоскости. Если при подъеме на 60-120 градусов возникает боль, это может указывать на воспаление субакромиальной бурсы.
Проба Дауборна помогает отличить субакромиальный бурсит от артроза акромиально-ключичного сустава. Остеоартрит может проявляться болезненными ощущениями при подъеме руки на 160-180 градусов.
Субакромиальный бурсит иногда путают с импиджмент-синдромом, связанным с повреждением вращательной манжеты плеча. Для этого состояния характерно ущемление мышечных сухожилий при активных движениях плечевого сустава. Чаще всего страдают мужчины, занимающиеся бодибилдингом и пауэрлифтингом, которые выбрали неправильный режим тренировок.
Адгезивный капсулит
При адгезивном капсулите поражаются суставная капсула и синовиальная оболочка плечевого сустава. Изначально изменения имеют воспалительный характер. Со временем капсулит приводит к сокращению капсулы и уменьшению её объема. В синовиальной полости образуются фиброзные спайки, которые значительно ограничивают активные и пассивные движения в плечевом суставе.
Патология чаще всего встречается у людей с сахарным диабетом. Интересно, что тщательный контроль уровня глюкозы в крови не влияет на частоту возникновения адгезивного капсулита. Исследования показывают, что основным фактором риска является длительность течения диабета. Это означает, что плечевой сустав страдает у тех, кто болеет дольше всего. Воспаление плечевого сустава у таких пациентов сложно поддается лечению.
Этапы развития адгезивного капсулита:
- Замораживание. Сначала возникают ночные боли, усиливающиеся при лежании на пораженной стороне. Постепенно ухудшается подвижность сустава. Эта фаза может длиться от 2,5 до 10 месяцев.
- Замороженное плечо. Боль постепенно уменьшается, но подвижность плечевого сустава остается ограниченной. Эта ситуация может наблюдаться в течение 4-12 месяцев. У пациентов с сахарным диабетом фаза может затянуться на 4-7 лет и более.
- Оттаивание. Начинается медленное улучшение состояния. В течение 1-2 лет функции плечевого сустава полностью восстанавливаются. Однако у 85% пациентов с сахарным диабетом оттаивание в капсуле не происходит.
Для описания патологических процессов в плечевом суставе при капсулите врачи часто используют термин «замороженное плечо». Он точно отражает основные симптомы заболевания – скованность и резкое ограничение движений в плечевом суставе.
Синовит
Данная патология характеризуется воспалением синовиальной оболочки, покрывающей внутреннюю поверхность сустава. Синовит всегда сопровождается накоплением жидкости и обычно имеет неинфекционную природу, протекая в острой форме. Основные симптомы включают болевые ощущения, значительный отек и сглаженные контуры плечевого сустава.
Чтобы отличить синовит от других воспалительных заболеваний, можно использовать метод определения симптома флюктуации. Это сделать просто: осторожно сожмите плечевой сустав пальцами, а затем резко уберите руку. Если вы почувствуете легкий толчок, это указывает на наличие флюктуации и свидетельствует о накоплении жидкости внутри сустава.
Диагностика воспалительных заболеваний плечевого сустава
Опытные специалисты могут заподозрить наличие заболевания уже на этапе первичного осмотра пациента. В этом им помогают анамнестические данные, клинические проявления и диагностические тесты. Однако для точного определения диагноза врачу необходимы дополнительные методы исследования. Рассмотрим, какую роль они играют в диагностике заболеваний плечевого сустава.
Таблица 1. Основные методы диагностики
| Метод | Описание | Результаты |
| Рентгенография | Простой и доступный метод диагностики, позволяющий исключить повреждения костных структур, вывихи и переломы. Однако он не предоставляет информации о состоянии мягких тканей. | При остром воспалении плечевого сустава на рентгенограммах изменений, как правило, не наблюдается. У пациентов с адгезивным капсулитом и хроническим тендинитом могут выявляться остеопороз или кальцификация околосуставных тканей. |
| УЗИ | Неинвазивный метод, позволяющий оценить состояние мышц, связок, сухожилий, суставной капсулы, синовиальной оболочки, хрящей и костей. | Воспалительные процессы на УЗИ проявляются изменениями эхогенности структур плечевого сустава. При синовите в суставной полости можно обнаружить скопление жидкости. |
| Лечебно-диагностическая пункция | С помощью специального шприца из синовиальной полости берут жидкость для дальнейшего исследования различными методами. | Пункция применяется для диагностики синовитов, реже – артритов и артрозов. Она позволяет различать гнойное воспаление от асептического, геморрагического или фибринозного. |
| Артроскопия | Диагностическая процедура с использованием артроскопа, позволяющая визуализировать внутреннюю полость сустава. Артроскопия информативна для диагностики артритов и артрозов, но неэффективна при периартритах. | Во время исследования врачи могут обнаружить дегенеративные изменения хрящей. Артроскопия позволяет выявить спайки, фрагменты хрящевой ткани или инородные объекты в полости плечевого сустава. |
Воспаление плечевого сустава: основные принципы лечения
При воспалительных процессах рекомендуется обеспечить плечу полный покой. При необходимости его можно иммобилизировать с помощью фиксирующих устройств. В качестве медикаментозного лечения врачи чаще всего назначают нестероидные противовоспалительные средства (НПВС), такие как Диклофенак, Мовалис, Ибупрофен, Вольтарен и Кетопрофен. Для терапии инфекционного воспаления плечевого сустава также применяются антибиотики.
Для устранения выраженного воспаления активно используются лекарственные блокады. Они заключаются во введении кортикостероидов (например, Флостерон, Дипроспан) и местных анестетиков (таких как Лидокаин, Новокаин) в область вокруг сустава. Эти инъекции способствуют быстрому снятию воспаления и облегчению болевого синдрома в плече.
При поражении внутрисуставных структур препараты вводят непосредственно в синовиальную полость. При инфекционных артритах пациентам вводят антибиотики, при адгезивном капсулите – стероидные гормоны, а при серозно-фибринозном синовите – протеолитические ферменты, такие как Протеиназа и Гиалуронидаза.
Для лечения некоторых форм воспаления суставов плеча может потребоваться хирургическое вмешательство. Операция необходима при длительном адгезивном капсулите, тяжелом синовите и субакромиальном бурсите, которые не поддаются консервативной терапии.

Физиотерапевтические методы лечения
Физиотерапевтические методы лечения воспалительных заболеваний плечевого сустава играют важную роль в комплексной терапии и направлены на уменьшение боли, восстановление функции сустава и улучшение качества жизни пациента. Эти методы могут использоваться как самостоятельное лечение, так и в сочетании с медикаментозной терапией и хирургическими вмешательствами.
Существует несколько основных физиотерапевтических методов, которые применяются при воспалительных заболеваниях плечевого сустава:
- Ультразвуковая терапия: Этот метод основан на использовании высокочастотных звуковых волн, которые проникают в ткани и способствуют улучшению кровообращения, уменьшению отека и боли. Ультразвук также может стимулировать процессы регенерации тканей и ускорять заживление.
- Электротерапия: Применение электрических токов различной частоты и силы помогает уменьшить болевой синдром, улучшить мышечный тонус и восстановить функцию сустава. Наиболее распространенные методы включают транскраниальную магнитную стимуляцию, диадинамические токи и интерференционные токи.
- Магнитотерапия: Этот метод основан на воздействии магнитного поля на пораженные ткани, что способствует улучшению метаболических процессов, уменьшению воспаления и боли. Магнитотерапия может применяться как в стационарных условиях, так и в домашних условиях с использованием портативных аппаратов.
- Лазерная терапия: Лазерное излучение проникает в ткани и оказывает противовоспалительное, обезболивающее и регенерирующее действие. Лазерная терапия может быть использована для лечения острых и хронических воспалительных процессов в плечевом суставе.
- Грязелечение: Применение лечебных грязей, содержащих минералы и органические вещества, способствует улучшению кровообращения, снятию воспаления и боли. Грязевые аппликации могут быть использованы как в сочетании с другими методами, так и самостоятельно.
- Физическая реабилитация: Комплекс упражнений, направленных на восстановление подвижности и силы мышц плечевого сустава, является важной частью физиотерапевтического лечения. Специально подобранные упражнения помогают улучшить функциональное состояние сустава и предотвратить рецидивы заболевания.
Важно отметить, что выбор конкретного физиотерапевтического метода зависит от стадии заболевания, общего состояния пациента и наличия сопутствующих заболеваний. Перед началом физиотерапевтического лечения необходимо провести полное обследование и консультацию с врачом, чтобы определить наиболее эффективную и безопасную программу терапии.
Физиотерапия может значительно ускорить процесс выздоровления и улучшить качество жизни пациентов с воспалительными заболеваниями плечевого сустава, однако она должна проводиться под контролем квалифицированного специалиста для достижения наилучших результатов.
Хирургические вмешательства при тяжелых случаях
В случаях, когда консервативные методы лечения воспалительных заболеваний плечевого сустава оказываются неэффективными, а симптомы продолжают прогрессировать, может возникнуть необходимость в хирургическом вмешательстве. Хирургические методы применяются для устранения причин воспаления, восстановления функции сустава и облегчения болевого синдрома.
Существует несколько типов хирургических вмешательств, которые могут быть рекомендованы в зависимости от характера и степени повреждения плечевого сустава:
- Артроскопия: Это минимально инвазивная процедура, при которой через небольшие разрезы вводится артроскоп — тонкий инструмент с камерой. С его помощью врач может визуализировать внутреннюю структуру сустава, удалить воспаленные ткани, восстановить поврежденные связки и хрящи. Артроскопия часто используется для лечения таких состояний, как ротаторная манжета, бурсит и тендинит.
- Открытая операция: В случаях более серьезных повреждений, таких как разрывы связок или значительное разрушение суставного хряща, может потребоваться открытая операция. Это более травматичная процедура, которая требует большего времени на восстановление, но позволяет хирургу более тщательно оценить и восстановить структуру сустава.
- Суставная замена: В тяжелых случаях, когда сустав сильно поврежден и не подлежит восстановлению, может быть рекомендована частичная или полная замена плечевого сустава. Эта операция включает удаление поврежденных частей сустава и их замену искусственными компонентами. Замена сустава может значительно улучшить качество жизни пациента, уменьшив боль и восстановив подвижность.
- Синвэктомия: Это операция, направленная на удаление воспаленной синовиальной оболочки, которая может вызывать боль и ограничение движений. Синвэктомия может быть выполнена как открытым, так и артроскопическим методом.
Перед проведением хирургического вмешательства необходимо провести полное обследование пациента, включая рентгенографию, МРТ и другие диагностические процедуры, чтобы определить степень повреждения и выбрать наиболее подходящий метод лечения. Также важно обсудить с пациентом все возможные риски и преимущества операции.
После хирургического вмешательства пациенту обычно назначается реабилитационная программа, включающая физиотерапию и специальные упражнения для восстановления функции плечевого сустава. Восстановление может занять от нескольких недель до нескольких месяцев, в зависимости от сложности операции и индивидуальных особенностей пациента.
Таким образом, хирургические вмешательства при тяжелых случаях воспалительных заболеваний плечевого сустава могут значительно улучшить состояние пациента и вернуть его к активной жизни, однако они требуют тщательной диагностики и последующего наблюдения со стороны специалистов.
Реабилитация после лечения воспалительных заболеваний
Реабилитация после лечения воспалительных заболеваний плечевого сустава является важным этапом, который способствует восстановлению функции сустава, улучшению качества жизни пациента и предотвращению рецидивов. Процесс реабилитации должен быть индивидуализированным и учитывать степень воспалительного процесса, возраст пациента, его физическую активность и сопутствующие заболевания.
Первоначально реабилитация начинается с контроля боли и воспаления. На этом этапе могут применяться физиотерапевтические процедуры, такие как ультразвуковая терапия, магнитотерапия и электрофорез с противовоспалительными препаратами. Эти методы помогают уменьшить болевой синдром и отек, а также способствуют улучшению кровообращения в области плечевого сустава.
После купирования острых симптомов начинается активная фаза реабилитации, которая включает в себя:
- Упражнения на растяжение: Они направлены на восстановление подвижности сустава и предотвращение контрактур. Упражнения должны выполняться в медленном темпе, без резких движений, чтобы избежать повторного травмирования.
- Укрепляющие упражнения: После достижения достаточной подвижности в суставе, важно начать укрепление мышц, окружающих плечевой сустав. Это может включать в себя упражнения с собственным весом, эспандерами или легкими гантелями.
- Функциональные упражнения: Они направлены на восстановление привычной активности пациента. Это могут быть упражнения, имитирующие повседневные действия, такие как поднятие предметов, работа за столом и т.д.
Кроме того, важным аспектом реабилитации является обучение пациента правильной технике выполнения движений, что поможет избежать повторных травм и снизить нагрузку на плечевой сустав. Специалисты могут рекомендовать использование ортопедических средств, таких как бандажи или специальные накладки, которые помогут поддерживать сустав в правильном положении во время физической активности.
В процессе реабилитации также важно учитывать психологический аспект. Пациенты могут испытывать страх перед движением из-за боли или опасений повторной травмы. Психологическая поддержка и мотивация со стороны специалистов и близких людей играют ключевую роль в успешном восстановлении.
В заключение, реабилитация после лечения воспалительных заболеваний плечевого сустава требует комплексного подхода и может занимать от нескольких недель до нескольких месяцев. Важно, чтобы пациенты следовали рекомендациям врачей и не прерывали курс реабилитации, даже если симптомы значительно улучшились. Это поможет достичь максимального восстановления функции сустава и предотвратить возможные осложнения в будущем.