Разрушение тазобедренного сустава, или коксартроз, представляет собой серьезную проблему, которая может существенно повлиять на качество жизни человека. Это заболевание характеризуется постепенным износом хрящевой ткани, что приводит к болям, ограничению подвижности и, в конечном итоге, к инвалидности. В данной статье мы рассмотрим основные причины и стадии разрушения тазобедренного сустава, а также признаки и симптомы, которые помогут своевременно распознать проблему. Кроме того, мы обсудим современные методы лечения, включая медикаментозную терапию и эндопротезирование, что позволит читателям получить полное представление о возможностях борьбы с этим недугом и сохранить активность на долгие годы.
Почему разрушаются тазобедренные суставы
Тазобедренные суставы чаще всего начинают разрушаться в пожилом возрасте, когда восстановительные процессы замедляются, а разрушительные изменения ускоряются. Разрушение костных, хрящевых и мягких тканей может быть вызвано инфекциями, невоспалительными заболеваниями, травмами, генетической предрасположенностью и искривлением позвоночника.
Суставы повреждаются при таких заболеваниях, как ревматоидный, подагрический или псориатический артрит, особенно если лечение не является полноценным. Вероятность разрушения значительно увеличивается при наличии следующих заболеваний:
- болезнь Пертеса, связанная с нарушением кровоснабжения головки бедренной кости;
- врожденный вывих бедра или дисплазия тазобедренного сустава;
- переломы шейки бедра или костей таза, вывихи;
- некроз головки кости;
- гнойный артрит.
Эти заболевания могут привести к серьезному рецидивирующему состоянию — коксартрозу, который характеризуется постепенным и необратимым разрушением тазобедренного сустава. Лечение коксартроза является сложным и длительным, а прогноз на полное выздоровление часто неблагоприятен.
При коксартрозе суставная жидкость становится густой и вязкой. Изменение консистенции синовиальной жидкости приводит к высыханию поверхности гиалинового хряща, что вызывает потерю его гладкости и прочности. Трещины на хряще приводят к постоянному травмированию при движении, истончению хрящей и ухудшению состояния тазобедренного сустава. В дальнейшем кости начинают деформироваться, пытаясь адаптироваться к увеличенному давлению. Это ухудшает обмен веществ, что способствует прогрессированию разрушительных процессов и, в конечном итоге, атрофии мышц ноги.
К факторам, способствующим разрушению суставов, относятся высокие физические нагрузки, малоподвижный образ жизни, патологии позвоночника (кифоз, сколиоз), гормональные нарушения и проблемы с кровообращением.
Разрушение тазобедренного сустава представляет собой серьезную медицинскую проблему, которая может привести к значительным ограничениям в движении и ухудшению качества жизни. Врачи отмечают, что основными признаками данной патологии являются боль в области сустава, ограничение подвижности, хромота и отечность. Эти симптомы могут прогрессировать, что в конечном итоге приводит к необходимости хирургического вмешательства.
Тактика лечения зависит от степени разрушения сустава. В начальных стадиях возможно применение консервативных методов, таких как физиотерапия, медикаментозное лечение и использование ортопедических средств. Однако при значительном разрушении, особенно в случае остеоартрита, врачи рекомендуют оперативное вмешательство, включая эндопротезирование. Важно своевременно обращаться к специалисту, чтобы избежать серьезных осложнений и сохранить функциональность сустава.

Клиническая картина
Основные признаки разрушения тазобедренного сустава на ранних стадиях проявляются редко, но с развитием заболевания становятся более выраженными. Пациенты начинают испытывать сильные, постоянные боли в области паха и бедра, которые могут отдавать в колено, лодыжку, голеностоп и пояснично-крестцовую область. На приеме у ортопеда люди жалуются на ограничение подвижности. На начальной стадии коксартроза это ограничение временное и проходит через 1-2 часа. Человек может «расхаживаться», и в течение дня скованность движений его не беспокоит. Однако на третьем этапе дегенеративно-дистрофического процесса пациентам часто требуется трость или костыли для передвижения, а некоторые не могут самостоятельно перемещаться по комнате. Полная или частичная утрата подвижности сопровождается укорочением ноги и атрофией мышц бедра.
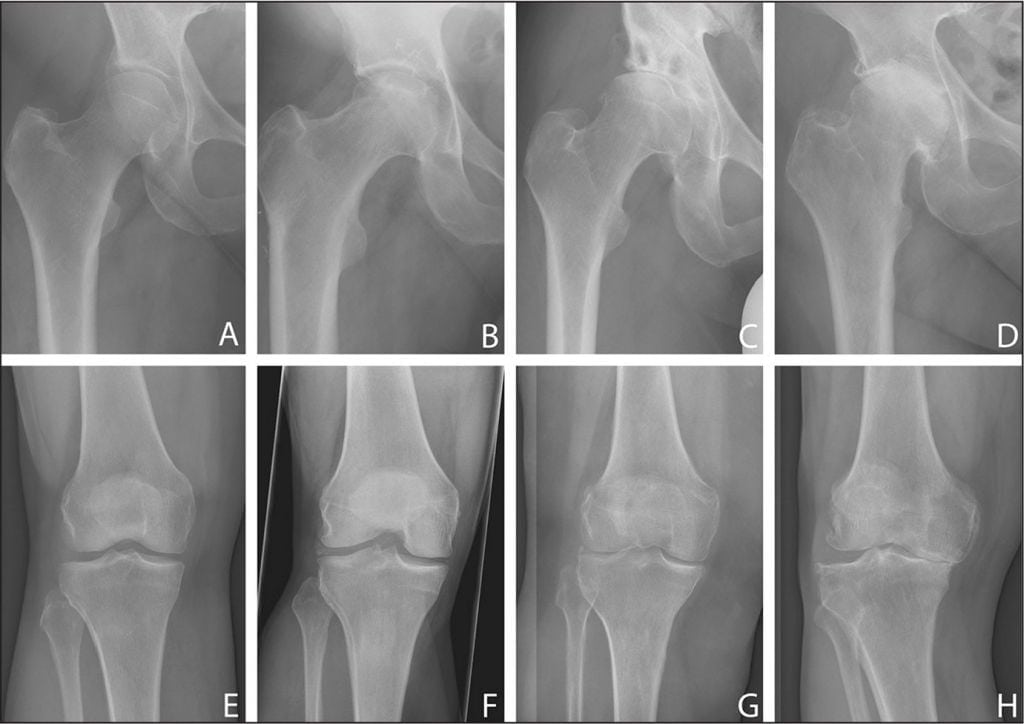
| Стадии разрушения тазобедренного сустава | Характерные симптомы и рентгенологические признаки |
| Первая | Боль появляется только после значительных физических нагрузок, таких как поднятие тяжестей, интенсивные тренировки или длительная ходьба. Дискомфорт ощущается непосредственно в суставе и не распространяется на другие области тела. Походка остается неизменной, мышечная слабость не наблюдается. На рентгеновских снимках видны костные разрастания на внутренних и наружных краях вертлужной впадины. |
| Вторая | Клинические проявления становятся более выраженными: боли становятся постоянными и интенсивными, возникают даже в состоянии покоя, отдавая в пах, колени и бедра. Человек начинает прихрамывать, стараясь избежать болевых ощущений при ходьбе. Объем движений уменьшается. Утром может наблюдаться отечность кожи над суставом. На рентгеновских снимках заметно уменьшение суставной щели, образование крупных костных разрастаний, увеличение головки бедренной кости, ее деформация и смещение вверх, а также неровные края. |
| Третья | Боли становятся острыми и пронизывающими, часто не утихают ни днем, ни ночью. Человек испытывает трудности с самостоятельным передвижением из-за атрофии мышц бедра, голени и ягодиц. Нога укорочена, поэтому при ходьбе пациент наклоняет корпус в сторону поврежденной конечности для поддержания равновесия. Смещение центра тяжести увеличивает нагрузку на сустав. На рентгеновских снимках видны множественные остеофиты, расширенная головка бедренной кости и значительное сужение суставной щели. |
| Признаки и симптомы | Опасности разрушения тазобедренного сустава | Тактика лечения |
|---|---|---|
| Боль в области бедра и паха | Ограничение подвижности | Консервативное лечение (обезболивание, физиотерапия) |
| Отек и покраснение в области сустава | Риск развития остеонекроза | Хирургическое вмешательство (артропластика, остеосинтез) |
| Хромота и затрудненная ходьба | Повышенный риск тромбообразования | Реабилитация и восстановление функции |
| Увеличение боли при движении | Хронические боли и дискомфорт | Медикаментозная терапия (противовоспалительные средства) |
| Неправильное положение ноги | Возможность инвалидности | Профилактика (упражнения, поддержание веса) |
Фармакологические препараты
Основные медикаменты для лечения коксартроза назначаются для облегчения симптомов. При первой степени тяжести используются таблетки и мази. Для уменьшения сильной боли при коксартрозе второй и третьей стадии применяются растворы для внутримышечных инъекций, а также проводятся параартикулярные, периартикулярные и интраартикулярные блокады.
https://youtube.com/watch?v=q_OgS2E3960

Устранение болей
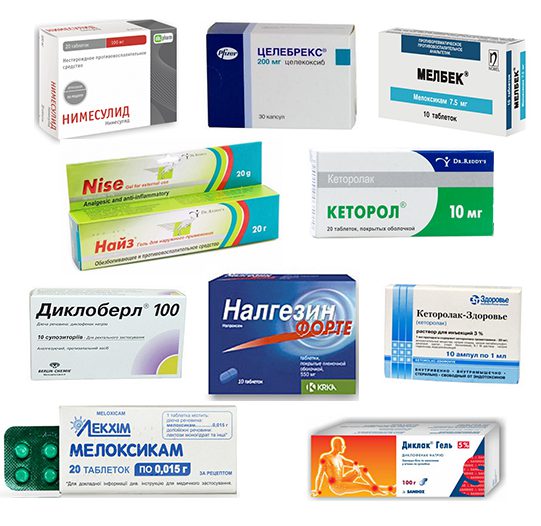
Для борьбы с болезненными ощущениями при разрушении тазобедренного сустава в первую очередь применяются нестероидные противовоспалительные препараты (НПВС). К ним относятся Пироксикам, Индометацин, Диклофенак, Кетопрофен и Ибупрофен. Однако НПВС не предназначены для длительного использования, так как их активные вещества могут негативно влиять на работу печени, почек и желудочно-кишечного тракта, а также мешать восстановлению хрящевых тканей.
Часто вместе с таблетированными формами назначают мази или гели на основе НПВС:
- Нурофен;
- Фастум;
- Кетонал;
- Финалгель;
- Найз.
Такой подход к лечению снижает нагрузку на организм и уменьшает риск повреждения внутренних органов. Обезболивающий эффект также можно достичь с помощью согревающих мазей, таких как Финалгон, Капсикам, Апизартрон и Наятокс. Их составы обладают местнораздражающим и отвлекающим действием, что способствует улучшению кровообращения.
Кроме того, раствор Меновазина и крем Эспол помогают расслабить скелетные мышцы и устранять болезненные спазмы.
Улучшение кровоснабжения сустава питательными веществами
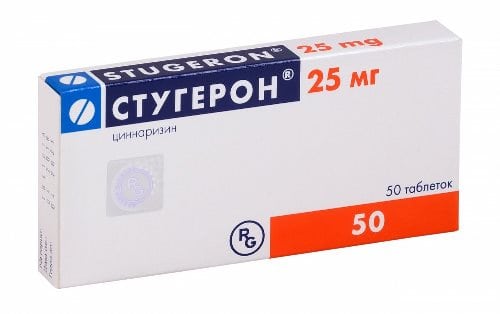
Для предотвращения разрушения тазобедренного сустава рекомендуется использовать препараты, улучшающие кровообращение в этой области. К таким средствам относятся Стугерон, Циннаризин, Трентал, Пентоксифиллин и Ксантинола никотинат. Курс лечения этими лекарствами помогает устранить нехватку питательных и биоактивных веществ, а также предотвращает спазмы мелких сосудов.
При необходимости в лечебные схемы могут быть добавлены миорелаксанты, такие как Мидокалм, Сирдалуд и Тизанидин. Эти препараты расслабляют поперечнополосатые мышцы и уменьшают интенсивность болевых ощущений.
В терапии заболеваний, связанных с разрушением тазобедренных суставов, обязательно применяются хондропротекторы, такие как Артра, Структум, Терафлекс, Алфлутоп и Дона. Основные активные компоненты этих средств — глюкозамин и (или) хондроитин — способствуют восстановлению поврежденных гиалиновых хрящей. Однако эффективность хондропротекторов наблюдается только при коксартрозе первой степени. Опытные ортопеды назначают их как в форме таблеток, так и в виде растворов для внутримышечных инъекций. На данный момент клинически не подтверждена способность хондроитина и глюкозамина проникать в тазобедренные суставы из мазей.
Немедикаментозное лечение
В лечении коксартроза применяются различные физиотерапевтические методы, такие как магнитотерапия, лазеротерапия и УВЧ-терапия. Однако тазобедренный сустав располагается глубоко, и эти процедуры не всегда дают ожидаемый результат. Чаще всего используется электрофорез, который позволяет доставлять молекулы лекарств в сустав под воздействием электрического тока. В рамках комплексного лечения пациентам рекомендуются:
- профессиональный массаж;
- аппаратная тракция и подводное вытяжение.
Эти процедуры укрепляют мышцы, увеличивают подвижность тазобедренного сустава и, в сочетании с медикаментозной терапией, помогают снизить нагрузку на головку бедренной кости и увеличить расстояние между ней и вертлужной впадиной.
При коксартрозе третьей степени консервативное лечение не применяется. Пациентам сразу предлагается операция — эндопротезирование, то есть установка искусственного тазобедренного сустава.
В большинстве случаев используется двухполюсный эндопротез, который заменяет как вертлужную впадину, так и головку бедренной кости. При незначительном разрушении сустава может быть установлен однополюсный протез, имитирующий головку бедра. Операция проводится под общим наркозом после тщательного обследования пациента. В период реабилитации рекомендуется кратковременный прием антибактериальных препаратов.
Эндопротезы высокого качества обеспечивают полное восстановление функций тазобедренного сустава, а их срок службы составляет от 10 до 20 лет.
Реабилитация после лечения
Реабилитация после лечения разрушения тазобедренного сустава является важным этапом, который способствует восстановлению функции сустава, улучшению качества жизни пациента и предотвращению возможных осложнений. Процесс реабилитации может варьироваться в зависимости от типа лечения (консервативного или хирургического), общего состояния здоровья пациента и наличия сопутствующих заболеваний.
Первоначально реабилитация начинается в стационаре, где пациент находится под наблюдением медицинского персонала. В этот период важно следить за состоянием сустава, контролировать уровень боли и предотвращать развитие тромбообразования. Врач может назначить обезболивающие препараты и антикоагулянты для снижения риска осложнений.
После выписки из больницы начинается амбулаторная реабилитация, которая включает в себя:
- Физиотерапию: Специальные упражнения помогают восстановить подвижность и силу мышц вокруг тазобедренного сустава. Физиотерапевт разрабатывает индивидуальную программу, которая может включать как активные, так и пассивные упражнения.
- Лечебную физкультуру: Упражнения, направленные на укрепление мышц, улучшение координации и равновесия, а также на восстановление функциональности сустава. Начинать следует с легких упражнений, постепенно увеличивая их интенсивность.
- Массаж: Массажные процедуры помогают улучшить кровообращение, снять напряжение и ускорить восстановление тканей. Массаж может быть выполнен как специалистом, так и самостоятельно, если это возможно.
- Использование ортопедических средств: В некоторых случаях может потребоваться использование тростей, ходунков или специальных стелек для облегчения передвижения и снижения нагрузки на сустав.
Важно отметить, что реабилитация должна быть комплексной и включать в себя не только физическую активность, но и психологическую поддержку. Пациенты могут испытывать страх перед движением или болью, поэтому работа с психологом или участие в группах поддержки могут оказать положительное влияние на процесс восстановления.
Кроме того, необходимо следить за питанием, так как правильный рацион способствует восстановлению тканей и укреплению костей. Важно включать в рацион продукты, богатые кальцием и витамином D, а также избегать избыточного потребления соли и сахара.
Реабилитация после разрушения тазобедренного сустава может занять от нескольких месяцев до года, в зависимости от степени повреждения и индивидуальных особенностей пациента. Регулярные контрольные осмотры у врача помогут отслеживать процесс восстановления и вносить необходимые коррективы в программу реабилитации.
В заключение, успешная реабилитация после лечения разрушения тазобедренного сустава требует комплексного подхода, терпения и настойчивости как со стороны пациента, так и со стороны медицинского персонала. Правильное выполнение всех рекомендаций и активное участие в процессе восстановления помогут вернуть пациента к полноценной жизни.
Профилактика разрушения тазобедренного сустава
Профилактика разрушения тазобедренного сустава является важной задачей, поскольку это заболевание может привести к значительным ограничениям в движении и ухудшению качества жизни. Существует несколько ключевых аспектов, которые помогут снизить риск развития данной патологии.
1. Поддержание здорового веса. Избыточный вес создает дополнительную нагрузку на суставы, включая тазобедренный. Снижение массы тела может существенно уменьшить риск разрушения хрящевой ткани и развития остеоартрита. Рекомендуется следить за рационом, включать в него больше овощей, фруктов, нежирного белка и цельнозерновых продуктов, а также избегать избыточного потребления сахара и насыщенных жиров.
2. Регулярная физическая активность. Умеренные физические нагрузки способствуют укреплению мышц, окружающих тазобедренный сустав, и улучшают его стабильность. Рекомендуются упражнения на растяжку, силовые тренировки и аэробные нагрузки, такие как плавание или ходьба. Важно избегать чрезмерных нагрузок и травм, поэтому перед началом новой программы тренировок стоит проконсультироваться с врачом или физиотерапевтом.
3. Правильная осанка и техника движений. Неправильная осанка и неаккуратные движения могут привести к травмам и износу суставов. Важно следить за тем, как вы сидите, стоите и поднимаете тяжести. Использование правильной техники при выполнении физических упражнений и повседневных задач поможет снизить риск повреждений.
4. Избежание травм. Травмы, такие как вывихи и переломы, могут значительно увеличить риск разрушения тазобедренного сустава. Для этого рекомендуется носить удобную обувь, избегать скользких поверхностей и использовать средства безопасности, такие как поручни и антискользящие коврики в доме.
5. Регулярные медицинские осмотры. Профилактические осмотры у врача помогут выявить ранние признаки заболеваний суставов. При наличии предрасполагающих факторов, таких как наследственность или ранее перенесенные травмы, важно проходить регулярные обследования и следовать рекомендациям специалиста.
6. Употребление витаминов и минералов. Некоторые витамины и минералы, такие как витамин D, кальций и омега-3 жирные кислоты, играют важную роль в поддержании здоровья суставов. Обогащение рациона этими веществами может помочь в профилактике разрушения тазобедренного сустава.
Соблюдение этих рекомендаций может значительно снизить риск разрушения тазобедренного сустава и улучшить общее состояние здоровья. Важно помнить, что профилактика всегда проще и эффективнее, чем лечение уже развившегося заболевания.
Психологические аспекты и поддержка пациентов
Разрушение тазобедренного сустава не только вызывает физическую боль и ограничение подвижности, но и оказывает значительное влияние на психологическое состояние пациента. Понимание и принятие своего диагноза, а также необходимость изменения образа жизни могут стать источником стресса и тревоги.
Пациенты, столкнувшиеся с разрушением тазобедренного сустава, часто испытывают чувство утраты, особенно если они были активными людьми до травмы или заболевания. Это может привести к депрессии, снижению самооценки и социальной изоляции. Важно отметить, что эмоциональное состояние пациента может значительно повлиять на процесс восстановления и реабилитации.
Поддержка со стороны близких и медицинских работников играет ключевую роль в преодолении психологических трудностей. Эмоциональная поддержка может включать в себя:
- Слушание и понимание переживаний пациента, что помогает ему выразить свои чувства и страхи.
- Обсуждение возможных вариантов лечения и реабилитации, что может снизить уровень тревожности и дать пациенту чувство контроля над ситуацией.
- Поощрение участия в группах поддержки, где пациенты могут обмениваться опытом и получать моральную поддержку от людей, столкнувшихся с аналогичными проблемами.
Психологическая помощь может включать в себя консультации с психотерапевтом, который поможет пациенту справиться с эмоциональными трудностями, связанными с его состоянием. Терапия может быть направлена на развитие навыков совладания со стрессом, управление тревожностью и депрессией, а также на восстановление уверенности в себе.
Кроме того, важно учитывать, что физическая активность, даже в ограниченных объемах, может положительно сказаться на психоэмоциональном состоянии пациента. Упражнения, адаптированные под возможности пациента, могут помочь улучшить настроение, снизить уровень стресса и повысить общее качество жизни.
Таким образом, разрушение тазобедренного сустава требует комплексного подхода к лечению, который включает не только физическую реабилитацию, но и внимание к психологическим аспектам. Поддержка со стороны семьи, друзей и медицинских специалистов является важным элементом в процессе восстановления и адаптации пациента к новым условиям жизни.