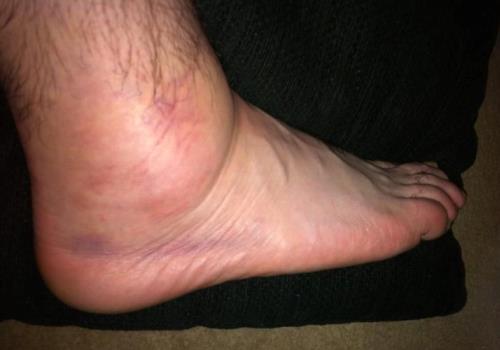
Бурсит стопы — это воспаление бурсы, небольшого мешочка с жидкостью, который служит амортизатором между костями и мягкими тканями, что может привести к болевым ощущениям и ограничению подвижности. В данной статье мы рассмотрим основные причины возникновения бурсита стопы, его симптомы, а также эффективные методы лечения, включая медикаментозные и физиотерапевтические подходы. Понимание этих аспектов поможет вам своевременно распознать заболевание и предпринять необходимые меры для его лечения, что в свою очередь способствует улучшению качества жизни и предотвращению осложнений.
Причины и провоцирующие факторы
Синовиальная оболочка — это соединительнотканная структура, которая покрывает внутреннюю поверхность синовиальной капсулы или сумки. В области стопы расположено несколько таких сумок, защищающих суставы от нагрузок во время движения. В них постоянно производится небольшое количество синовиальной жидкости, которая амортизирует суставные элементы. При воспалении синовиальной оболочки происходит избыточная выработка жидкости, что приводит к увеличению объема сумки и сжатию соседних структур. Патологический процесс может быть вызван различными внешними и внутренними факторами:
- повышенные нагрузки на стопу. Бурсит часто возникает у людей, не занимающихся спортом, которые начинают активные тренировки. Долгая ходьба или поднятие тяжестей могут спровоцировать заболевание;
- избыточный вес. Большая масса тела создает дополнительную нагрузку на стопы, ускоряя разрушительные изменения в тканях;
- травмы стопы или голеностопного сустава. Бурсит может развиться после вывихов, подвывихов, разрывов связок или сухожилий;
- врожденные или приобретенные деформации, такие как косолапость или плоскостопие;
- ношение узкой обуви на высоком каблуке или плоской подошве;
- острые или хронические заболевания суставов. Обострения ревматоидного или псориатического артрита, остеопороз, тендовагинит и тендинит могут стать причиной бурсита;
- эндокринные нарушения и заболевания, связанные с обменом веществ. Тяжелая форма диабета и проблемы с усвоением питательных веществ могут привести к бурситу стопы. При подагре кристаллы мочевой кислоты накапливаются в суставе, вызывая воспаление.
В группе риска находятся люди, страдающие от респираторных, кишечных и венерических инфекций. При таких заболеваниях, как грипп, бруцеллез, сифилис и туберкулез, патогенные микроорганизмы могут распространяться по организму с кровотоком и проникать в синовиальную сумку, образуя вторичный инфекционный очаг.
При заболеваниях стоп бурсит часто имеет рецидивирующий характер. Его диагностика осуществляется при вальгусных деформациях плюснефаланговых суставов, подошвенных фасциитах и пяточных шпорах, которые приводят к изменениям анатомического строения стопы и образованию костных наростов.
Читайте статью о бурсите пятки.
https://youtube.com/watch?v=R-FDNQ82GJg
Врачи отмечают, что бурсит стопы является распространенным заболеванием, которое возникает в результате воспаления бурсы — небольшого мешочка с жидкостью, расположенного между костями и мягкими тканями. Основными причинами возникновения бурсита являются чрезмерные нагрузки на стопу, травмы, а также ношение неудобной обуви. Симптомы заболевания включают боль, отек и покраснение в области пораженной бурсы, что может значительно ограничивать подвижность пациента.
Для лечения бурсита специалисты рекомендуют применять консервативные методы, такие как покой, ледяные компрессы и противовоспалительные препараты. В некоторых случаях может потребоваться физиотерапия для восстановления функции стопы. Если консервативные методы не приносят облегчения, врачи могут рассмотреть возможность хирургического вмешательства для удаления воспаленной бурсы. Важно своевременно обратиться к специалисту для диагностики и назначения адекватного лечения, чтобы избежать хронических форм заболевания.

Клиническая картина
Интенсивность проявлений бурсита стопы зависит от стадии заболевания и его причин. На этапе ремиссии хронической формы симптомы могут отсутствовать. Пациенты ощущают легкую боль после длительных прогулок или поднятия тяжестей. В области воспаления можно прощупать небольшое упругое образование. Отсутствие ярко выраженных симптомов часто заставляет людей не спешить обращаться к ортопеду. В результате бурситы часто выявляются уже на фоне осложнений, таких как артриты суставов стопы или повреждения ахиллова сухожилия. Острая форма заболевания проявляется гораздо более выраженно:
- В зоне воспаления появляется отек, который может затрагивать и здоровые ткани. Без лечения отек постепенно охватывает большую часть стопы. Избыточное скопление жидкости увеличивает нагрузку и усиливает воспалительный процесс;
- Отек вызывает сильный болевой синдром из-за сдавливания нервных окончаний. Боль усиливается при движении по ровной поверхности, а также при подъеме или спуске по лестнице;
- В области пораженного сустава или сухожилия формируется уплотнение, которое прощупывается и становится заметным визуально. При нажатии на него возникает боль, которая может иррадиировать в другие участки стопы и даже в голеностопный сустав;
- Кожа над уплотнением краснеет и сильно отекает. При остром воспалении она становится сухой, зудит и шелушится;
- Для бурсита характерна флуктуация. При пальпации уплотнения ощущается движение скопившегося экссудата.
Гнойный бурсит почти всегда сопровождается симптомами общей интоксикации. У пациента в течение суток несколько раз повышается температура тела. Он может страдать от расстройств пищеварения, головных болей и головокружений. Человек ощущает слабость, сонливость и быстро утомляется. При ходьбе ему приходится прихрамывать, чтобы уменьшить интенсивность боли.
На начальной стадии хронического бурсита болезненные ощущения могут возникать только по утрам. В течение дня в организме вырабатываются гормоны с противовоспалительным и анальгезирующим эффектом.
| Параметр | Описание | Методы лечения |
|---|---|---|
| Причины | — Повторяющиеся травмы | — Отдых и изменение активности |
| — Неправильная обувь | — Применение льда | |
| — Ожирение | — Противовоспалительные препараты | |
| — Артрит | — Физиотерапия | |
| — Наследственность | — Ортопедические стельки | |
| Симптомы | — Боль в области стопы | — Обезболивающие средства |
| — Отек и покраснение | — Инъекции кортикостероидов | |
| — Ограничение подвижности | — Хирургическое вмешательство (в редких случаях) | |
| — Увеличение температуры кожи в области воспаления |
Лечение бурсита стопы
Лечение бурсита стопы проводится амбулаторно специалистами: ортопедами, ревматологами или травматологами. На начальном этапе конечность фиксируется с помощью гипсовой повязки или ортеза с жесткой фиксацией на срок от 7 до 14 дней. Пациенту рекомендуется избегать нагрузки на пораженную ногу и приподнимать её на валик или подушку в положении лежа. В первые дни лечения для уменьшения отека применяются холодные компрессы. Для этого пакет со льдом оборачивают тканью и прикладывают к стопе на 10-15 минут, затем делают перерыв на полчаса и повторяют процедуру.
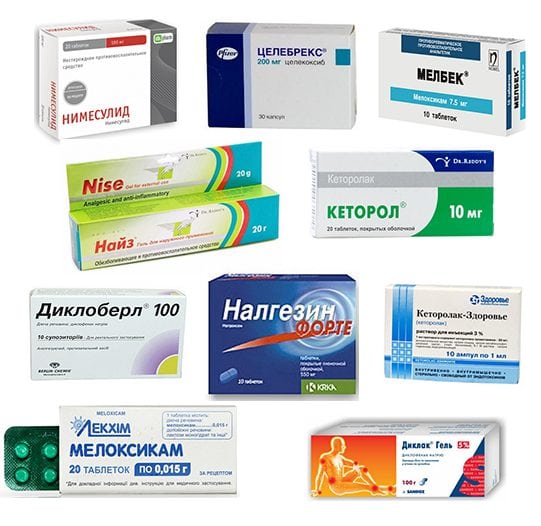
При бурсите средней и высокой степени тяжести в терапии используются медикаменты: инъекции, таблетки, драже, мази и гели. Первоначально назначаются нестероидные противовоспалительные препараты (НПВП):
- Нимесулид (Найз, Нимесил);
- Мелоксикам (Артрозилен);
- Кеторол (Кеторолак);
- Диклофенак (Ортофен, Вольтарен);
- Ибупрофен (Нурофен, Миг, Солпафлекс).
Если НПВП не дают желаемого результата, применяются гормональные препараты. В этом случае используются глюкокортикостероиды — Преднизолон, Гидрокортизон, Дексаметазон — в форме таблеток или растворов для инъекций. Однако гормональные средства могут вызывать побочные эффекты, поэтому курс лечения не должен превышать 10 дней.
В ходе лабораторных исследований определяется не только тип бактерий, но и их чувствительность к антибиотикам. Бурсит, вызванный стафилококками и стрептококками, хорошо поддается лечению антибиотиками широкого спектра действия, такими как макролиды, цефалоспорины и пенициллины. Длительность курса лечения составляет от 10 до 20 дней.
При лечении туберкулезного, сифилитического, гонорейного и бруцеллезного бурсита привлекаются инфекционисты, венерологи и фтизиатры. В таких случаях используются специфические антибактериальные и противомикробные препараты.
| Фармакологические препараты, применяемые в терапии бурсита | Наименования лекарственных средств |
| Антибиотики и противомикробные средства | Азитромицин, Кларитромицин, Джозамицин, Офлоксацин, Панклав, Цефтриаксон, Амоксициллин, Метронидазол, Бисептол |
| Нестероидные противовоспалительные средства | Кеторолак, Нимесил, Найз, Ортофен, Вольтарен, Диклофенак, Нимесулид, Артрозилен, Целекоксиб, Пироксикам |
| Глюкокортикостероиды | Триамцинолон, Преднизолон, Гидрокортизон, Дексаметазон |
| Мази, гели, кремы, бальзамы | Вольтарен, Фастум, Кеторол, Ибупрофен, Индометацин, Финалгель, Финалгон, Капсикам |
При своевременной диагностике бурсит стопы можно вылечить за 10-14 дней с помощью фармакологических средств. Однако для предотвращения рецидивов может потребоваться хирургическое вмешательство. Врачи подчеркивают, что обращение за медицинской помощью при первых симптомах бурсита поможет избежать серьезных осложнений.

Профилактика бурсита стопы
Профилактика бурсита стопы играет ключевую роль в предотвращении развития этого заболевания и снижении риска рецидивов. Основные меры профилактики включают в себя следующие аспекты:
1. Правильная обувь
Выбор удобной и подходящей по размеру обуви является одним из самых важных факторов в профилактике бурсита. Обувь должна обеспечивать достаточную поддержку стопы, не сжимать пальцы и не вызывать трения. Рекомендуется избегать высоких каблуков и узких моделей, которые могут создавать избыточное давление на суставы.
2. Умеренные физические нагрузки
Регулярные физические упражнения полезны для поддержания здоровья суставов, однако чрезмерные нагрузки могут привести к травмам и воспалениям. Важно следить за интенсивностью тренировок, особенно если вы занимаетесь спортом, связанным с высокими нагрузками на стопы, такими как бег или танцы. Рекомендуется включать в программу разминку и заминку, а также разнообразить виды активности.
3. Поддержание нормального веса
Избыточный вес создает дополнительную нагрузку на суставы, что может способствовать развитию бурсита. Поддержание здорового веса через сбалансированное питание и регулярные физические нагрузки поможет снизить риск возникновения заболевания. Важно следить за рационом, включая в него достаточное количество овощей, фруктов, белков и здоровых жиров.
4. Устранение травм
Травмы стопы, такие как вывихи или ушибы, могут стать предшественниками бурсита. При получении травмы важно своевременно обратиться к врачу для диагностики и лечения. Также стоит избегать повторных травм, следя за техникой выполнения физических упражнений и используя защитное снаряжение при занятиях спортом.
5. Регулярные осмотры у врача
Регулярные медицинские осмотры помогут выявить возможные проблемы на ранних стадиях. Если у вас есть предрасположенность к заболеваниям суставов или вы уже сталкивались с бурситом, стоит обсудить с врачом индивидуальные меры профилактики и контроля состояния здоровья.
6. Использование ортопедических стелек
Ортопедические стельки могут помочь в коррекции неправильного распределения нагрузки на стопу, что снижает риск воспаления бурсы. Они могут быть особенно полезны для людей с плоскостопием или другими нарушениями стопы.
7. Избегание длительного пребывания на ногах
Если ваша работа или образ жизни связаны с длительным стоянием или ходьбой, старайтесь делать регулярные перерывы для отдыха. Это поможет снизить нагрузку на суставы и предотвратить воспалительные процессы.
Соблюдение этих рекомендаций поможет снизить риск развития бурсита стопы и поддерживать здоровье суставов на протяжении всей жизни. Важно помнить, что профилактика всегда проще и эффективнее, чем лечение уже возникшего заболевания.
Диагностика бурсита стопы
Диагностика бурсита стопы начинается с тщательного сбора анамнеза и клинического обследования пациента. Врач должен выяснить, когда появились симптомы, какие факторы могли способствовать их развитию, а также наличие травм или перегрузок стопы. Важно также узнать о сопутствующих заболеваниях, таких как артрит или подагра, которые могут усугубить состояние.
При осмотре стопы врач обращает внимание на наличие отека, покраснения и болезненности в области бурс. Часто бурсит сопровождается ограничением подвижности в суставе, что также является важным признаком. Для более точной диагностики могут быть назначены дополнительные исследования.
Одним из наиболее распространенных методов диагностики является рентгенография, которая позволяет исключить наличие переломов или других костных повреждений. Однако рентген не всегда может выявить воспалительные изменения в мягких тканях. В таких случаях может быть рекомендовано проведение ультразвукового исследования (УЗИ), которое позволяет визуализировать состояние бурс и окружающих тканей, а также оценить наличие жидкости в суставной сумке.
В некоторых случаях для более детальной оценки состояния может быть назначена магнитно-резонансная томография (МРТ). Этот метод позволяет получить высококачественные изображения мягких тканей и выявить воспалительные процессы, которые могут быть не видны на рентгене или УЗИ.
Кроме того, для подтверждения диагноза может быть проведена пункция бурсы с последующим анализом полученной жидкости. Это исследование помогает определить наличие инфекции, кристаллов мочевой кислоты (при подагре) или других патологических изменений.
Таким образом, диагностика бурсита стопы включает в себя комплексный подход, который сочетает в себе клинические данные, визуализирующие методы исследования и лабораторные анализы. Это позволяет врачу точно установить диагноз и разработать эффективный план лечения.
Реабилитация после лечения
Реабилитация после лечения бурсита стопы является важным этапом, который помогает восстановить функцию сустава, уменьшить болевые ощущения и предотвратить рецидивы заболевания. Правильная реабилитация включает в себя несколько ключевых компонентов, таких как физиотерапия, упражнения, изменение образа жизни и использование ортопедических средств.
Физиотерапия играет центральную роль в процессе восстановления. Специалисты могут назначить различные процедуры, такие как ультразвуковая терапия, магнитотерапия или лазерная терапия, которые помогают уменьшить воспаление и ускорить заживление тканей. Также могут быть рекомендованы тепловые и холодовые процедуры для снятия болевого синдрома и улучшения кровообращения.
Упражнения для реабилитации должны быть подобраны индивидуально и начинаться только после того, как острые симптомы заболевания утихнут. Важно постепенно увеличивать нагрузку на стопу, начиная с легких растяжек и укрепляющих упражнений. Это может включать в себя упражнения на баланс, а также специальные комплексы для укрепления мышц стопы и голеностопного сустава. Регулярная физическая активность поможет восстановить подвижность и предотвратить атрофию мышц.
Изменение образа жизни также имеет важное значение в процессе реабилитации. Необходимо обратить внимание на обувь, которую вы носите. Ортопедическая обувь или стельки могут помочь снизить нагрузку на суставы и улучшить их функциональность. Также важно контролировать вес, так как избыточная масса тела увеличивает нагрузку на стопы и может способствовать рецидиву бурсита.
Кроме того, профилактика рецидивов бурсита включает в себя регулярные осмотры у врача, соблюдение режима отдыха и активности, а также использование противовоспалительных средств по назначению специалиста. Важно следить за состоянием суставов и при первых признаках дискомфорта обращаться за медицинской помощью.
Таким образом, реабилитация после лечения бурсита стопы требует комплексного подхода и активного участия пациента. Соблюдение рекомендаций специалистов и регулярные занятия физической активностью помогут восстановить здоровье и предотвратить повторное возникновение заболевания.