Боль в шее с правой стороны — это распространенная проблема, с которой сталкиваются многие люди, и она может быть вызвана различными факторами, от простого перенапряжения мышц до серьезных заболеваний. В данной статье мы рассмотрим основные причины появления болей в этой области, а также возможные последствия и осложнения, которые могут возникнуть при игнорировании симптомов. Понимание природы боли и своевременное обращение к специалистам помогут избежать серьезных последствий и улучшить качество жизни.
Причины сильной боли в шее с правой стороны
Острая боль в правой части шеи часто возникает из-за переохлаждения, травм, сжатия нервов или мышечных спазмов. Кроме интенсивной боли, могут наблюдаться онемение в затылке, болезненная скованность в плечах, мышечная слабость и ограничение подвижности рук. В некоторых случаях боль может сопровождаться повышением температуры и онемением в руках.
Врачи отмечают, что боль в шее с правой стороны может быть вызвана различными факторами. Одной из наиболее распространенных причин является мышечное напряжение, которое часто возникает из-за длительного сидения в одной позе или неправильной осанки. Также возможны травмы, такие как растяжения или ушибы, которые могут привести к дискомфорту. В некоторых случаях боль может быть связана с заболеваниями позвоночника, такими как остеохондроз или межпозвоночная грыжа.
Кроме того, врачи подчеркивают, что такая боль может быть симптомом более серьезных заболеваний, включая проблемы с сердечно-сосудистой системой или воспалительные процессы. Поэтому важно не игнорировать симптомы и обратиться к специалисту для диагностики и назначения адекватного лечения. Правильное определение причины боли поможет избежать осложнений и улучшить качество жизни пациента.
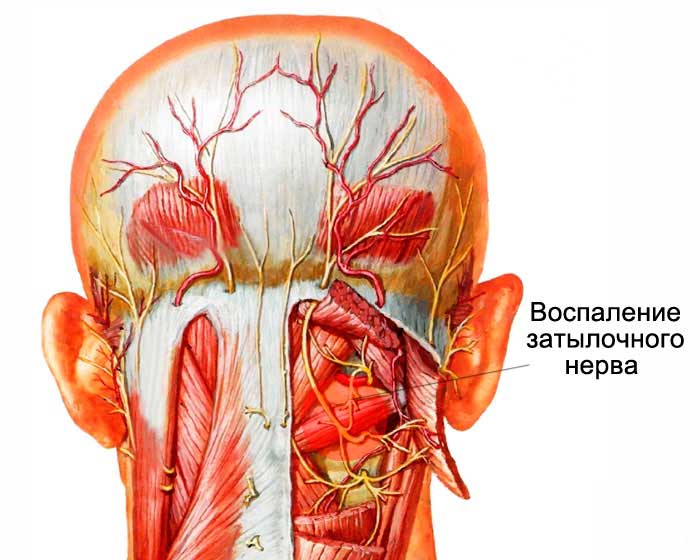
Невралгия затылочного нерва
Заболевание проявляется поражением чувствительных нервов затылочного сплетения. У человека с невралгией возникают боли с правой стороны шеи, как сбоку, так и сзади. Дискомфорт усиливается при поворотах и движениях головой. Пульсирующие боли могут отдавать в лопатку или ключицу. У многих пациентов также наблюдаются болезненные ощущения в области глаз.
Факторы, способствующие развитию затылочной невралгии:
- вирусные инфекции;
- переохлаждение;
- травмы;
- мышечное перенапряжение в области шеи и плеч.
Невралгия хорошо поддается лечению. При правильной терапии симптомы исчезают без последствий. Однако при длительном течении заболевание может перейти в невротическую стадию, что приведет к структурным изменениям в нерве и нарушению чувствительности в затылочной области.
Для невралгии затылочного нерва характерно отсутствие других неврологических симптомов: не наблюдаются двигательные нарушения и расстройства чувствительности в области шеи, плеча и верхних конечностей.
| Причина боли в шее с правой стороны | Возможные симптомы | Рекомендации по лечению |
|---|---|---|
| Остеохондроз | Ограничение подвижности, головная боль | Физиотерапия, массаж, упражнения |
| Мышечное напряжение | Боль при движении, усталость | Релаксация, тепло, растяжка |
| Травма или ушиб | Острая боль, отек | Лед, покой, консультация врача |
| Межпозвоночная грыжа | Онемение, слабость в руке | Медикаменты, операция (в тяжелых случаях) |
| Артрит | Хруст, боль при движении | Противовоспалительные препараты |
| Невралгия | Острая стреляющая боль | Обезболивающие, физиотерапия |
| Патологии внутренних органов | Боль, иррадиирующая в шею | Обследование, лечение основного заболевания |
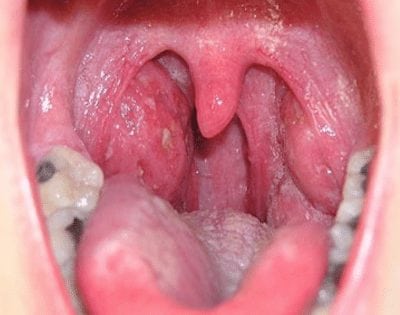
Заглоточный абсцесс
У пациента возникает резкая боль в правой части шеи, затрудняется носовое дыхание, появляется гнусавый голос, а температура тела поднимается до 39-40 градусов. Боль усиливается при глотании, что может привести к поперхиваниям. Поэтому люди с заглоточным абсцессом часто отказываются от еды.
Для подтверждения диагноза проводят фарингоскопию. Во время обследования врачи обнаруживают округлое выпячивание на задней стенке глотки. Сначала оно расположено справа, но со временем смещается к центру.
У пациентов с заглоточным абсцессом голова обычно находится в вынужденном положении: они запрокидывают её назад и наклоняют в сторону. Это связано с болевыми ощущениями в горле и правой части шеи.
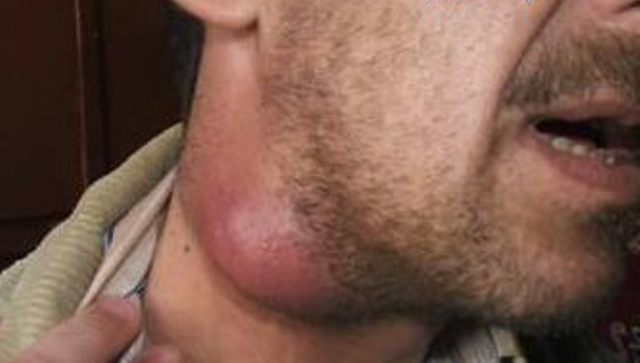
Острые гнойные заболевания мягких тканей
В области шеи расположены множество анатомических структур, между которыми находится жировая клетчатка. Эти клетчаточные пространства разделены шейными фасциями, создающими замкнутые отсеки, в которых могут развиваться воспалительные процессы. Все они могут вызывать боль в передней правой части шеи.
- Фурункул. Это плотный узелок на поверхности кожи, в центре которого через 3-4 дня образуется некротический стержень. В зависимости от расположения, боль может ощущаться справа спереди или сзади шеи. Также могут возникать зуд и отек в области фурункула;
- Абсцесс. Характеризуется покраснением кожи, отеком и болью в передней правой части шеи. При пальпации можно обнаружить мягкое круглое образование. Признаком абсцесса является флюктуация, указывающая на локальное скопление гноя;
- Флегмона. В отличие от абсцесса, флегмона не имеет капсулы, отделяющей гной от окружающих тканей. Воспалительный процесс охватывает все клетчаточное пространство. У пациента наблюдается сильная боль в передней правой части шеи, повышается температура тела, появляются озноб и признаки общей интоксикации.
Гнойные поражения мягких тканей в области шеи представляют серьезную опасность. Они могут привести к воспалению соседних органов, лимфатических узлов, сосудов и нервов. В самых тяжелых случаях возможно развитие гнойного менингита — серьезного воспаления оболочек головного мозга, которое может закончиться летальным исходом.
Никогда не пытайтесь самостоятельно вскрывать фурункулы или абсцессы на шее. Во время таких манипуляций вы можете повредить крупные сосуды, нервные пучки или другие жизненно важные структуры. Занимаясь самолечением, вы ставите под угрозу свое здоровье и даже жизнь.
Острый тиреоидит
Это заболевание встречается довольно редко и характеризуется как очаговым, так и диффузным воспалением щитовидной железы. У пациентов с острым тиреоидитом болевой синдром сосредоточен в области шеи спереди, с одной или обеих сторон. Клинические проявления зависят от активности и типа воспалительного процесса (гнойного или негнойного), а также от места локализации патологии.
Острый тиреоидит сопровождается резким повышением температуры, ознобом, головными болями, общей слабостью и другими симптомами интоксикации. Щитовидная железа увеличивается, и в ней могут образовываться болезненные округлые образования. Сначала боль ощущается в передней части шеи справа, затем неприятные ощущения могут распространяться на затылок, нижнюю челюсть и ухо.
Ноющая боль в шее справа
У многих людей возникают постоянные боли в шее с правой стороны. Наиболее частой причиной этого дискомфорта является заболевание позвоночника. В редких случаях источниками боли могут быть злокачественные опухоли, их метастазы, эндокринные расстройства или туберкулез костей и суставов.
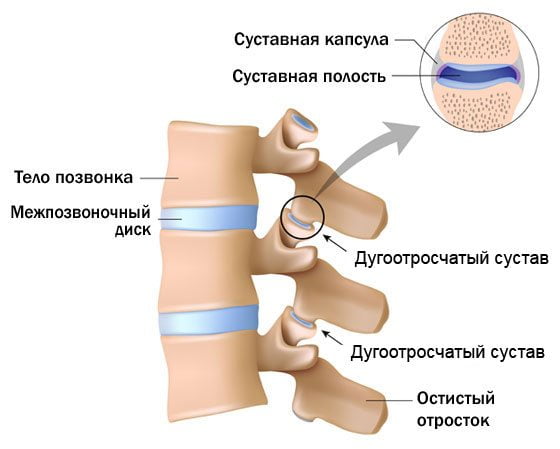
Дисфункции дугоотросчатых суставов
Плоские дугоотросчатые (фасеточные) суставы соединяют суставные отростки шейных позвонков, расположенные по бокам позвоночника. Ограничение их подвижности может возникнуть из-за травмы, резкого движения, шейного остеохондроза или длительного нахождения в неудобной позе.
У людей с нарушением функции дугоотросчатых суставов боли обычно ощущаются в задней части шеи, реже — с одной стороны (правой или левой). Болевые ощущения усиливаются при движении головой и уменьшаются в покое. При пальпации врачи могут выявить болезненные участки в области пораженных суставов.
В отличие от спондилоартроза, при дисфункции не наблюдаются рентгенологические признаки органического повреждения дугоотросчатых суставов. В некоторых случаях на рентгенограммах могут быть видны признаки шейного спондилеза. Болезненность при пальпации в области проекции фасеточных суставов (по бокам позвоночного столба) может указывать на дисфункцию этих суставов.
Шейный спондилез
Боль в правой части шеи может быть связана со спондилезом, который чаще всего развивается на фоне шейного остеохондроза. Прогрессирующее разрушение ядра межпозвоночного диска затрагивает весь сегмент, отвечающий за движение позвонков. Это заболевание может привести к миофасциальным болевым синдромам, нарушению функции дугоотросчатых суставов и даже радикулиту.
Признаки спондилеза не всегда легко выявить при рентгенологическом обследовании. Уменьшение расстояния между позвонками может указывать на наличие патологии. На рентгенограммах иногда видны остеофиты — шиповидные наросты на краях позвонков, состоящие из костной ткани. Более точную информацию о состоянии пациента предоставляет магнитно-резонансная томография.
Признаки шейного спондилеза на МРТ:
- уменьшение высоты межпозвоночного диска;
- наличие протрузий или грыж;
- образование остеофитов;
- артроз фасеточных суставов позвоночника.
На начальных стадиях шейный спондилез может не проявляться симптомами. Позже у человека возникает боль в правой части шеи сзади. Сначала дискомфорт появляется после физических нагрузок или длительного пребывания в одной позе и проходит после отдыха. Однако со временем болевой синдром усиливается и может не исчезать даже во время сна.

Спондилоартроз
Если вас беспокоит постоянная боль в правой части шеи, это может быть признаком спондилоартроза. Эта патология развивается на фоне остеохондроза или является результатом возрастных изменений в позвоночнике. Спондилоартроз характеризуется повреждением и деформацией фасеточных межпозвоночных суставов.
Симптомы заболевания проявляются как постоянная ноющая боль в области шеи. Дискомфорт усиливается при разгибании, то есть при запрокидывании головы назад. При наклоне головы в сторону пораженного сустава болевые ощущения становятся более выраженными. У многих пациентов наблюдается ограничение подвижности в шейном отделе позвоночника.
Для подтверждения диагноза спондилоартроза рекомендуется пройти МРТ. Магнитно-резонансная томография позволяет выявить изменения в фасеточных суставах, которые не видны при рентгенологическом исследовании.

Злокачественные новообразования или их метастазы
Злокачественные опухоли шейного отдела позвоночника встречаются редко. Чаще всего дискомфорт в правой стороне шеи ощущают люди с синдромом Панкоста, который может развиваться за 7-12 месяцев до установления диагноза «рак легких». Основная причина болей — сжатие тканей опухолью, расположенной в верхней части легкого или верхней легочной борозде.
Боль в передней части шеи справа может быть связана как с злокачественными, так и с доброкачественными опухолями глотки. Признаки патологии включают першение в горле, трудности при глотании, изменение голоса (гнусавость) и затрудненное носовое дыхание. Метастазы злокачественных образований также могут вызывать боли в области шеи и затылка.
Метастазы могут поражать позвоночный столб при следующих заболеваниях:
- рак молочной железы;
- меланома;
- рак легких;
- злокачественные опухоли почек;
- рак щитовидной железы;
- опухоли предстательной железы.
Пациенты с злокачественными новообразованиями часто испытывают общую слабость, апатию и снижение работоспособности. При раке легких у больного могут возникать кашель и боли в грудной клетке. У женщин с поражением груди можно обнаружить округлое плотное образование, спаянное с окружающими тканями.
Боль в шее, иррадиирующая в другие части тела
Болевые ощущения в шейной области могут отдавать в затылок, голову, руку или спину. Такая иррадиация может многое рассказать о состоянии здоровья. Она помогает заподозрить наличие заболевания, а в некоторых случаях даже установить диагноз и определить локализацию проблемы.
Сильные боли в правом плече, а также в правой руке и шее могут указывать на защемление четвертого шейного корешка, выходящего из спинного мозга. Боль в шее и лопатке, а также онемение в руке могут свидетельствовать о защемлении пятого корешка.

Миофасциальные синдромы
Патология развивается на фоне заболеваний позвоночника. Миофасциальные боли часто встречаются у людей с шейным остеохондрозом из-за рефлекторного напряжения мышц. Дискомфорт усиливается после переохлаждения, длительного сидения или сна в неудобной позе.
Факторы, способствующие возникновению миофасциальных синдромов:
- недостаточная физическая активность;
- избыточный вес;
- неправильная осанка;
- тяжелая физическая работа;
- сидячая работа;
- частое нахождение на сквозняках;
- длительное ограничение подвижности (например, после травм или операций).
Болевые ощущения при миофасциальных синдромах могут локализоваться в трапециевидной или других мышцах. Чаще всего пациенты жалуются на дискомфорт в межлопаточной области. У людей с миофасциальным синдромом наблюдается боль в шее с правой стороны, связанная с поражением грудино-ключично-сосцевидной мышцы. Боль может иррадиировать на правую половину головы (цервикокраниалгия).
Иррадиация боли в верхнюю конечность характерна для синдрома передней лестничной мышцы. У пациентов возникает онемение и покалывание в безымянном пальце, мизинце, внутренней поверхности кисти и предплечья. Также могут наблюдаться похолодание и изменение цвета кожи на верхней конечности, которая становится бледной или приобретает синеватый оттенок. У некоторых пациентов болевой синдром локализуется в области ключицы справа около шеи, а в надключичной области может возникать отек.

Грыжи межпозвоночных дисков
Грыжи формируются на последних стадиях остеохондроза. Они обычно проявляются резким ухудшением состояния после травмы, резкого движения или значительной физической нагрузки. Особенно ярко выражены симптомы грыж межпозвоночных дисков между пятым и шестым, а также шестым и седьмым шейными позвонками. Эти грыжи могут привести к защемлению спинномозговых корешков, отвечающих за иннервацию тканей шеи и верхних конечностей.
Характерные черты болевого синдрома при грыжах:
- внезапное начало, связанное с конкретной причиной;
- усиление боли при кашле, чихании или напряжении;
- вынужденное положение головы: пациент наклоняет её вперед и в сторону, противоположную месту защемления;
- сильные боли возникают при откидывании головы назад, её вращении или наклоне в сторону поражения.
При защемлении спинномозговых корешков грыжами человек испытывает дискомфорт в верхней конечности, а также в области шеи и правого плеча; могут неметь кончики пальцев.
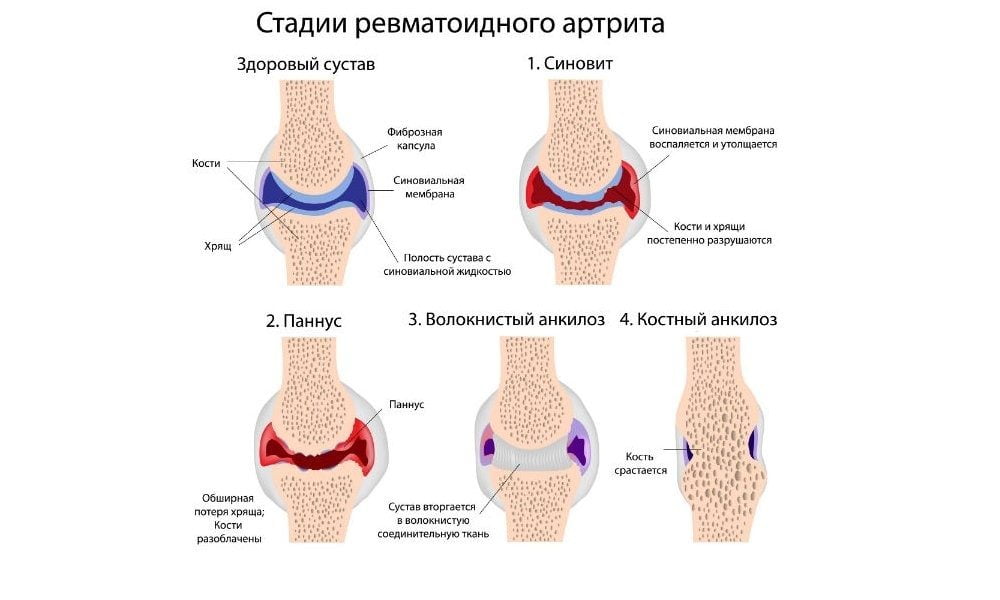
Ревматоидный артрит
Шейный отдел позвоночника поражается у 80% пациентов, страдающих ревматоидным артритом на протяжении 10 и более лет. У многих из них развивается спондилодисцит — воспаление межпозвоночных дисков, не имеющее инфекционной природы. Эта патология приводит к нестабильности в шейном отделе и может вызывать подвывихи позвонков.
Помимо традиционных симптомов ревматоидного артрита, у пациентов могут наблюдаться:
- локализованные ноющие боли в шейной области;
- парестезии в руках;
- ощущение онемения в затылочной части головы;
- усиление болей при наклонах и поворотах головы.
У людей с ревматоидным артритом, ювенильным идиопатическим артритом и анкилозирующим спондилитом часто наблюдается атланто-аксиальный подвывих между первым и вторым позвонками. Эта патология может протекать без явных симптомов и быть выявлена только во время рентгенологического исследования. В некоторых случаях подвывих вызывает ноющие боли в области шеи и затылка.
Головная боль
Вторичные головные боли, возникающие из-за заболеваний шейного отдела позвоночника, называются цервикогенными. По статистике, такие боли встречаются у 15-20% пациентов с хроническими головными болями. При этом 60-80% людей, испытывающих головные боли, также отмечают дискомфорт в области шеи.
Основные причины цервикогенных головных болей:
- травмы головы и шеи;
- остеохондроз шейного отдела позвоночника;
- дисфункция или спондилоартроз фасеточных суставов;
- сжатие нервных корешков остеофитами;
- повреждение атланто-аксиального сустава.
У пациентов с такими патологиями может наблюдаться боль как с одной стороны шеи и головы, так и с обеих сторон одновременно. Характерной чертой цервикогенной головной боли является ее исчезновение после диагностической анестезирующей блокады шейных структур. На МРТ у некоторых пациентов можно выявить признаки поражения шейного отдела позвоночника.
Важно отличать головные боли цервикогенной природы от мигрени, которая является неврологическим заболеванием. При мигрени боль охватывает всю правую сторону головы и шеи. Обычно перед началом таких болей возникает аура, проявляющаяся в виде молний, цветных точек, тумана перед глазами, а также покалывания и онемения в области головы.
Почему болит шея у ребенка с правой стороны
У детей иногда возникает боль в области шеи, как спереди, так и сзади. Причинами могут быть неправильная осанка, несоответствие высоты мебели росту ребенка, ношение неудобного рюкзака или поднятие тяжестей. Дискомфорт в шейной области может указывать на заболевания, такие как лимфаденит, фарингит, заглоточный абсцесс, патологии позвоночника и воспалительные процессы в мягких тканях шеи. Рассмотрим подробнее наиболее сложные для диагностики и опасные заболевания, при которых у ребенка наблюдается боль в правой стороне шеи.
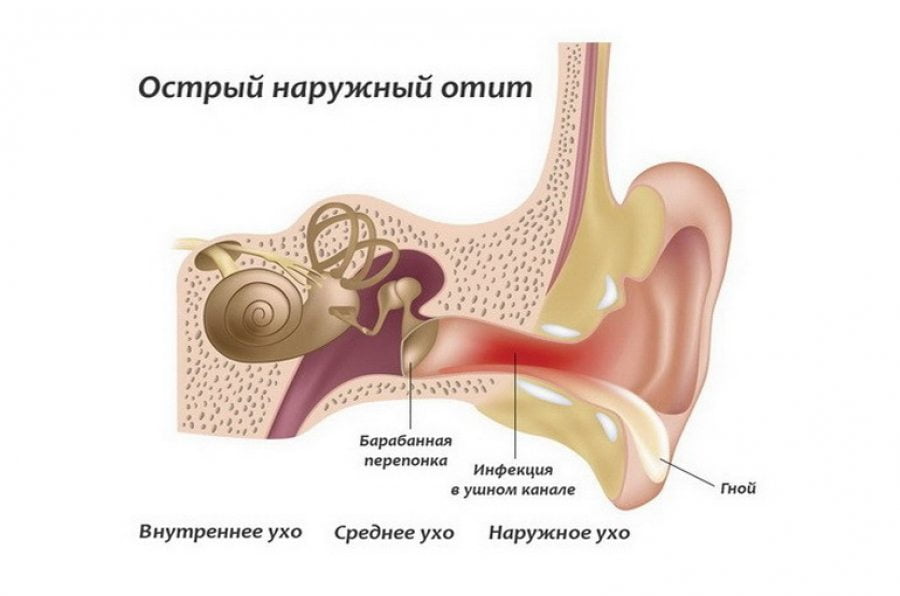
Отит
Отит — это острое воспаление, которое может затрагивать среднее, наружное или внутреннее ухо. Заболевание часто возникает из-за переохлаждения, острого респираторно-вирусного заболевания или простуды. У ребенка с отитом могут наблюдаться боли в ухе и шее с правой стороны, повышение температуры, озноб, общая слабость и другие симптомы интоксикации.
Если не принять меры, отит может привести к серьезным осложнениям, таким как паралич лицевого нерва, менингит, энцефалит, абсцессы мозга и другие опасные состояния. Поэтому, если ваш ребенок жалуется на боль в шее с правой стороны и ухе, незамедлительно обратитесь к детскому ЛОР-врачу.
Кривошея
Патология может быть врожденной или приобретенной. Кривошея проявляется наклоном головы с одновременным поворотом в одну сторону. Причины этого состояния могут включать укорочение грудино-ключично-сосцевидной мышцы, родовые травмы или аномалии развития позвоночника.
Заподозрить проблему можно по вынужденному положению головы у ребенка. Постоянное напряжение вызывает боль в правой грудино-ключично-сосцевидной мышце шеи. При длительном течении заболевания это может привести к асимметрии лица и деформации позвоночника.
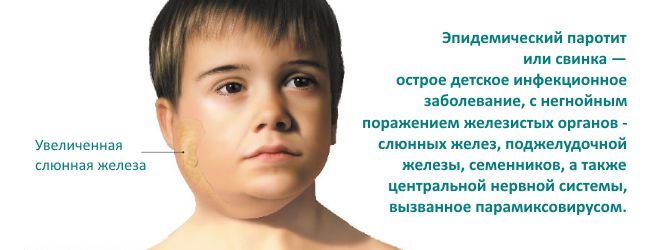
Инфекционный паротит
В народе это заболевание известно как «заушница» или «свинка». Инфекционный паротит вызывает острое воспаление околоушных слюнных желез, что приводит к сильным болям и отечности в области шеи, затылка и за ушами. Внешний вид ребенка в этот период напоминает поросенка.
Паротит проявляется повышением температуры до 38-39 градусов, насморком, болезненностью и першением в горле, а также неприятным запахом изо рта. У некоторых детей может воспаляться поджелудочная железа, что вызывает боли в левом подреберье, тошноту и понос. Заболевание чаще всего затрагивает мальчиков. При вовлечении яичек в патологический процесс паротит может привести к бесплодию.
Что делать, если болит шея справа
Если у вас возникла боль в шее с правой стороны и вы не знаете, как поступить, первым делом обратитесь к врачу для консультации и обследования. Это поможет определить источник боли и выбрать оптимальный план лечения.
Для лечения невралгии затылочного нерва применяют миорелаксанты, обезболивающие и противовоспалительные препараты. Если медикаменты не приносят облегчения, может быть назначена лекарственная блокада с введением кортикостероидных гормонов в ткани рядом с воспаленным нервом.
При болях, вызванных остеохондрозом позвоночника или его осложнениями, важно изменить образ жизни: увеличить физическую активность, выполнять специальные упражнения и посещать физиотерапевтические процедуры. Для снятия болевого синдрома можно использовать мази на основе нестероидных противовоспалительных средств, такие как Диклофенак, Найз Гель или Нимесулид. Если остеохондроз приводит к серьезным осложнениям, необходима помощь специалиста.
Резкая боль в правой части шеи спереди всегда должна вызывать настороженность. Она может свидетельствовать о воспалительных процессах в глотке или клетчаточных пространствах шеи. Такие состояния требуют стационарного лечения с использованием антибиотиков. В некоторых случаях может понадобиться хирургическое вмешательство для вскрытия абсцесса или удаления флегмоны.
Профилактика болей в шее с правой стороны
Профилактика болей в шее с правой стороны включает в себя комплекс мероприятий, направленных на снижение риска возникновения дискомфорта и болезненных ощущений. Основные аспекты профилактики можно разделить на несколько категорий: правильная организация рабочего места, физическая активность, осанка и регулярные медицинские осмотры.
Правильная организация рабочего места играет ключевую роль в профилактике болей в шее. Необходимо обеспечить комфортные условия для работы, особенно если вы проводите много времени за компьютером. Убедитесь, что экран монитора находится на уровне глаз, а кресло поддерживает правильную осанку. Регулярные перерывы для разминки и изменения положения тела также помогут снизить нагрузку на шею.
Физическая активность является важным аспектом профилактики. Упражнения, направленные на укрепление мышц шеи и спины, помогут поддерживать их в тонусе и предотвратить перенапряжение. Рекомендуется включать в свой распорядок дня растяжки и укрепляющие упражнения, такие как наклоны головы, повороты и легкие растяжки. Также полезны занятия йогой или пилатесом, которые способствуют улучшению гибкости и укреплению мышечного корсета.
Осанка — еще один важный фактор. Следите за тем, как вы сидите, стоите и передвигаетесь. Правильная осанка помогает распределить нагрузку на позвоночник и мышцы шеи равномерно, что снижает риск возникновения болей. При сидении старайтесь держать спину прямой, а плечи расслабленными. Избегайте наклонов головы вперед, особенно при использовании мобильных устройств.
Регулярные медицинские осмотры также играют важную роль в профилактике. Если у вас уже были эпизоды болей в шее, стоит обратиться к врачу для диагностики и получения рекомендаций по лечению и профилактике. Специалист может предложить индивидуальную программу упражнений или другие методы, которые помогут избежать повторного появления болей.
Кроме того, стоит обратить внимание на психоэмоциональное состояние. Стресс и напряжение могут способствовать возникновению мышечного спазма, что в свою очередь может привести к болям в шее. Практики релаксации, такие как медитация или глубокое дыхание, могут помочь снизить уровень стресса и улучшить общее самочувствие.
В заключение, профилактика болей в шее с правой стороны требует комплексного подхода, включающего организацию рабочего пространства, физическую активность, контроль осанки и регулярные медицинские осмотры. Заботясь о своем здоровье и принимая меры предосторожности, вы сможете значительно снизить риск возникновения болей и улучшить качество своей жизни.
Методы диагностики болей в шее
Диагностика болей в шее с правой стороны требует комплексного подхода, так как причины могут варьироваться от простых мышечных напряжений до серьезных заболеваний. Важно учитывать как анамнез пациента, так и результаты различных исследований для определения точной причины боли.
Первым этапом диагностики является сбор анамнеза. Врач должен выяснить, когда началась боль, какие факторы ее усиливают или ослабляют, а также наличие сопутствующих симптомов, таких как головная боль, онемение или слабость в руках. Важно также узнать о предыдущих травмах, заболеваниях и образе жизни пациента, включая уровень физической активности и наличие стрессов.
После сбора анамнеза врач может провести физикальное обследование. Это включает в себя проверку диапазона движений шеи, оценку мышечного тонуса и выявление болезненных точек. Врач может также проверить рефлексы и чувствительность в верхних конечностях, чтобы исключить возможные неврологические нарушения.
Если результаты первичного обследования не дают четкой картины, могут быть назначены дополнительные исследования. Наиболее распространенными методами являются:
- Рентгенография: Позволяет выявить изменения в костной структуре, такие как остеохондроз, спондилез или наличие травм.
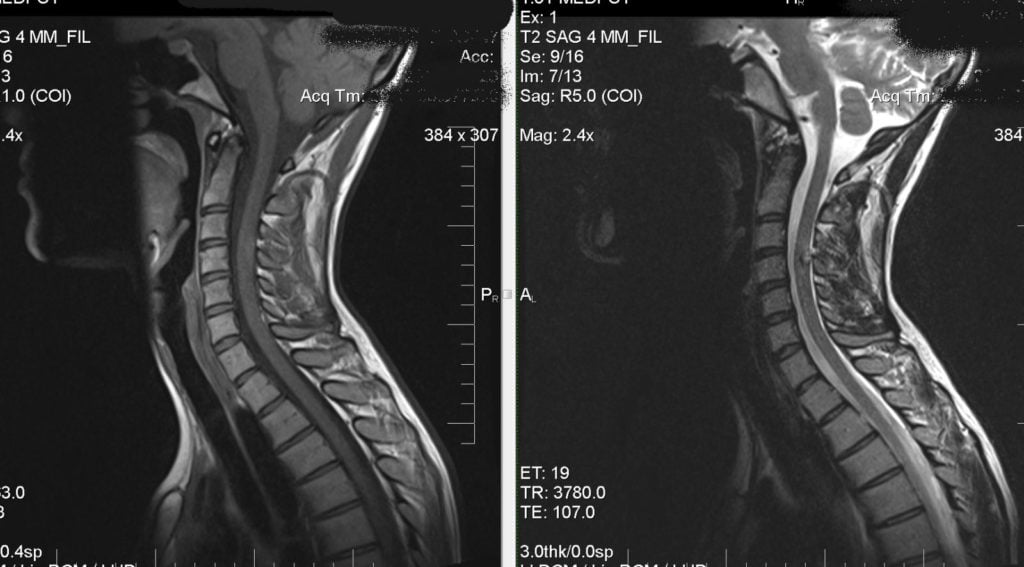
- Магнитно-резонансная томография (МРТ): Предоставляет детализированные изображения мягких тканей, включая межпозвоночные диски, нервы и мышцы, что помогает выявить грыжи, воспалительные процессы и другие патологии.
- Компьютерная томография (КТ): Используется для более детального изучения костных структур и может быть полезна в случаях, когда рентгенография недостаточна.
- Ультразвуковое исследование: Может быть использовано для оценки состояния мягких тканей и сосудов в области шеи.
- Электромиография (ЭМГ): Позволяет оценить состояние нервов и мышц, что может помочь в диагностике неврологических причин боли.
В некоторых случаях может потребоваться консультация узких специалистов, таких как невролог, ортопед или ревматолог, для более точной диагностики и выбора оптимального метода лечения.
Таким образом, диагностика болей в шее с правой стороны включает в себя многоступенчатый процесс, который сочетает в себе сбор анамнеза, физикальное обследование и использование различных методов визуализации. Это позволяет врачу установить точный диагноз и назначить соответствующее лечение.
Лечение и реабилитация при болях в шее
Лечение болей в шее с правой стороны зависит от причины, вызвавшей дискомфорт. Важно провести тщательную диагностику, чтобы определить источник боли, так как это может быть связано с различными заболеваниями и состояниями. В большинстве случаев лечение включает в себя консервативные методы, но в некоторых ситуациях может потребоваться хирургическое вмешательство.
Первоначально, при появлении болей в шее, рекомендуется обратиться к врачу, который может назначить необходимые исследования, такие как рентген, МРТ или КТ. Эти методы помогут выявить возможные травмы, дегенеративные изменения в позвоночнике, грыжи межпозвоночных дисков или воспалительные процессы.
Консервативное лечение может включать:
- Медикаментозную терапию: Врач может назначить нестероидные противовоспалительные препараты (НПВП) для уменьшения боли и воспаления. В некоторых случаях могут быть рекомендованы миорелаксанты для снятия мышечного спазма.
- Физиотерапию: Физиотерапевтические процедуры, такие как ультразвук, электрофорез, магнитотерапия и массаж, могут помочь улучшить кровообращение, снять напряжение и ускорить процесс восстановления.
- Упражнения: Специально подобранные упражнения для шейного отдела позвоночника помогут укрепить мышцы, улучшить гибкость и снизить риск повторного возникновения боли. Важно, чтобы упражнения назначал квалифицированный специалист.
- Ортопедические средства: Использование ортопедических подушек и воротников может помочь поддерживать правильное положение шеи во время сна и в повседневной жизни, что способствует уменьшению болевых ощущений.
В случаях, когда консервативные методы не приносят облегчения, может потребоваться более радикальное лечение. Хирургическое вмешательство может быть показано при наличии серьезных заболеваний, таких как грыжа межпозвоночного диска, стеноз позвоночного канала или остеохондроз с выраженной компрессией нервных корешков.
После завершения основного курса лечения важна реабилитация. Она включает в себя:
- Продолжение физиотерапии: Для закрепления результатов и предотвращения рецидивов.
- Обучение правильной осанке: Это поможет избежать повторных травм и снизить нагрузку на шейный отдел.
- Психологическая поддержка: Важно учитывать, что хроническая боль может вызывать стресс и депрессию, поэтому работа с психологом может быть полезной.
Таким образом, лечение и реабилитация при болях в шее с правой стороны требуют комплексного подхода, который включает диагностику, медикаментозное и физиотерапевтическое лечение, а также реабилитационные мероприятия. Важно помнить, что своевременное обращение к специалисту и следование его рекомендациям помогут избежать серьезных последствий и восстановить здоровье шейного отдела позвоночника.