Артроз плюснефалангового сустава — это распространенное заболевание, которое может значительно ухудшить качество жизни и ограничить подвижность. В данной статье мы рассмотрим основные причины возникновения артроза, его симптомы и методы диагностики, а также эффективные способы лечения, включая медикаментозную терапию. Знание этих аспектов поможет читателям своевременно распознать недуг и обратиться за медицинской помощью, что способствует более успешному лечению и предотвращению осложнений.
Патогенез и этиология
Основная задача стопы — поддерживать тело в вертикальном положении и обеспечивать передвижение. Каждый день стопа испытывает статические и динамические нагрузки, которые она успешно переносит благодаря своему строению: прочному связочно-сухожильному аппарату и здоровым суставам. Плюснефаланговый сустав формируется головкой плюсневой кости и проксимальной фалангой пальца. Этот сустав имеет шаровидную форму, а его стабильность обеспечивают подошвенные, коллатеральные и глубокие поперечные связки.
Артроз плюснефалангового сустава часто возникает из-за биомеханических или динамических нарушений в работе стопы. Малоберцовая мышца имеет сухожилие, прикрепляющееся к основанию большого пальца. Эта структура стабилизирует сустав при ходьбе, поддерживая его подошвенное сгибание. Однако функциональная активность стопы может снижаться под воздействием различных негативных факторов, как внешних, так и внутренних, включая:
- травмы — переломы, вывихи, подвывихи, разрывы сухожилий, связок и мышц;
- гипермобильность суставов, вызванная нарушениями синтеза коллагена;
- обменные расстройства и эндокринные заболевания, такие как сахарный диабет и тиреотоксикоз;
- чрезмерные нагрузки на плюснефаланговые суставы — избыточный вес, поднятие тяжестей, ношение узкой обуви на высоком каблуке.
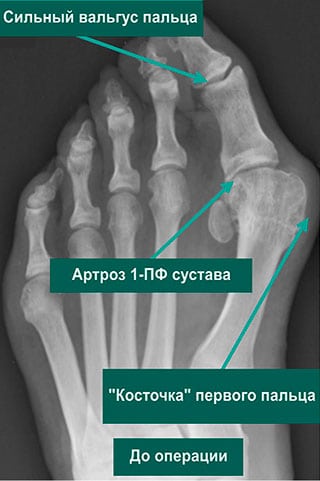
В таких условиях сустав большого пальца теряет стабильность из-за утраты сухожилием малоберцовой мышцы точки опоры на кубовидную кость. Это приводит к гипермобильности, которая вызывает упор основания фаланги в головку плюсневой кости. Поверхности костей, формирующие сустав, начинают изнашиваться, а гиалиновые хрящи — разрушаться. Чтобы компенсировать утрачиваемое равновесие при движении, в суставе развиваются костные ткани, образуя остеофиты на головке плюсневой кости. Стопа частично выполняет функцию опоры, однако тыльное сгибание первого пальца становится ограниченным, а его сустав поражается артрозом.
Врачи отмечают, что артроз плюснефалангового сустава является распространенным заболеванием, которое может возникать по различным причинам. Основными факторами риска являются возраст, избыточный вес, травмы и наследственная предрасположенность. Симптомы включают боль, отечность и ограничение подвижности в суставе. Для диагностики заболевания специалисты используют рентгенографию, МРТ и ультразвуковое исследование, что позволяет оценить степень повреждения хрящевой ткани и состояние суставов. Лечение артроза может быть консервативным и хирургическим. Врачи рекомендуют начинать с медикаментозной терапии, физиотерапии и лечебной физкультуры. В более сложных случаях может потребоваться операция, направленная на восстановление функции сустава. Важно, чтобы пациенты обращались за медицинской помощью при первых симптомах, чтобы предотвратить прогрессирование заболевания.

Клиническая картина
Артроз, в отличие от артрита, не вызывает воспалительных процессов в суставе. Однако образовавшиеся костные наросты могут повредить близлежащие мягкие ткани, что может привести к острому воспалению. Если воспаление затрагивает синовиальную оболочку, связки и сухожилия, врачи ставят диагноз синовит. При остром течении заболевания могут проявляться симптомы общей интоксикации: повышение температуры, неврологические расстройства и проблемы с пищеварением.
На ранних стадиях плюснефалангового артроза симптомы обычно незначительны. Человек может заметить дискомфорт в области первого пальца после длительной ходьбы или стояния, который проходит после отдыха или применения холодного компресса. Со временем проявления болезни становятся более выраженными:
- боль начинает беспокоить даже в покое, мешая полноценному сну;
- к болевым ощущениям добавляется жжение;
- часто появляются натоптыши и сухие мозоли;
- по утрам наблюдается отечность фаланги и скованность движений;
- большой палец начинает искривляться, развивается вальгусная деформация стопы;
- человек начинает подгибать стопу, что приводит к изменениям в осанке и походке.
Наиболее сильные боли ощущаются при артрозе второй степени. Если на этой стадии обратиться к ортопеду, можно избавиться от болевого синдрома с помощью консервативных методов лечения. В дальнейшем интенсивность боли может уменьшиться из-за полного или частичного сращивания суставной щели. На четвертой рентгенологической стадии плюснефалангового артроза сустав становится неподвижным. В этом случае врачам остается только диагностировать анкилоз и готовить пациента к хирургическому вмешательству.
| Категория | Описание | Примечания |
|---|---|---|
| Причины возникновения | 1. Возрастные изменения суставов | Риск увеличивается с возрастом |
| 2. Травмы и микротравмы | Повреждения могут привести к артрозу | |
| 3. Генетическая предрасположенность | Наследственность может играть роль | |
| 4. Избыточный вес | Увеличивает нагрузку на суставы | |
| 5. Неправильная обувь | Обувь на высоком каблуке может усугубить состояние | |
| Способы диагностики | 1. Клинический осмотр | Оценка симптомов и физическое обследование |
| 2. Рентгенография | Позволяет увидеть изменения в суставе | |
| 3. МРТ (магнитно-резонансная томография) | Более детальное изображение суставов | |
| 4. УЗИ (ультразвуковое исследование) | Оценка мягких тканей и жидкости в суставе | |
| Способы лечения | 1. Медикаментозная терапия | НПВП, хондропротекторы, кортикостероиды |
| 2. Физиотерапия | Упражнения, массаж, электростимуляция | |
| 3. Хирургическое вмешательство | Артроскопия, замена сустава | |
| 4. Изменение образа жизни | Снижение веса, правильное питание | |
| 5. Альтернативные методы | Акупунктура, фитотерапия |
Диагностика
Опытный специалист по диагностике может заподозрить артроз плюснефалангового сустава уже при визуальном осмотре стопы. Признаки включают вальгусную деформацию, отечность большого пальца и изменение походки, проявляющееся в подгибании стопы. Для подтверждения диагноза проводятся дополнительные инструментальные исследования. На рентгеновских снимках можно увидеть остеофиты, сужение суставной щели и обызвествленные участки. При необходимости назначаются компьютерная томография (КТ) или магнитно-резонансная томография (МРТ), которые наиболее информативны для выявления повреждений связок, мышц и сухожилий. Также проводятся лабораторные исследования:
- общие анализы крови и мочи для оценки общего состояния здоровья пациента;
- биохимические анализы, позволяющие подтвердить или исключить наличие ревматических заболеваний, эндокринных нарушений и проблем с обменом веществ, включая подагру.
Анализ синовиальной жидкости помогает установить, является ли воспалительный процесс инфекционного характера. На основе его результатов можно определить тип патогенных бактерий и их чувствительность к антибиотикам.
Основные методы лечения
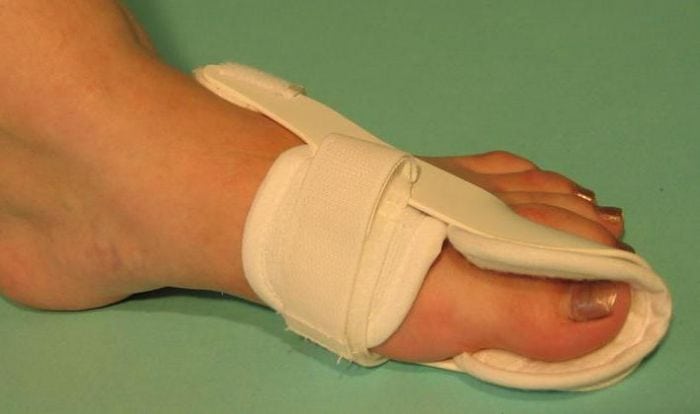
С самого начала терапевтического процесса пациентам рекомендуют использовать специальные ортопедические устройства для поддержания правильного анатомического положения стопы. В этом случае применяются межпальцевые вкладыши, супинаторы и накладки различной жесткости, которые предотвращают деформацию плюснефалангового сустава. Ортопедические устройства также помогают избежать воспалительных процессов, возникающих из-за трения мягких тканей.
Для повышения эффективности лечения пациентам советуют отказаться от вредных привычек, негативно влияющих на кровоснабжение нижних конечностей. Важно пересмотреть рацион: исключить соль, пряности, фастфуд и жирные сорта мяса. Необходимо пить не менее 2,5 литров жидкости в день, если нет заболеваний органов мочевыделения. Увеличение потребления жидкости способствует более быстрому выведению из суставов продуктов распада тканей, шлаков и токсичных веществ.
Если консервативное лечение не дает результатов в течение нескольких месяцев, может быть рекомендована хирургическая операция. Выбор метода операции остается за врачом. Операция может включать полное удаление фаланги или иссечение костных разрастаний. В некоторых случаях сустав может быть полностью обездвижен в функционально удобном положении.
Фармакологические препараты
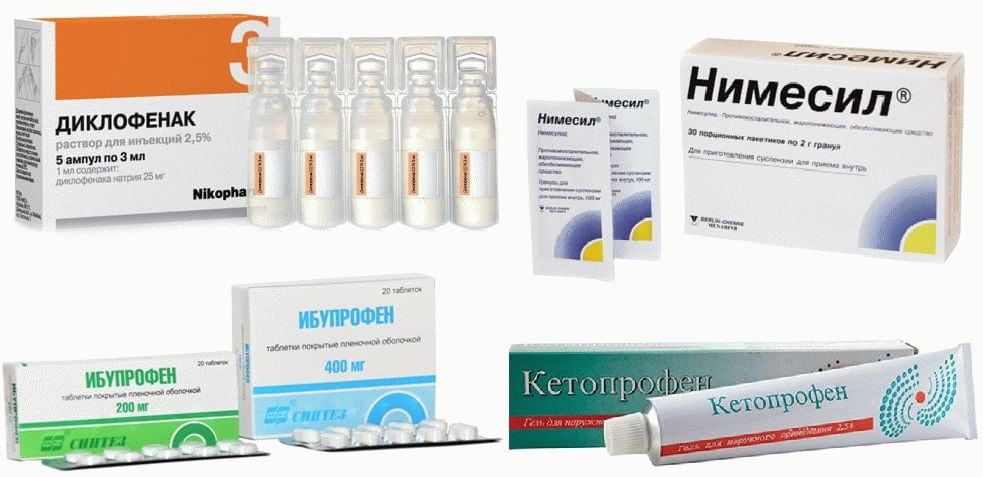
Суточные и разовые дозы медикаментов, а также продолжительность их применения устанавливаются ортопедом или травматологом. Для снятия острых болей применяются глюкокортикостероиды, которые вводятся непосредственно в суставную полость. Эти препараты часто комбинируются с анальгетиками и анестетиками, такими как Лидокаин и Новокаин. Глюкокортикостероиды (например, Триамцинолон, Дипроспан, Дексаметазон) являются гормональными средствами с гепатотоксическим, гастротоксическим и нефротоксическим воздействием. Поэтому их использование ограничивается 2-3 днями, после чего их заменяют нестероидными противовоспалительными средствами в инъекционных формах или таблетках:
- Нимесулид;
- Диклофенак;
- Мелоксикам;
- Ибупрофен;
- Целекоксиб.
Артроз плюснефалангового сустава — хроническое заболевание, которое невозможно полностью излечить. При обострениях возникают боли, которые можно облегчить с помощью НПВП. Чтобы снизить гастротоксическое воздействие этих препаратов, рекомендуется одновременно принимать ингибиторы протонной помпы, самым известным из которых является Омепразол.
Для облегчения болей при артрозе 1 или 2 степени можно использовать мази, кремы и гели с НПВП. К таким средствам относятся Фастум, Вольтарен, Артрозилен, Долгит, Найз, Кеторол, Индометацин и Финалгель. Их наносят тонким слоем на пораженные участки и втирают массирующими движениями 2-3 раза в день. После снятия воспалительных процессов ортопеды включают в терапию наружные средства с согревающим, местнораздражающим и отвлекающим эффектом:
- Финалгон;
- Апизартрон;
- Випросал;
- Капсикам;
- Эфкамон.
Эти препараты применяются в небольших количествах, так как могут вызывать сильное жжение. Под воздействием тепла в пораженные костные и хрящевые ткани усиливается кровообращение, что способствует насыщению суставных структур питательными и биологически активными веществами, предотвращая их разрушение.
При артрозах любой локализации пациентам рекомендуется длительный прием хондропротекторов, который может продолжаться несколько месяцев или даже лет. Препараты, такие как Структум, Глюкозамин, Хондроитин, Терафлекс и Дона, служат отличной профилактикой рецидивов артроза. Их активные компоненты накапливаются в тканях, обеспечивая выраженное обезболивающее действие. Ортопеды постепенно снижают дозы НПВП, а затем полностью отменяют эти средства.
Физиотерапевтические процедуры
Электрофорез эффективно применяется на любой стадии артроза первого плюснефалангового сустава. Во время процедуры на большой палец накладывается специальная повязка, пропитанная раствором лекарственного средства (нестероидные противовоспалительные препараты, хондропротекторы, витамины группы B, анальгетики). Сверху на повязку врач помещает металлическую пластину. При пропускании через нее слабых электрических разрядов молекулы препарата проникают в полость сустава, оказывая терапевтический эффект. Электрофорез часто назначается в сочетании с другими физиотерапевтическими процедурами:
- УВЧ-терапия;
- магнитотерапия;
- лазеротерапия.
Эти процедуры активизируют кровообращение в большом пальце, восстанавливают обмен веществ и запускают процессы регенерации. В лечении артроза также используются аппликации с бишофитом, парафином и озокеритом.

Рецепты народной медицины
Народные методы лечения могут помочь при артрозе плюснефаланговых суставов для облегчения легкой боли, но не справятся с сильным болевым синдромом. Для улучшения состояния рекомендуется ежедневно перед сном делать ножные ванночки с эфирными маслами целебных растений:
- эвкалипт;
- пихта;
- можжевельник;
- мелисса;
- чабрец;
- душица;
- сосна.
Настои этих трав обладают легким анальгезирующим эффектом. Они содержат биофлавоноиды, органические кислоты, фитонциды и дубильные вещества, которые улучшают кровообращение в пораженных артрозом тканях. Чтобы приготовить настой, залейте 2 столовые ложки сухого растительного сырья стаканом кипятка, настойте пару часов, затем процедите и добавьте в теплую воду. Продолжительность процедуры — 20-30 минут. После ванночки рекомендуется сделать легкий массаж стоп, используя поглаживающие и разминающие движения.
Тем не менее, настойки для внутреннего применения, растирки или мази, приготовленные в домашних условиях, не устраняют симптомы артроза и не останавливают его прогрессирование. Лечение дегенеративных заболеваний исключительно народными средствами может привести к анкилозу и другим серьезным осложнениям. Ортопеды настоятельно рекомендуют при первых признаках проблем со стопами обращаться за медицинской помощью, а не полагаться на компрессы из подорожника или капустных листьев.

Профилактика артроза
Профилактика артроза плюснефалангового сустава играет ключевую роль в поддержании здоровья суставов и предотвращении их дегенеративных изменений. Основные меры профилактики включают в себя правильное питание, физическую активность, контроль веса и регулярные медицинские осмотры.
Правильное питание является основой для поддержания здоровья суставов. Важно включать в рацион продукты, богатые омега-3 жирными кислотами, такие как рыба, орехи и семена, а также антиоксиданты, содержащиеся в фруктах и овощах. Эти вещества помогают уменьшить воспаление и замедлить дегенеративные процессы в суставах. Кроме того, необходимо следить за достаточным потреблением кальция и витамина D, которые способствуют укреплению костей.
Физическая активность также играет важную роль в профилактике артроза. Регулярные умеренные физические нагрузки помогают поддерживать гибкость и подвижность суставов, укрепляют мышцы, что снижает нагрузку на суставы. Рекомендуются такие виды активности, как плавание, йога, пилатес и ходьба. Важно избегать чрезмерных нагрузок и травм, которые могут привести к повреждению суставов.
Контроль веса является еще одним важным аспектом профилактики. Избыточный вес создает дополнительную нагрузку на суставы, особенно на плюснефаланговые, что может ускорить развитие артроза. Поддержание здорового веса через сбалансированное питание и физическую активность помогает снизить риск возникновения заболевания.
Регулярные медицинские осмотры позволяют своевременно выявлять изменения в состоянии суставов и принимать меры для их предотвращения. Важно обращаться к врачу при первых признаках дискомфорта или боли в суставах, чтобы избежать прогрессирования заболевания.
В заключение, профилактика артроза плюснефалангового сустава требует комплексного подхода, включающего правильное питание, физическую активность, контроль веса и регулярные медицинские осмотры. Соблюдение этих рекомендаций поможет сохранить здоровье суставов и улучшить качество жизни.
Реабилитация после лечения
Реабилитация после лечения артроза плюснефалангового сустава играет ключевую роль в восстановлении функции сустава и улучшении качества жизни пациента. Этот процесс включает в себя комплекс мероприятий, направленных на восстановление подвижности, уменьшение болевого синдрома и предотвращение дальнейшего прогрессирования заболевания.
Первым этапом реабилитации является обезболивание. В зависимости от степени выраженности болевого синдрома, врач может назначить нестероидные противовоспалительные препараты (НПВП) или другие анальгетики. Важно следовать рекомендациям специалиста и не заниматься самолечением, чтобы избежать побочных эффектов и осложнений.
Следующим шагом является физиотерапия. Она включает в себя различные методы, такие как ультразвуковая терапия, магнитотерапия, лазерная терапия и электрофорез. Эти процедуры помогают улучшить кровообращение, снять воспаление и ускорить процессы восстановления тканей. Физиотерапевтические процедуры могут быть назначены как в стационаре, так и в амбулаторных условиях.
Неотъемлемой частью реабилитации является физическая терапия. Специально подобранные упражнения помогают укрепить мышцы, поддерживающие сустав, улучшить его подвижность и гибкость. Важно, чтобы занятия проводились под контролем опытного физиотерапевта, который сможет адаптировать программу тренировок в зависимости от состояния пациента и его индивидуальных особенностей.
Также стоит обратить внимание на ортопедические средства. Использование специальных стелек, ортезов или бандажей может значительно снизить нагрузку на пораженный сустав и улучшить его функциональность. Ортопедические изделия помогают правильно распределить нагрузку при ходьбе и предотвратить деформацию сустава.
Важным аспектом реабилитации является психологическая поддержка. Артроз может вызывать не только физический дискомфорт, но и эмоциональные проблемы, такие как депрессия или тревожность. Психологическая поддержка, а также участие в группах самопомощи могут помочь пациентам справиться с эмоциональными трудностями и повысить мотивацию к лечению.
Наконец, профилактика рецидивов и прогрессирования заболевания также является важной частью реабилитации. Пациентам рекомендуется следить за своим весом, избегать чрезмерных нагрузок на суставы, правильно питаться и вести активный образ жизни. Регулярные осмотры у врача помогут контролировать состояние сустава и при необходимости корректировать лечение.
Таким образом, реабилитация после лечения артроза плюснефалангового сустава является многоэтапным процессом, который требует комплексного подхода и активного участия пациента. Правильная организация реабилитационных мероприятий способствует восстановлению функции сустава и улучшению качества жизни.
Советы по образу жизни и питанию
Артроз плюснефалангового сустава, как и многие другие заболевания опорно-двигательной системы, может быть значительно облегчён и даже предотвращён при помощи правильного образа жизни и сбалансированного питания. Важно учитывать, что изменения в образе жизни должны быть комплексными и системными.
Физическая активность: Регулярные физические упражнения играют ключевую роль в поддержании здоровья суставов. Умеренные нагрузки помогают укрепить мышцы, окружающие сустав, и улучшают кровообращение. Рекомендуются такие виды активности, как плавание, йога и ходьба. Следует избегать высоких нагрузок и травмоопасных видов спорта, таких как бег по асфальту или занятия тяжелой атлетикой.
Контроль веса: Избыточный вес является одним из основных факторов риска развития артроза. Каждый лишний килограмм создает дополнительную нагрузку на суставы, что может привести к их преждевременному износу. Поддержание здорового веса через сбалансированное питание и регулярные физические нагрузки поможет снизить риск возникновения артроза и улучшить общее состояние здоровья.
Сбалансированное питание: Питание играет важную роль в поддержании здоровья суставов. Рекомендуется включать в рацион продукты, богатые омега-3 жирными кислотами (рыба, орехи, семена), антиоксидантами (фрукты и овощи) и витаминами (особенно витамин D и кальций). Избегайте избыточного потребления сахара, соли и насыщенных жиров, так как они могут способствовать воспалительным процессам в организме.
Гидратация: Поддержание водного баланса также имеет значение для здоровья суставов. Вода помогает сохранять эластичность хрящей и способствует нормальному обмену веществ в тканях. Рекомендуется пить достаточное количество воды в течение дня, особенно в жаркую погоду или при физической активности.
Избегание вредных привычек: Курение и чрезмерное употребление алкоголя могут негативно сказаться на здоровье суставов. Никотин и алкоголь могут ухудшать кровообращение и замедлять процессы восстановления в тканях. Отказ от этих привычек поможет улучшить общее состояние здоровья и снизить риск развития артроза.
Регулярные медицинские осмотры: Важно проходить регулярные медицинские осмотры и следить за состоянием суставов. При первых признаках дискомфорта или боли в области плюснефалангового сустава следует обратиться к врачу для диагностики и назначения соответствующего лечения.
Следуя этим рекомендациям, можно значительно снизить риск возникновения артроза плюснефалангового сустава и улучшить качество жизни. Важно помнить, что каждый организм индивидуален, и перед внесением изменений в образ жизни или диету рекомендуется проконсультироваться с врачом или специалистом по питанию.